
아이맘 문의전화
365일연중무휴/야간진료실시
- 월·화·수|
- 오전 08시 - 오후 11시
- 토/일/공휴일|
- 오전 09시 - 오후 06시
- 목·금|
- 오전 08시 - 오후 9시
- 점심시간|
- 12:30 - 14:00
예방접종
| 제목 | B형간염 예방접종 | 조회수 | 10248 |
|---|---|---|---|
|
B형간염(Hepatitis B) 1. 원인 병원체 B형간염 바이러스(Hepatitis B virus)  B형간염 바이러스의 전자현미경 사진 2. 임상양상 ◦ 잠복기 : 60~150일(평균 90일) ◦ 비특이적 증상 : 피로감, 식욕부진, 구역, 구토, 우상복부 통증, 미열, 두통, 근육통, 피부발진, 관절통 및 관절염 등 ◦ 황달 ◦ 증상 발현 비율 : 5세 미만 <10%, 5세 이상 30-50% ◦ 합병증 : 전격 간염, 만성 간염, 간경변, 간세포암 3. 진단 ◦ 혈청검사 : HBsAg, anti-HBs, HBeAg, anti-HBe, anti-HBc(IgM, IgG) ◦ 분자생물학검사 : HBV-DNA 4. 치료 ◦ 대증요법, 알파인터페론, 항바이러스제 5. 예방접종 [접종대상 및 시기] 모든 신생아 및 영유아, 과거 B형간염의 감염 증거가 없는 소아, B형간염의 고위험군 1) 정상 신생아 ◦ 산모가 HBsAg 양성인 경우 - 가능한 출생 직후(12시간 이내) B형간염 면역글로불린(HBIG, 0.5 mL)과 함께 부위를 달리하여 B형간염 백신을 접종. 2, 3차 백신은 생후 1, 6개월에 접종 ◦ 산모가 HBsAg 음성인 경우 - 가능한 분만 24시간 이내에 1차 접종. 2, 3차 백신은 생후 1, 6개월에 접종 ◦ 산모의 HBsAg 상태를 알지 못하는 경우 - 가능한 출생 직후(12시간 이내) 백신을 접종. 산모가 HBsAg 양성으로 판명되면 HBIG을 가능한 빨리(늦어도 7일 이내) 주사. 2, 3차 백신은 생후 1, 6개월에 접종 2) 그 외의 연령 ◦ 0, 1, 6개월 일정으로 3회 근육주사 [접종용량] ◦ 10세 이하 : 0.5 mL(HBsAg 10 μg) 근육주사 ◦ 11세 이상 : 1.0 mL(HBsAg 20 μg) 근육주사 [접종방법] ◦ 영아는 대퇴 전외측부, 그 이상 연령은 삼각근에 근육주사 [이상반응] ◦ 국소반응 : 접종부위의 통증, 종창, 경결 ◦ 전신반응 : 발열, 권태, 구토, 관절통, 피부발진 [금기사항] ◦ 이전 접종에서 아나필락시스 반응을 보였을 때 자주 묻는 질문(FAQ) 1. [추가접종] B형간염 예방접종을 3차까지 맞은 것이 10년이 다 되어 가는데 10년 정도 지나면 다시 B형간염 예방접종을 맞아야하나요? 접종 후 일단 예방 가능한 표면항체가가 10 mIU/mL 이상이 생기면 이후 시간이 경과하여 항체가가 10 mIU/mL 미만으로 낮아져 음성으로 전환되어도 백신에 의한 기억면역으로 HBV에 감염되어도 항체상승이 유도되는 것이 증명되었습니다. 따라서 현재 건강한 소아나 성인에게 추가접종은 권장하지 않습니다. 2. [항원항체검사] 건강검진 시 B형간염 항체가 양성이었는데, 재검사에서 음성으로 나올 수 있나요? 항체가 양성이었다가 음성으로 될 수 있습니다. 일반적으로 B형간염 백신 접종 후 항체가 형성되었다. 하더라도 시간이 흐를수록 항체가 감소합니다. 따라서 이전에 항체가 양성이었다 하더라도 시간이 흐른 뒤에 음성이 나올 수 있습니다. 이런 경우는 항체가 음성이라도 기억면역에 의해 HBV 감염 시 항체상승이 유도되므로 B형간염 백신을 추가로 접종할 필요는 없습니다. 3. [전파경로] 임신 중 HBsAg 양성반응이 나왔습니다. 산부인과에서는 전염되지 않는다고 했습니다. 아기에게는 출산 즉시 B형간염 백신과 헤파빅을 접종했는데 엄마인 저는 괜찮은가요? 양성반응 자체가 간염에 걸렸다는 것인지 아니면 치료를 받아야 하는지 남편이나 다른 사람에게는 전염되지는 않는지 걱정이 되는군요. 어머니의 경우는 B형간염 만성 감염자일 가능성이 높으나 정확한 상태를 파악하기 위해 정밀 혈액검사가 필요합니다. HBsAg 상태만 가지고는 치료 여부를 결정할 수 없습니다. 추후 혈액검사에서 간기능이 정상이라면 치료가 필요없는 보유자 상태이고, 간기능에 이상이 있다면 만성 간염으로 치료가 필요할 수도 있습니다. 보유자 상태이더라도 만성 간염으로 발전할 수 있으므로 아무런 증상이 없더라도 최소 1년에 한 번씩은 주기적으로 혈액검사를 받아야 합니다. B형간염의 전파경로는 항체가 없는 사람이 B형간염 바이러스를 가진 사람과 성 접촉하거나 주사기를 공유하는 경우 등으로 주로 혈액을 통해 전파됩니다. 따라서 일상적인 접촉을 하는 타인에게는 영향을 미치지 않습니다. 다만 배우자나 배우자가 될 사람이 B형간염 백신을 접종하여 항체가 생긴 경우에는 전염에 대해 걱정할 필요가 없지만 B형간염 백신을 접종하지 않았다면 표면항원과 항체검사를 실시하고, 항체가 없다면 B형간염 백신을 접종받아야 합니다. 아이의 경우출생 시 B형간염 면역글로불린 투여와 B형간염 백신 3회 접종으로 주산기 감염의 95% 이상을 예방할 수 있습니다. B형간염 주산기감염예방사업은 아이에 대한 예방조치 비용과 검사비용을 국가에서 전액 지원하는 사업으로 사업 홈페이지 http://hbv.cdc.go.kr 또는 가까운 보건소로 문의하시기 바랍니다. 4. [접종지연] B형간염 3차 접종이 미루어진 경우 아이의 B형간염 예방접종을 어떤 식으로 진행해야 하나요? 접종시기를 놓쳤다고 하더라도 정한 횟수(3회)만 접종합니다. 1차 접종 후 지연되었으면 가능한 빨리 2차 접종을 실시하고 5개월 후에 3차 접종을 하면 되고, 3차 접종만 늦어진 경우에도 이전 접종력(2회)은 유효하므로 3차 접종만 하면 됩니다. 처음부터 다시 접종할 필요는 없습니다. 5. [모유수유] 비활동성 B형간염 바이러스 만성 감염자인 엄마입니다. 아이가 조산원에서 출산했는데, 면역글로불린 접종은 출산 시 바로 접종했으나, B형간염 1차 예방접종은 6일 후에 보건소에서 접종했는데 괜찮은지 알고 싶습니다. 그리고 모유수유를 계속하고 있는데, 아기에게 영향을 미치지 않나요? 어머니가 B형간염 만성 감염자인 경우 아기에게 12시간 이내 B형간염 면역글로불린과 백신을 동시에 접종하는 것이 원칙이나 즉각적인 예방에 역할을 하는 것은 면역글로불린이므로 백신을 6일 후에 접종하더라도 아기에게는 나쁜 영향은 없습니다. 면역글로불린을 투여하게 되면 백신은 2개월 후에 접종해도 같은 효과를 얻을 수 있기 때문입니다. 아기에게 예방조치를 실시한다면 모유수유를 하여도 문제가 없습니다. 6. [이상반응] B형간염 예방접종 이후 피부발진이 생겼는데 왜 그런지 알고 싶으며, 치료방법은 어떤 것이 있는지 알고 싶습니다. B형간염 백신은 매우 안전한 백신 중 하나입니다. 그러나 B형간염 백신도 생물학적 제제이기에 이상반응이 일부에서 나타날 수 있습니다. B형간염 백신의 국소 이상반응은 접종부위의 통증과 발적 등이 있으며, 전신 이상반응으로 발열, 피부발진, 권태, 구토, 관절통이 있을 수 있으나 대부분 일시적이어서 대개 24∼48시간 이내에 없어집니다. 영유아의 경우 발진이 생기는 다양한 질환이 있으므로 이후에도 증상이 사라지지 않는다면 의사와 상의하시기 바랍니다. 7. [특수한 경우의 접종] 특수한 경우의 B형간염 예방접종에 관하여 알고 싶습니다. 만성 신부전 환자로 혈액투석을 받는 환자는 B형간염 예방접종 우선 권장 대상자입니다. 1년에 한 번씩 항체검사를 해서 항체가가 10 mIU/mL 미만인 경우는 재접종해야 합니다. 또한 임신이나 수유는 B형간염 예방접종의 금기사항이 되지 않으므로 이런 경우 접종이 가능합니다. B형간염 만성 감염자는 효과가 없으므로 백신을 접종할 필요가 없습니다. 8. [예방사업] B형간염 주산기감염 예방사업의 무료 예방접종에 관하여 알고 싶습니다. B형간염 주산기감염 예방사업은 HBsAg 양성 산모로부터 출생한 신생아를 대상으로 B형간염 주산기감염을 예방하기 위해 B형간염 면역글로불린과 3차에 걸친 백신접종 비용, 접종 후 표면항원 및 항체에 대한 검사비용을 무료로 지원해주는 국가 예방사업입니다. 자세한 내용은 홈페이지 (http://hbv.cdc.go.kr)를 참조하십시오. 9. [교차접종] 유전자 재조합 백신이라도 1차에는 유박스비를 맞고 2차에 헵티스비를 맞아도 항체 형성에는 전혀 문제가 없나요? 아니면 같은 백신으로 접종하는 것이 항체형성에 더 도움이 되나요? B형간염 백신접종 시 회사가 다른 제품과 교차하여 접종하더라도 효과 면에서는 차이가 없습니다. 따라서 다른 제조사의 백신과 교차접종이 가능합니다. 10. [취업제한] 활동성 B형간염이더라도 공무원, 영양사, 교사가 될 수 있나요? B형간염은 「감염병의 예방 및 관리에 관한 법률」에 따라 업무종사가 일시적으로 제한되는 감염병이 아닙니다. 따라서 단순히 B형간염 표면항원 양성 결과만으로 해당자를 감염병환자로 규정하지 않으므로 취업이 가능합니다. 11. [접종방법] 우리 보건소에서는 만 10세를 기준으로 B형간염 백신 접종을 실시하고 있는데 다른 보건소에서는 몸무게를 기준(30 kg)으로 하여 접종을 하고 있는 곳이 있습니다. 어떤 기준으로 해야 하나요? B형간염 백신 접종은 연령을 기준으로 10세 이하에서는 0.5 mL, 11세 이상에서는 1.0 mL를 근육주사 하여야 합니다. 12. B형 간염 예방 접종의 필요성? B형 간염 예방접종은 암을 예방할 수 있는 유일한 접종입니다. B형 간염이 무서운 것은 엄마들이 더 잘 알고 계실 것이라 생각합니다. B형 간염은 일단 걸리게 되면 평생 동안 지속되는 경우가 많습니다. 특히 태어날 때 걸리는 경우 90%정도가 만성 B형 간염을 앓게 됩니다. 이중에 단지 B형 간염 바이러스 보유자로 평생 살아갈 수도 있고 상당수가 어른이 되어 간경화와 간암이 걸리게 됩니다. 아직까지 치료약이 개발되지 못한 것이 문제입니다. 우리나라와 일본, 대만, 그밖에 동아시아 지역, 아프리카 등에 환자가 많고 예방접종을 도입하면서 대만, 일본, 우리나라에서 B형 간염 환자가 많이 감소하고 있습니다. 13. 아이가 유치원에서 B형 간염 항체 검사를 했는데 음성으로 나왔다고 합니다. 어떻게 해야 하나요? 다시 접종을 해야 할까요? 답변) 아이가 이전에 항체 검사를 해서 양성이 나온 적이 있다고 하면 걱정하지 않아도 됩니다. 일단 한번 항체가 생긴 경우에는 수 년 후에 검사에서는 음성이 나오더라도 B형 간염 바이러스가 우리 몸을 침입할 때에 다시 항체가가 쭉 올라가게 됩니다. 그렇지만 이전에 검사한 적이 없다면 소아과에서 다시 접종을 하는 것이 좋습니다. 아기 때 접종을 했다면 95%대부분 항체가 생겼겠지만 검사를 해보지 않았다면 혹시 정말로 항체가 한번도 생기지 않은 사람일 수도 있기 때문입니다. 14. B형 간염 보균자입니다. 식구들과 그릇이나 컵을 같이 사용해도 됩니까? 문제가 되는 경우가 있기 때문에 숟가락과 젓가락은 각자의 것을 따로 정해서 사용하는 것이 좋습니다. 큰 상관은 없지만 음식도 따로 접시를 마련해서 각자 먹을 것을 덜어서 먹는 것이 좋습니다. 칫솔 같은 것은 같이 사용하지 않게 주의하여야 합니다. 그리고 B형 간염 바이러스는 10배로 희석한 산소계 표백성 살균제(bleach solution 1:10)에 멸균이 되기 때문에 주기적으로 이런 것을 이용하여 소독을 해주는 것도 좋습니다. 15. 미국에 유학 보내려는데 미국은 B형 간염 접종방법이 다르다면서요? 만일 아이를 미국에 유학 보낼 생각이 있다면 3차 B형 간염 백신을 만 6개월 전에 접종하지 마십시오. 접종기록을 제대로 살핀 미국 의사라면 한번 더 접종을 하게 할 수도 있습니다. 미국에서는 1차와 2차는 적어도 4주 이상의 간격을 두며, 2차와 3차는 8주, 1차와 3차는 적어도 4개월의 간격을 두고 접종을 하는데 3차는 만 6개월 이전에는 접종하지 않습니다. 만일 우리나라처럼 0, 1, 2개월로 접종을 한 경우 첫 접종 후 12개월 뒤에 한번 더 접종하게 하는 경우도 있습니다. 16. B형 간염 예방접종을 엉덩이에 맞았습니다. 상관없나요? B형 간염 접종은 엉덩이에 접종하지 않는 것이 원칙이며 이런 경우 재접종이 필요한 경우도 있습니다. 돌 전의 아가의 경우 엉덩이에 접종을 하면 다리에 접종한 경우보다 항체가 잘 생기지 않을 수 있기 때문에 다음에는 반드시 다리에 접종해 달라고 요구하십시오. 만일 상관이 없다고 말하면 다른 병원으로 가서 접종을 하십시오. 3번 다 엉덩이에 접종한 경우라면 간염 항체 검사를 하는 것이 필요할 수도 있고 효과가 떨어질 수도 있습니다 17. 실수로 간염 예방주사를 너무 일찍 맞았습니다. 어떻게 해야 할까요? 규정보다 당겨서 맞는 것은 바람직하지 않으며 항체가 생기더라도 오래 지속하기 힘들기 때문에 일찍 접종한 경우 한번 더 접종하는 것이 바람직한 경우가 많습니다. 소아과 의사와 상의를 하십시오. 최소 접종 간격보다 4일 당겨 맞은 경우는 상관이 없고, 5일 당겨 맞은 경우는 재 접종합니다. 18. B형 간염에 걸렸는데 간염 예방접종을 하면 좀 도움이 되지는 않을까요? 간염에 이미 걸린 아이들은 접종을 해도 아무런 소용이 없습니다. 간혹 잘못 알고 접종을 하는 경우도 있는데, 이 경우는 문제가 되지는 않습니다. 그리고 간염에 걸린 아이들은 주기적으로 소아과 의사와 상의를 해서 상태를 점검해야 합니다. 19. B형 간염 백신을 접종하고 B형 간염에 걸릴 위험은 없나요? 요즈음은 유전공학을 이용해서 B형 간염 백신을 제조하는데 바이러스가 없기 때문에 B형 간염 백신으로 인해서 B형 간염에 걸릴 가능성은 전혀 없습니다. 20. 태어나서 B형간염 예방접종을 1차로 맞았습니다. 콤박스라는 것으로 접종하려면 어떻게 해야 합니까? 콤박스라는 것은 B형간염백신과 흔히 뇌수막염예방주사라고 불리는 히브접종이 합쳐진 주사입니다. 2001년 11월 현재 우리나라에서는 콤박스를 접종하는데 약간의 애로사항이 있습니다. 우선 접종의 스캐줄이 약간 다릅니다. 콤박스는 2개월 4개월 12-15개월에 접종을 하는데 1차와 2차의 간격이 길고 2차와 3차의 간격은 더 길기 때문에 우리나라의 스케줄과 차이가 있습니다. 그리고 대개의 아가들은 태어나자마자 1차 B형간염백신을 한 상태이기 때문에 2차 접종시가가 늦고 콤박스를 제대로 접종하는 경우는 B형간염백신을 한번 더 접종하게 됩니다. 물론 의학적으로는 상관이 없습니다. 그리고 미국에서는 이렇게 접종하는 것이 의학적으로 인정되고 있습니다. 하지만 0-1-6의 스케줄로 접종하는 경우 콤박스를 사용해서는 안됩니다. 콤박스는 6주가 되기 전에 사용하면 그 후로 접종하는 히브접종의 효과를 떨어뜨릴 수 있습니다. 우리나라의 경우 콤박스를 접종할 때의 장점은 별로 없습니다. 예방접종에 대한 상세 설명(참고) 1. 개요 바이러스 간염은 원인 병원체와 역학이 다르지만 임상적으로는 비슷한 바이러스에 의한 간염을 통틀어 사용하는 용어이다. 이전에 감염성 간염으로 불리어진 A형간염과 혈청 간염으로 불리어진 B형간염이 역학적으로 별개의 질환으로 인지된 것은 1940대 초에 들어서이다. D형(델타)간염은 B형간염 바이러스(Hepatitis B Virus, HBV) 감염이 존재해야만 감염이 이루어지므로, 급성 B형간염과의 동시감염이나 HBV 만성 감염자에서 중복감염의 형태로 발생한다. 기원전 5세기경 히포크라테스가 유행성 황달을 기술한 이래로, 혈청 간염(B형간염)의 첫 증례는 1883년 독일에서 인간의 림프가 포함된 두창 백신 접종 후 황달이 발생한 사례로 여겨진다. 20세기 초반과 중반에는 오염된 주사바늘에 의한 혈청 간염 환자가 반복적으로 발생하였고, 1943년 비슨이 수혈을 받은 7명에게서 황달이 발생된 것을 보고하면서 바이러스 전파의 매개체로 혈액의 역할이 더욱 강조되었다. Australia 항원으로 불렸던 B형간염 표면항원(Hepatitis B Surface Antigen, HBsAg)은 1965년에 처음 인지되었고, 1970년에는 Dane 입자(완전한 B형간염 비리온)의 존재가 밝혀졌다. 이후 B형간염에 대한 혈청학적 표지자가 밝혀지고 이로 인해 질병의 자연경과가 명확해 졌으며, 결국 HBsAg을 이용한 매우 효과적인 백신이 개발되었다. 세계보건기구는 1992년 예방접종 확대사업(Expanded Programme on Immunization, EPI) 정책을 수정하여 B형간염을 EPI 대상 질환에 포함시키고, 1997년부터 모든 나라에서 B형간염을 신생아 기본예방접종에 포함시킬 것을 권고하고 있다. 2. B형간염 바이러스(Hepatitis B Virus) HBV는 Hepadnarviridae 과에 속하는 두 개의 껍질로 구성된 간 친화성이 있는 작은 DNA 바이러스로 비교적 안정적이어서 상온에서 7일 이상 감염력이 유지되며 사람이 유일한 숙주이다. HBV에 의해 감염된 간세포는 세포표면이 변형되어 이를 인지한 우리 몸의 면역세포에 의해서 파괴된다. 혈액 내에서 비리온인 지름 42 nm의 Dane 입자와 바이러스의 일부로 지름 22 nm의 구형 또는 막대형 입자인 HBsAg 형태로 발견된다 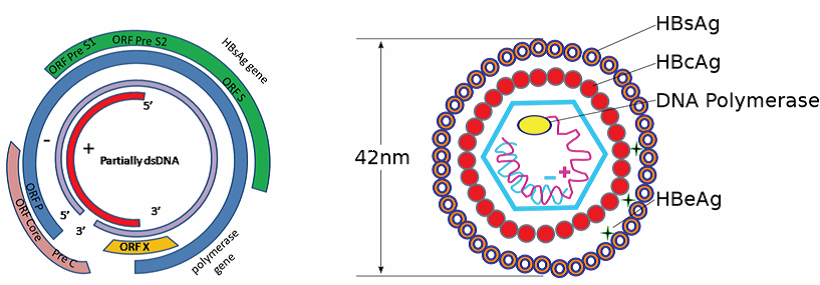 HBV-DNA의 구조와 그 생산 항원 및 단백 [자료 출처 : Transmission of hepadnaviruses. Accessed at: http://en.wikipedia.org/wiki/Transmission_of_hepadnaviruses] 바이러스 외피는 HBsAg으로 구성되어 있고 중심에는 HBV-DNA, Hepatitis B core Antigen(HBcAg)이 위치하고 있다. HBsAg은 HBV에 노출된 지 30~60일 후에 혈청 내에서 발견되는데 이것 자체가 감염력이 있는 것은 아니며, 오직 바이러스 유전자를 포함하고 있는 Dane 입자만이 감염력이 있다. 이는 간세포에서 바이러스가 증식될 때 Dane 입자를 생산하는데 필요한 양보다 더 많은 양의 HBsAg이 생성되기 때문이다. 그러나 HBsAg가 검출되면 Dane 입자 또한 같이 존재한다고 해석하는 것이 보통이다. HBV-DNA는 부분적 이중 가닥이며 S, C, X, P의 4개의 유전자로 구성되어 있다. S유전자는 HBsAg을 만드는 유전자로 Pre-S1 영역과 Pre-S2 영역을 포함한다. C유전자는 간조직에서만 검출되는 HBcAg을 만드는 유전자이며, HBcAg의 일부분이 잘려진 형태로 혈액 내에서 검출되는 것이 가용성 항원인 hepatitis B envelope antigen (HBeAg)으로, 이것은 혈액 내에 많은 양의 HBV가 존재하는 것을 의미하므로 감염력과 밀접한 관계가 있다. P 유전자는 DNA를 수리하는 DNA 중합효소(polymerase)를 만드는 유전자이며, X 유전자는 HBxAg을 만드는 유전자로 아직 그 역할이 명확히 밝혀지지 않으나 바이러스의 복제, 감염된 간세포의 증식과 소멸에 관여한다고 생각된다. HBsAg은 항원성에 따라 여러 가지 아형(adr, adw, ayr, ayw)으로 나뉘는데 모두 대표 항원성 부위인 ‘a’ 결정기를 포함하고 있기 때문에 B형간염 백신에 의해 형성된 중화항체인 표면항체(anti-HBs)는 모든 아형에 대해 예방 능력이 있다. 3. 임상양상 가. 증상 급성 B형간염의 임상경과는 다른 형태의 급성 바이러스 간염 경과와 구분이 불가능하다. 잠복기는 60~150일(평균 90일)로 임상증상과 증후는 영아나 소아에 비해 성인에서 더욱 흔하게 생기는데, 성인에서도 약 50%는 무증상이다. 황달 전기 혹은 전구기는 대개 3~10일로 이 시기는 비특이적 증상, 즉 피로감, 식욕부진, 구역, 구토, 우상복부 통증, 미열, 두통, 근육통, 피부발진, 관절통 및 관절염 등이 서서히 다양하게 발생한다. 이 중 관절통, 발진, 혈관부종 등은 혈청병(serum sickness) 유사 증상으로 5〜10%의 환자에서 관찰된다. 암갈색 소변은 황달 발현 1~2일 전부터 시작되며, 황달기는 대개 1~3주간 지속되는데 황달, 옅은 색 혹은 회색 변, 간의 압통과 종대(비장 종대는 흔하지 않음)가 나타난다. 환자의 10〜30%에서는 황달이 생기지 않고 근육통과 관절통만 발생하기도 한다. 회복기에는 피로감과 무력감이 수주에서 수개월간 지속되고, 황달, 식욕부진 등의 증상이 소실된다. 나. 합병증 성인에서의 급성 B형간염은 대부분 완전히 회복되나 1~2%에서는 합병증으로 전격성 간염이 발생한다. 전격성 간염은 D형간염의 중복감염이 있을 때 더욱 흔하며, 치사율은 60〜90%에 이른다. 그러나 B형간염으로 인한 중증 합병증은 대부분 만성 감염과 관련되어 발생한다. 만성 B형간염은 혈액에서 HBsAg이 6개월 이상 지속되는 경우로 정의하는데, 만성화되는 가장 중요한 요인은 바이러스의 첫 감염이 이루어지는 연령이다. 만약 주산기에 감염되면 약 90%, 만 1세부터 5세 사이에 감염되면 30〜50%, 성인기에 감염되면 약 5%만이 만성화된다. 만성 감염자는 대부분 무증상이기 때문에 검사를 하지 않으면 본인이 감염되었는지 모르는 경우가 많아 타인에게 전파를 시킬 수 있다. 만성 감염자 중 간기능 검사가 정상인 경우를 ‘보유자(carrier)'라 부른다 (과거에는 ‘보균자’라 칭했으나 더 이상 사용하지 않음). 만성 B형간염과 관련된 합병증은 간기능 검사의 이상이 6개월 이상 지속되는 만성 간염, 간경변증, 간 부전, 간세포암이 있는데, 만성 감염자의 약 25%가 간경변증이나 간암으로 조기에 사망한다. 보유자의 약 25% 이상에서 간경변증을 유발하는 만성 활동성 간염으로 진행한다. 만성 B형간염이 있는 경우는 정상인에 비해 12~300배 이상 간세포암에 걸릴 위험이 높다. 4. 진단 및 신고기준 가. 진단 진단은 임상 및 역학 양상, 검사실 결과로 이루어진다. B형간염은 임상증상만으로는 감별이 불가능 하므로 확진을 위해서는 혈청학적 검사를 시행해야 한다. 혈청학적 B형간염 표지자는 감염상태에 따라 다양하다. HBsAg은 급성 B형간염이나 만성 감염자를 검출하는데 가장 많이 사용하는 검사이다. HBsAg은 HBV에 노출된 후 빠르면 1~2주, 늦으면 11~12주에 검출이 가능하다. HBsAg이 존재하면 감염형태가 급성 혹은 만성간염이든 상관없이 타인으로 전염력이 있음을 의미한다. Anti-HBc는 모든 HBV 감염에서 형성되는데, 급성 질환에서 HBsAg 바로 다음에 생기며 일반적으로 평생 지속된다. 따라서 과거에 인지하지 못했던 HBV 감염을 의미하기도 한다. Anti-HBc는 바이러스 감염 후에만 생기기 때문에 백신에 의한 면역이 있는 경우는 존재하지 않는다. IgM anti-HBc는 급성 감염에서 증상이 처음 발현되는 시기에 나타나므로 최근 감염을 의미하고, IgM anti-HBc는 증상 발현 후 4~6개월간 검출되므로 급성 B형간염을 진단하는데 가장 좋은 혈청학적 표지자이다. HBeAg 양성은 바이러스가 사람의 면역체계에 의해 조절되지 않는 상태를 나타내는 것이므로 대체로 바이러스 농도가 높아 감염력 또한 높은 상태임을 의미한다. Anti-HBs는 방어항체이다. 급성 B형간염 이후 anti-HBs의 존재는 병의 회복과 재감염에 대한 면역이 있음을 의미한다. 일반적으로 항체의 양이 10 mIU/mL 이상이면 방어면역이 있다고 정의한다. B형간염 표지자의 각 상황에 따른 의미는 표와 같다. 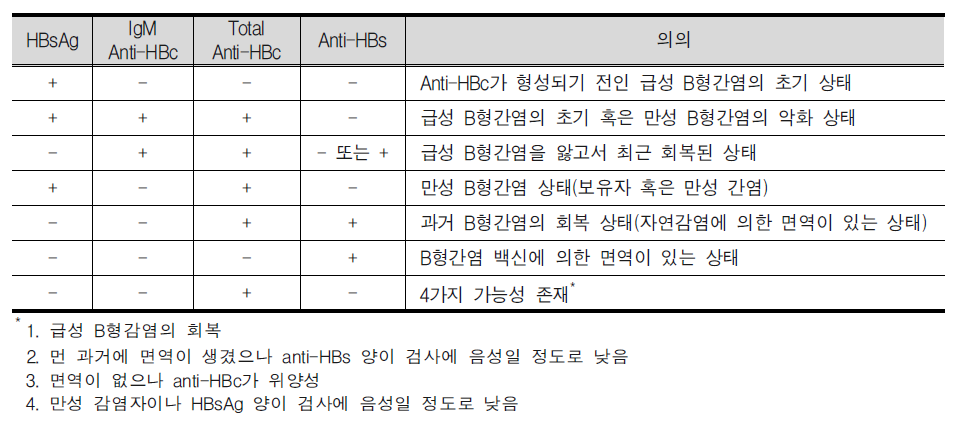 B형간염 바이러스 감염에서의 혈청학적 진단 급성 및 만성 B형간염에서 혈청학적 표지자의 출현은 그림과 같다. 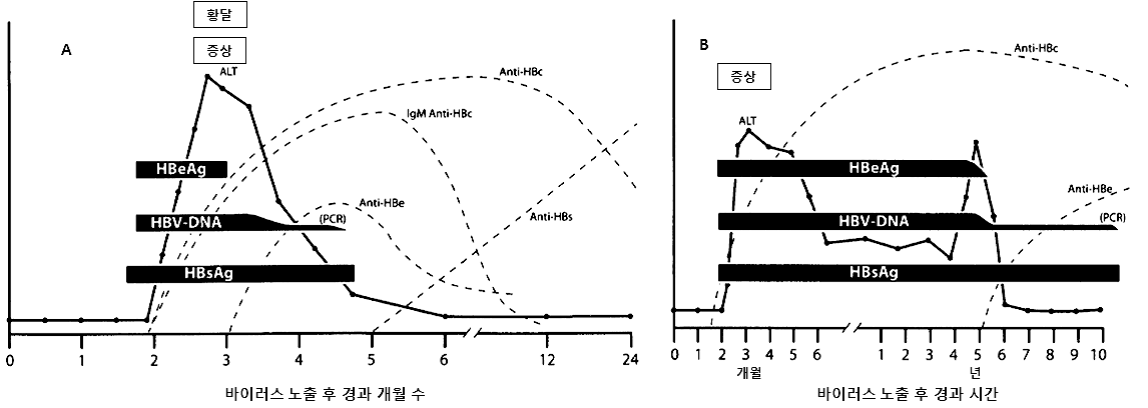 급성 B형간염(A)과 만성 B형간염(B)의 임상적 ․ 혈청학적 표지자 양상 [자료 출처:: Servoss JC, Friedman LS. Serologic and molecular diagnosis of hepatitis B virus. Clin Liver Dis. 2004;8:267-81.] B형간염 표지자를 검출하는 혈청학적 검사법으로는 화학발광면역측정법(Chemiluminescent Immunoassay, CLIA), 효소면역측정법(Enzyme Immunoassay, EIA), 방사면역측정법(Radioimmunoassay, RIA), 응집법(Particle Immunoassay) 등이 있다. EIA는 항원과 항체간의 반응 유무 정도를 효소반응에 의해 생성되는 발색의 정도를 측정하는 방법이다. 대부분은 항원이나 항체를 고형물에 부착시킨 후 항체나 항원을 검출하기 때문에 ELISA(Enzyme Linked Immunosorbent Immunoassay)라고 부른다. 효소반응을 이용하더라도 발색이 아니라 형광을 이용하는 경우에는 FEIA(Fluorescent Enzyme Immunoassay), 화학발광을 이용하는 경우에는 CL-EIA(Chemiluminescent Enzyme Immunoassay)라고 부른다. EIA는 RIA와 비슷한 민감도와 특이도를 가지고 있으며, 항체량의 정량적인 측정이 가능하다. 최근에는 효소반응을 이용하지 않으면서도 항원-항체 반응의 결과를 화학발광으로 측정할 수 있는 검사법이 개발되었는데 이를 CLIA라 한다. 최근에 개발된 CLIA는 고형물로 자석성분을 사용할 수 있도록 개발하여 검사의 전 과정을 자동화할 수 있기 때문에 빠른 검사 결과 보고가 가능하다. RIA는 효소 대신 방사선 동위원소를 표지자로 이용하여 반응시킴으로써 항원 및 항체 등을 측정하는 방법으로, 방사선 동위원소 물질을 사용하는 문제점이 있으며 RIA는 항체가를 측정하기 위해 별도의 검사단계가 필요하다. 응집법은 항원-항체 반응을 응집상태로 나타내는 것을 측정하는 것이다. 항체를 측정하는 경우에는 항원을 보통 적혈구 입자에 수동적으로 붙인 후 반응시켜야 하기 때문에 PHA (Passive Hemaggluti -nation)라고 부른다. 그런데 B형간염 표면항원을 측정하기 위해서는 적혈구 입자에 항체를 수동적으로 붙여서 사용하기 때문에 역수동혈구응집법(Reverse Passive Hemagglutination, RPHA)이라 한다. RPHA 검사는 예민도가 EIA나 RIA보다 1,000배 정도 낮아 최근에는 거의 사용되지 않는다. 이들 외에도 면역크로마토그래피(Immunochromatography, ICA)법을 이용한 현장검사 시약이 시판되고 있다. 현장검사 시약은 검사실을 갖추지 않는 상황에서도 간단히 검사결과를 확인할 수 있는 장점이 있으나 민감도가 많이 떨어지고 정량분석이 불가능하다는 단점이 있다. 이 같은 여러 검사법 중 권장하는 방법은 EIA 혹은 CLIA인데, 그 이유는 RIA는 동위원소를 이용하고, 응집법과 ICA는 민감도가 낮고 정량분석이 불가능하기 때문이다. 그 밖에 분자생물학적 교잡법, PCR을 이용하여 혈액이나 조직에서 바이러스를 직접 확인할 수 있다. 나. 신고기준 1) 신고의무자 ◦ 의사, 한의사, 의료기관의 장, 육군‧해군‧공군 또는 국방부 직할 부대의 장 2) 신고시기 : 지체 없이 ◦ 감염병 환자, 의사환자, 병원체 보유자를 진단하거나 사체를 검안한 경우, 해당하는 감염병으로 사망한 경우 3) 신고범위 ◦ 환자(급성 및 만성 B형간염 환자-만성 B형간염 환자는 산모 또는 주산기 감염자에 한함), 병원체 보유자(산모 또는 주산기 감염자에 한함) 4) 신고를 위한 진단기준 ◦ 환자 - 급성 B형간염 환자 : 급성 B형간염에 합당한 임상적 특징을 나타내면서, 다음 검사방법 등에 의해 해당 병원체 감염이 확인된 자 ◦HBsAg이 음성이고 IgM anti-HBc가 양성인 자 ◦HBsAg이 양성이고 IgM anti-HBc가 양성인 자(단, 6개월 전에 B형간염 바이러스 감염을 진단받았던 자는 제외함) - 만성 B형간염 환자 : 산모 또는 주산기 감염자에 한함 ◦ 산모 만성 B형간염 환자 : 만성 B형간염에 합당한 임상적 특징(간기능 검사상 이상소견 등)을 나타내면서 HBsAg이 6개월 이상 양성인 산모 ◦ 주산기 만성 B형간염 환자 : 주산기에 어머니로부터 감염되어 만성 B형간염에 합당한 임상적 특징 (간기능 검사의 이상소견 등)을 나타내면서 HBsAg이 6개월 이상 양성인 24개월 이내의 영‧유아 ◦ 병원체 보유자 : 산모 또는 주산기 감염자에 한함 - 임상소견(간기능 검사의 이상소견 등)은 없으나 HBsAg이 양성인 자. 단, 주산기 감염자인 경우에는 24개월 이내의 영‧유아에 한함 5) 신고방법 ◦ 감염병의 예방 및 관리에 관한 법률 시행규칙 제10조에 따른 [별지 제1호 서식](부록5-4. 감염병발생 신고)을 작성하여 관할 보건소로 팩스 전송 또는 웹(http://is.cdc.go.kr)보고 등의 방법으로 신고 5. 치료 급성 간염의 치료는 대증요법이 주된 치료법이다. 만성 B형 간염의 치료법으로 성인은 인터페론 알파(interferon alfa-2b, pegylated interferon alfa-2a), 항바이러스제인 lamivudine, adefovir dipivoxil, entecavir, clevudine, telbivudine, tenofovir 등이 사용 가능하나, 소아는 이 중 interferon alfa-2b, lamivudine, adefovir dipivoxil(만 2세 이상)이 사용되고 있다. 성인에서 사용되고 있는 다른 약제는 소아에서의 안전성이 확립되지 않아 아직까지 사용하지 않는다. 6. 역학 B형간염 바이러스 감염은 전세계적으로 발생 빈도가 높을 뿐만 아니라 간경변이나 간세포암과 같은 만성 간질환으로 진행될 가능성이 높기 때문에 매우 중요한 보건 문제이다. 우리나라는 간세포암의 약 70%가 B형간염과 연관이 있으며, B형간염으로 인한 간세포암 발생률이 매우 높은 국가이다. B형간염은 바이러스가 오염된 혈액이나 다른 체액에 의해 혈관 혹은 피부나 점막을 통해 비경구적으로 감염된다. 바이러스는 우리 몸의 모든 체액에서 검출될 수 있으나 혈액, 상처의 삼출액, 정액, 질 분비물, 침에 의한 실제 감염 사례는 증명되었고, 모유, 눈물, 땀, 소변, 대변, 비말에 의한 감염 사례는 보고된 바 없다. 체액 내 바이러스 양은 혈액과 장액성 삼출물에 가장 많고 그 밖에 침이나 정액, 질 분비물 등에는 상대적으로 적다. 상처가 날 정도로 무는 경우는 침이 전염 매개체로 작용할 수 있으나 키스와 같은 다른 형태의 노출로는 거의 전염되지 않는다. 분변-경구 형태의 전염은 발생하지 않는다. 주요 감염 경로는 주산기 감염, 오염된 혈액이나 체액에 의한 피부 및 점막을 통한 감염(수혈, 오염된 주사기에 찔리는 것, 혈액 투석, 침습적 검사나 시술 등), 성 접촉 등이며, 유치원, 학교, 기숙사 등에서의 일상생활로 감염되는 경우는 극히 드물다. 이러한 모든 형태의 감염은 B형간염 백신 접종을 통해 이미 면역을 획득한 상태이면 문제가 되지 않는다. 현재 국내 영유아의 B형간염 백신 접종률은 95% 이상이므로 우리나라에서 가장 중요한 경로는 주산기 감염이며, 만성 감염이 되는 경우의 대부분을 차지한다. 주산기 감염은 신생아기에 HBV 감염이 있는 모체를 통해 이루어지는데 자궁 내 감염은 약 3%로 매우 적으며 대부분이 분만 시에 감염된다. 비록 HBV가 모유에서 매우 적은 양이 검출되기는 하지만 B형간염이 모유를 통해 주산기에 전파된다는 증거는 없다. 주산기 감염은 HBsAg 양성 모체 중 HBeAg이 양성이면서 HBV-DNA 수치가 높은 경우에서 잘 일어난다. HBsAg 양성 모체에서 태어난 영아에게 B형간염 백신과 면역글로불린으로 주산기 예방조치를 시행하지 않으면 모체가 HBeAg 양성 및 음성인 영아에서 감염될 확률은 각각 70〜90%와 10〜20%이며, 이 중 90% 정도가 만성 감염으로 진행한다. 대부분의 주산기 감염은 만성 B형간염이 있는 모체에게서 발생하지만 일부에서는 임신 말기에 급성 B형간염에 감염된 경우에 발생하기도 한다. 초기 유년기 전파는 가족 구성원 중에 HBV 만성 감염자가 있는 경우에 주로 발생하는데, 감염자의 피부나 점막 삼출물이 상처가 있는 피부나 점막을 통해 노출되기 때문이다. 주사용 마약 투여도 같은 주사기로 여러 사람들이 동시에 투여하는 사용자들의 문화 때문에 B형간염이 전파되는 중요한 경로이다. 그 외 문신, 귀 뚫기, 침술, 투석, 주사기에 찔리거나 침습적 시술을 받다가 감염되기도 한다. 바이러스에 오염된 주사기를 통한 감염 가능성은 C형간염과 인체면역결핍바이러스(HIV) 감염이 각각 2%, 0.2%인데 반해 B형간염은 단위 혈액 당 바이러스 숫자가 두 질환에 비해 매우 높기 때문에 10〜60%에 이른다. 또한 수혈이 감염 경로가 될 수 있다. 성 접촉에 의한 전파는 B형간염의 유병률이 낮거나 중간인 국가의 청소년과 성인에서 주로 발생되는 경로이다. 유병률이 높은 지역에서는 이미 유년기에 감염이 이루어지기 때문에 성 행위에 의한 전파는 흔하지 않다. 성 접촉을 통한 감염의 위험군은 6개월 이내에 2명 이상과 성 행위를 하는 경우, 성병에 걸린 적이 있는 경우 혹은 감염된 사람과 성 행위를 한 경우이다. 급‧만성 B형간염 환자에게서 혈액 내에 HBsAg이 존재하는 시기는 감염력이 있다고 간주해야 한다. 급성 B형간염 환자에서 증상이 있을 때 증상의 발현 1~2개월 전후로 혈액과 다른 체액에서 HBsAg이 검출된다. 가. 국외 현재 지구상에는 약 20억 명이 B형간염에 감염되었거나 감염된 적이 있고, 3억 5천만 명의 만성 감염자가 있으며(그림 5-4), 2002년에는 60만 명이 B형간염과 관련된 질환으로 사망하였다. 대부분의 아시아와 아프리카, 태평양 도서 지역, 중동 지방, 아마존 유역과 같이 HBsAg 양성 인구가 8% 이상인 지역에서는 출산 때 주산기 감염이 되거나 소아기에 가족 내 감염(수평감염)을 통해 감염이 된다. 이러한 사례 대부분은 감염의 초기에는 증상이 없으며 성인이 되어서 간경변이나 간세포암과 같은 만성 간질환이 되는 경우가 많다. 반면, 미국이나 유럽과 같이 HBsAg 양성 인구가 2% 미만인 유병률이 낮은 지역에서는 성 접촉이나 피부의 상처를 통하여 주로 성인 시기에 감염된다. 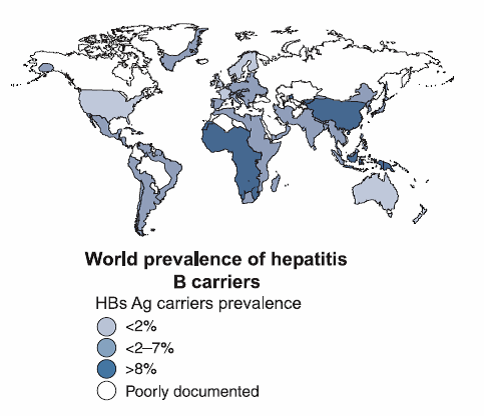 그림 5-4. 전세계 B형간염 표면항원 양성률 [자료 출처 : Lavanchy D. Hepatitis B virus epidemiology, disease burden, treatment and current and emerging prevention and control measures. J Viral Hepat 2004;11:97-107] 나. 국내 우리나라의 HBsAg 양성률은 B형간염 백신이 사용되기 이전인 1970년대 및 1980년대 초는 전 인구의 7〜8%, 가임기 산모 연령층은 5%, 학동기 연령층은 4.8%이었으나, 1983년에 B형간염 백신이 우리나라에 처음 도입되고 1995년부터 국가예방접종사업(영유아 대상 정기예방접종)이 실시된 이래, 2009년에 시행된 국민건강‧영양조사 결과에 의하면 10세 이상 인구의 B형간염 표면항원 양성률은 남자3.6%, 여자 2.7%로 현저히 감소되었다 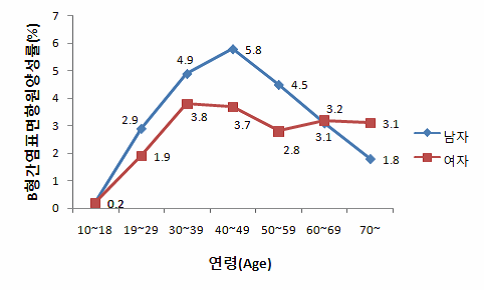 우리나라 B형간염 표면항원 양성률(2009년) [자료 출처: 질병관리본부. 2009 국민건강통계 국민건강영양조사 제4기 3차년도. 2009.] 또한 국가필수예방접종으로 영아의 95% 이상이 접종받고 있어 학동 전기 연령의 HBsAg 양성률은 1% 미만으로 현저히 감소하였다 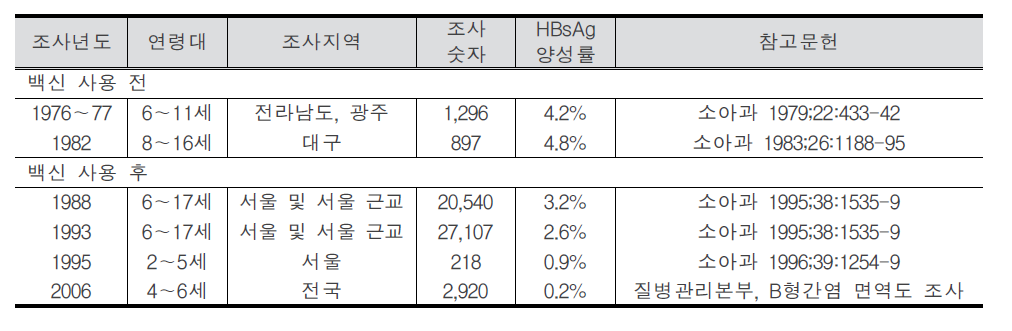 우리나라 학동 전기 및 학동기의 HBsAg 양성률 이렇게 빠른 시일 내에 만성 B형간염 감염률이 감소된 현상은 세계적으로 거의 가장 먼저 국내에서 자체적으로 B형간염 백신을 개발하여 접종을 시작하였고, 1983년부터 B형간염 백신이 우리나라에 도입되어 고위험군에게 백신 접종을 권장하는 것을 시작으로, 1995년 영유아 대상 정기예접종으로 도입하면서 영유아기에 95% 이상의 높은 접종률을 장기간 유지하였고, 2002년부터 정부 주도로 실시된 ‘B형간염 주산기감염 예방사업’ 등에 의해 기인된 것이라 여겨진다. 우리나라와 같이 HBsAg 양성자 중 HBeAg의 양성률이 높은 지역에서는 만성 감염자가 되는 경로의 대부분이 주산기 감염이기 때문에 주산기 예방조치의 중요성은 더욱 강조된다. 최근의 한 연구결과에 의하면 0〜9세 B형간염 만성 감염자(동일 연령 인구의 1%)의 38%, 10〜19세 B형간염 만성 감염자(동일연령 인구의 2.2%)의 59.4%가 주산기 감염에 의한 것으로 추정된다. 7. 예방 가. 예방접종 1) 백신 (가) 역사 안전하고 효과적인 B형간염 백신은 전세계적으로 1980년대 초부터 사용할 수 있었다. 처음 개발된 백신은 만성 B형간염 환자의 혈장에서 HBsAg을 분리하여 제조한 혈장백신이었다. 그러나 생존하는 HBV나 다른 혈액매개 병원체(예: HIV)의 전파 가능성 때문에 다른 유기체에서 HBsAg을 발현시켜 제조하는 유전자 재조합 백신을 개발하여 1986년부터 사용하게 되었다. 유전자 재조합 백신의 개발로 인해 백신의 공급이 더 원활하게 되었고 가격 또한 낮아지게 되었다. 국내에서도 비교적 일찍 국내 제약사에 의해 개발되어 1983년부터 사용되기 시작하였다. 헤파박스-B(녹십자), 헤팍신-B(CJ제일제당)의 두 가지 백신이 있었는데 전자는 포르말린, 후자는 열처리의 불활화 공법을 사용하였다. 원료인 HBsAg 만성 감염자의 혈장 공급이 원활하지 않고, 높은 생산 비용으로 인해 헤파박스-B는 1996년, 헤팍신-B는 2004년에 생산이 중단되어 더 이상 사용되지 않는다. 현재는 효모를 이용하여 생산된 두 가지 유전자 재조합 백신이 사용되고 있는데 1992년에 허가된 유박스 B(LG생명과학)와 1997년에 허가된 헤파박스-진(베르나바이오텍)이다. (나) 백신 종류 및 국내 유통 백신 유전자 재조합 기술로 효모나 CHO(Chinese Hamster Ovary) 세포를 이용해서 HBsAg을 만들어 백신을 제조하는 유전자 재조합 백신만을 전세계적으로 사용하고 있다. 일반적으로 표면항체 양전률과 형성되는 항체량의 기하 평균치, 예방효과는 혈장 백신과 비슷하다. 현재 국내에서 생산되는 B형간염 백신에는 헤파박스-진TF(베르나바이오텍), 유박스 B(LG생명과학), 헤파뮨(SK케미칼)이 있는데 헤파뮨은 LG생명과학으로부터 원료를 공급받아 분주만 하는 백신이기 때문에 유박스 B와 동일한 백신이다. 국내에서 사용 중인 두 가지 유전자 재조합 백신의 큰 차이로는 유박스 B는 제조 시 사용되는 효모가 Saccharomyces cerevisiae이고 극히 미량의 티메로살을 함유하고 있으며, 헤파박스-진TF는 효모로 Hansenula polymorpha를 사용하고 티메로살이 없는 점이다. 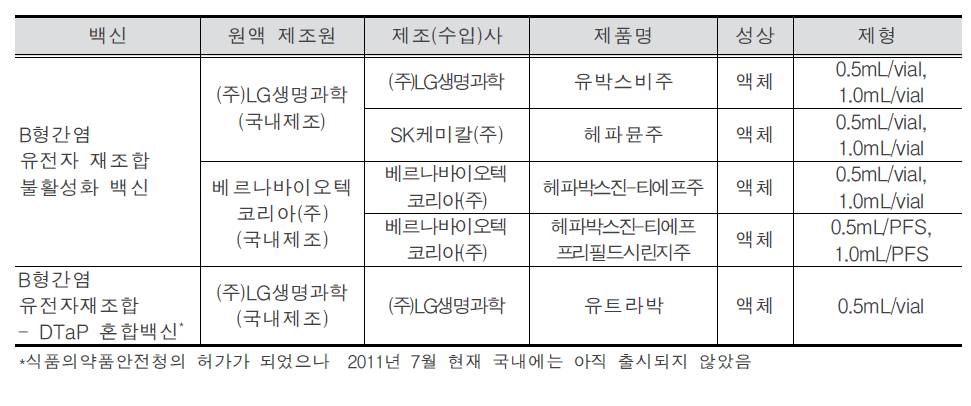 국내에서 사용중인 B형간염 백신 국내에서는 현재 사용되고 있지 않지만 HBV 성분이 포함된 다양한 형태의 혼합 백신도 개발되었는데 DTP-HBV, DTaP-HBV, DTP-HBV-Hib, DTP-HBV-Hib-IPV 등의 혼합 백신은 국내외에서 이미 허가를 받아 사용 중이거나 개발 중이다. Hib-HBV 백신(콤박스, 한국 MSD사)은 국내에서 사용하다가 현재는 수입을 중단하였고, 최근 DTaP-HBV 백신이 LG생명과학에서 개발되어 식품의약품안전청의 허가를 얻었으나 아직 시판되지 않고 있다. A형간염과 B형간염의 혼합 백신도 외국에서는 사용 중이다. 또한 현재 일반적으로 사용되고 있는 백신은 표면항원 성분만을 포함하고 있는데, CHO 세포를 이용한 유전자 재조합 방식으로 생산되는 Pre-S 항원을 포함한 백신도 외국에서는 일부 사용되고 있다. 기존 백신에 대한 무반응자와 표면항원 유전자 변이 바이러스에 대한 방어효과가 이론적으로 더욱 우수할 수는 있으나 아직 연구결과가 축적되지 않았고, 기존 백신의 효능도 매우 우수하기 때문에 널리 사용되고 있지는 않다. 최근에는 혈액투석 전이나 혈액투석 중인 만성 신질환자에게 사용할 수 있는 새로운 B형간염 백신(Fendrix®, GSK사)이 개발되었는데, 기존의 백신 성분에 3-O-desacyl-4-monophosphoryl lipid A와 aluminium phosphate (ASO4)를 보강제로 첨가시켜 면역원성을 개선시킨 것이다. 이 백신을 만성 신질환자에게 접종하면 기존 백신에 비해서 신속하면서 장기간의 방어능을 획득하였다. 이외에도 폴리펩타이드 백신, hybrid 바이러스 백신, anti-idiotype 항체 백신, 화학 합성백신들이 연구 중에 있다. (다) 면역원성 및 효과 B형간염 백신의 예방효과는 B형간염 표면항원에 대한 항체 형성과 직접적인 관련이 있어 접종 후 표면항체가가 10 mIU/mL 이상인 경우 감염에 대한 방어력이 있다고 정의한다. 일반적으로 3회의 백신 접종 후에는 적절한 표면항체 형성이 영아와 청소년은 95% 이상, 성인에서는 90% 정도가 이루어지는데, 피험자의 숫자는 적지만 현재 사용 중인 국내 유전자 재조합 백신의 국내 연구에서도 영아와 청소년은 97.6~99.6%, 성인은 95.7%의 표면항체 양전이 이루어졌다. 40세 미만의 성인에서는 표면항체 양전률이 90% 이상이나, 40세 이후에는 면역원성이 점차 감소하여 60세까지의 대상에서는 단지 75%에서만 방어력이 있는 항체가를 얻을 수 있다. 흡연, 비만, HIV 감염, 만성질환 등도 면역원성을 감소시킬 수 있는 요인들인데, 접종 당시의 연령이 가장 중요하다. 혈액투석을 받거나 면역 저하자들은 백신 접종 후 항체 양전률이 정상인에 비해 떨어진다. 백신에 의해 형성된 항체가가 가장 높은 시기는 3회 접종 후 1~3개월이며, 시간이 경과되면서 항체가는 감소되는데 3회 접종 1~3개월 이후 첫 1년간은 급격히 감소하다가 그 다음부터 서서히 감소한다. 형성된 항체량이 많을수록 방어력 이상의 항체가가 지속되는 기간은 길며, 만약 방어력 미만의 수치로 떨어지더라도 20년 이상 기억면역이 유지되므로 현증 질환, HBsAg 혈증, 간 효소 증가와 같은 임상적으로 문제가 되는 간염이 발생하지는 않는다. 과거의 표면항체 검사에서 양성을 보였던 기왕력이 있는 경우는 최근의 검사에서 음성 결과를 보였다 하더라도 기억면역이 존재하므로 추가접종은 실시하지 않는다. 그러나 혈액투석 환자나 면역 저하자는 매년 항체가를 측정하여 10 mIU/mL 미만일 경우는 추가접종을 실시하여야 한다. 다른 백신과는 다르게 B형간염 백신은 항체 형성에 있어 백신 접종 당시의 체중에 영향을 받는데 출생 시 체중이 2 kg 미만인 신생아에게 출생 직후 백신을 접종을 했을 때 2 kg 이상의 신생아에 비하여 항체 양전률이 떨어진다. 따라서 HBsAg 음성 산모의 신생아는 첫 접종을 출생 1개월에 접종하고 혹은 1개월이 되지 않았다 하더라도 의학적으로 안정되어있고 체중 증가가 적절하면 퇴원 시에 첫 접종을 시작한다. 2) 실시기준 및 방법 (가) 접종대상 ◦ 모든 신생아 ◦ 과거 감염력과 백신 접종력이 없는 모든 소아 및 성인 ◦ 다음에 해당하는 사람은 B형간염 바이러스에 노출될 위험이 높은 사람으로, 우선접종 권장 대상이 되므로 과거의 백신 접종력이 없거나 이전의 면역상태를 모르는 경우는 검사를 통해 확인한 후 면역이 없다면 반드시 백신을 접종해야 한다. - B형간염 바이러스 만성 감염자의 가족 - 혈액제제를 자주 수혈 받아야 되는 환자(예: 혈우병, 재생불량빈혈, 백혈병 등) - 혈액투석을 받는 환자 - 주사용 약물 중독자 - 의료기관 종사자 - 수용시설의 수용자(예: 신체장애자, 구금자 등) 및 근무자 - 성 매개질환의 노출 위험이 큰 집단 (나) 접종시기 및 방법 신생아 및 영아 ◦ 접종시기 : 생후 0, 1, 6개월 일정으로 접종(표 5-4) ◦ 접종용량 : B형간염 백신 0.5 mL(HBsAg 10 μg) ◦ 접종방법 : 대퇴부 전외측에 근육주사 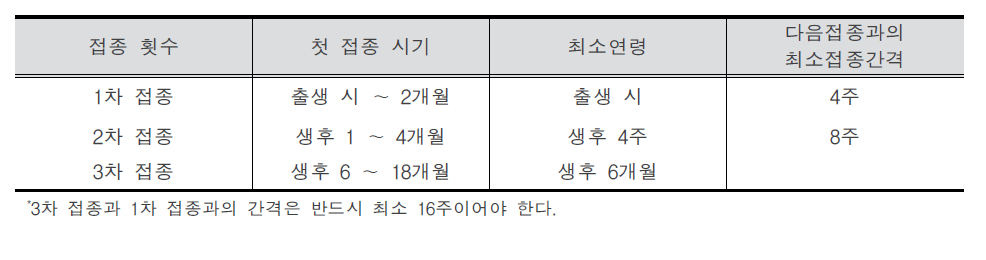 B형간염 표준예방접종일정(영․유아)* 신생아는 분만 직후(가능한 24시간 이내) 또는 적어도 분만기관에서 퇴원하기 전에 백신 접종을 시작한다. 3회 접종을 원칙으로 하며 0, 1, 6개월 일정을 기본으로 한다. 1차와 2차 접종의 최소 접종간격은 4주이며, 2차와 3차 접종의 최소 접종간격은 8주이나, 1차와 3차 접종의 간격은 적어도 16주를 띄어야하며, 3차 접종은 생후 24주 연령 이전에 시행해서는 안 된다. 백신으로 유도되는 항체가를 최대화하기 위해서는 2차와 3차 접종의 간격을 적어도 4개월 이상 띄는 것이 좋다. 둔부에 B형간염 백신을 접종하면 항체 형성률이 떨어지기 때문에 검사를 통해 면역 획득 여부를 확인하지 않는 이상 둔부에 접종한 경우는 접종 횟수에 포함시키지 않고 다시 접종해야 한다. 권장하는 접종 간격보다 길어진 경우는 백신 접종을 처음부터 다시 시작하거나 접종 횟수를 늘릴 필요는 없다. 소아 및 성인 ◦ 접종시기 : 0, 1, 6 개월 일정으로 접종 ◦ 접종용량 : 0.5 mL(HBsAg 10 μg, 10세 이하), 1.0 mL(HBsAg 20 μg, 11세 이상) ◦ 접종방법 : 삼각근에 근육주사 0, 1, 6개월의 일정으로 3회 근육주사 한다. 2차 접종은 1차 접종 후 1개월 뒤에, 3차 접종은 2차 접종 후 4~6개월에 실시한다. 2차 접종이 지연된 경우 가능하면 빨리 2차 접종을 실시하고, 3차 접종은 적어도 2개월 이상의 간격을 두고 접종한다. 1차 접종과 3차 접종 간격은 최소 16주는 되어야 한다. 미국의 지침에 의하면 혈액투석 환자나 면역 저하자의 경우 20세 미만은 고용량의 투여로 더욱 높은 면역원성을 획득할 것이라고 예측하나 아직 특별하게 권장되는 용량 및 일정이 없는 반면, 20세 이상은 백신 제조사에 따라 일반 용량의 2~4배로 3~4회 접종한다. 그러나 국내에서 사용 중인 백신은 이에 대해 연구된 바가 없다. (다) 특수 상황에서의 백신 접종 ◦ 미숙아의 접종 - 출생 시 체중이 2 kg 미만인 미숙아는 산모의 HBsAg이 음성이라면 생후 1개월이나 생후 1개월 이전이라도 의학적으로 안정되고 체중 증가가 잘 이루어져 병원에서 퇴원할 때에 1차 접종을 실시한다. 2, 3차 접종은 1차 접종 1개월 후와 생후 6개월 연령에 각각 실시한다. 만약 출생 시 체중이 2 kg 이상이라면 정상 신생아와 동일하게 접종한다. - 산모의 HBsAg 결과가 양성 혹은 모르는 경우의 미숙아에 대한 접종은 (마) 노출 후 관리(주산기감염 예방)를 참고한다. ◦ 임신이나 수유는 B형간염 예방접종의 금기사항이 아니다. B형간염 백신은 불활성화 백신으로 전염력이 없으며 태아에게 영향을 미치지 않는다. ◦ 혈액투석 환자는 매년 anti-HBs 검사를 시행하고 항체가가 10 mIU/mL 미만인 경우는 재접종 한다 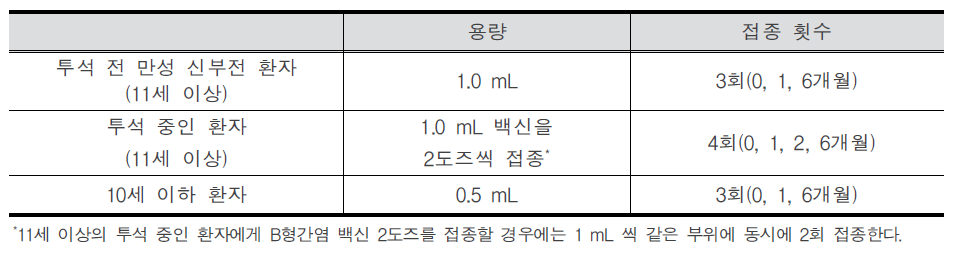 혈액투석 환자의 재접종 기준 ◦ 혈우병과 같이 출혈성 소인이 있는 환자는 HBV에 감염될 위험이 더 크다. 혈종의 위험 때문에 피하나 피내 주사를 하기도 하나, 23 G 바늘을 이용하여 2분 이상 압박을 가하면 문제가 없으므로 근육주사한다. 만일 항혈우병 제제를 사용하는 경우라면 약제를 투여한 직후에 접종하는 것도 바람직하다. (라) 백신 접종 후 관리 표면항원 ‧ 항체(HBsAg, anti-HBs)검사 백신 접종 전 표면항체 양성 여부를 확인하기 위한 일률적인 검사는 권장하지 않는다(특히 영아나 소아). 또한 건강한 소아나 성인에 대해서 B형간염 백신 접종 후 면역 획득 여부를 알아보기 위한 일률적인 표면항체검사도 권장하지 않는다. 따라서 아래와 같은 B형간염의 고위험군에만 적용이 된다. ◦ 검사대상 다음의 대상자에게는 백신 접종 후 검사를 하고 그 결과에 따라 적절한 조치를 할 것을 권장한다. - B형간염 바이러스 만성 감염자의 가족 - 혈액제제를 자주 수혈 받아야 되는 환자 - 혈액 투석을 받는 환자 - HIV 감염인 등 면역저하자 - 의료기관 종사자(B형간염 환자나 바이러스가 오염된 체액에 노출되는 상황이 반복되는 경우) - HBsAg 양성자와의 성 접촉자 - HBsAg 양성 산모로부터 출생한 신생아 ◦ 검사시기 검사 대상자에게 백신 3회 접종 후 1~2개월 후 검사를 실시한다. 다만 HBsAg 양성 산모로부터 출생한 신생아는 생후 9~15개월에 검사하는 것을 권장한다. 그 이유는 B형간염 항체가 출생 시 투여된 HBIG에 의한 수동적 항체가 아니라는 것을 확인하고, 늦게 발현될 수 있는 주산기 감염을 발견하기 위해서이다. 그러나 일반적으로 HBIG에 의한 항체는 투여 후 4~6개월이면 소실된다. 백신 무반응자에 대한 재접종 ◦ 접종대상 : 3회 기초접종 후에도 표면항체가 음성인 고위험군 ◦ 접종일정 : 1회 접종을 하고(4차) 1개월 뒤에 항체검사를 실시하여 anti-HBs≥ 10 mIU/mL이면 종료하고, <10 mIU/mL이면 접종일정에 따라 2회 더 접종(5, 6차) B형간염 백신을 첫 3회 접종하고도 anti-HBs<10 mIU/mL인 경우를 ‘무반응자’라고 하며, 추후 3회를 다시 접종(총 6회)하여도 anti-HBs<10 mIU/mL인 경우를 ‘완전 무반응자’라고 정의한다. 완전 무반응자는 백신 접종자의 5% 미만이다. 일반적으로 무반응자에게 백신을 1회 더 접종하면 15~25%, 3회 더 접종하면 30~50%의 접종자에서 방어력 이상의 표면항체가가 형성된다. 재접종 후의 검사 시 완전 무반응자 중 만성 감염자가 있을 수 있기 때문에 HBsAg, anti-HBs를 같이 검사한다. 무반응자의 재접종에는 여러 방법이 있는데 매 접종 시(4차 및 5차)마다 1개월 후에 검사를 하여 항체가 생기면 중간에 접종을 중단하는 법, 1차 접종(4차) 1개월 후에 검사를 하여 항체가 생기면 중단하고 생기지 않았으면 2차 및 3차 접종(5, 6차)을 모두 실시한 후 마지막 접종(6차) 1~2개월 후에 항체검사를 하는 방법이 있다. 또한 다시 0, 1, 6개월 일정으로 3회 모두 접종하고 1~2개월 후 항체검사를 실시하는 방법이 있다. 그러나 국가에서는 비용-효과면에서 1차 접종(4차) 1개월 후에 검사를 하여 anti-HBs≥10 mIU/mL이면 접종을 중단하고, anti-HBs<10 mIU/mL이면 2차 및 3차 접종(5, 6차)을 모두 실시한 후 마지막 접종(6차) 1~2개월 후에 항체검사를 하는 방법을 권장한다. 총 6회의 접종 후에도 적절한 항체가 형성되지 않는 완전 무반응자는 일반적으로 더 이상의 접종을 권장하지 않는다. 또한 이들은 B형간염 바이러스에 노출되었을 때 감염이 가능하다는 것을 교육하고 노출 시 HBIG를 투여하도록 한다. 실제로 백신 무반응자가 아님에도 불구하고 무반응자로 취급하여 백신을 재접종하는 경우가 있는데 대표적인 예가 유치원이나 학교에서 anti-HBs 검사를 실시하여 음성 결과를 보이는 경우이다. 이 결과의 정확한 해석은 실제로 무반응자일 수도 있으나 그 가능성은 매우 떨어지고, 오히려 이미 표면항체가 형성되었다가 시간이 경과되면서 검사범위 아래로 항체가가 떨어졌을 가능성이 훨씬 더 높다(백신 3회 접종 후 9~15년이 경과되면 60%까지 표면항체가 검사의 양성 범위 밑으로 떨어짐). 추가접종(특수한 경우에 한함) ◦ 접종대상 : 혈액투석 환자, 면역 저하자 등 ◦ 접종일정 : 매년 표면항체 검사를 시행한 후 anti-HBs<10 mIU/mL이면 추가접종 과거에는 5년에 한 번씩 추가접종을 권하기도 하였으나 현재는 건강한 소아나 성인에 대해 일률적인 추가접종을 더 이상 권장하지 않는다. 그 이유는 백신 접종 후 표면항체가 형성되었다가 시간이 경과하면서 항체가 줄어들어 검사 시 검출범위 미만으로 감소하더라도 기억면역이 유지되기 때문에 임상적으로 의미 있는 감염에 대한 예방효과가 있다. 따라서 정상 면역 기능을 가진 소아나 성인에서 첫 3회 접종으로 예방 가능한 항체가 형성된 경우는 추가접종을 권하고 있지 않다. 혈액투석 환자나 면역 저하자와 같이 특별한 경우에 한하여 추가접종을 실시한다(표 5-5). (마) 노출 후 관리 B형간염 바이러스에 노출되었을 때 감염을 예방하기 위한 치료의 개념으로 B형간염 백신이 추천된다. 노출의 성격에 따라 B형간염 면역글로불린(hepatitis B immunoglobulin, HBIG)과 동시에 B형간염 백신을 투여하게 된다. 우연한 노출(경피, 점막), HBsAg 양성자와의 성 접촉, 신생아의 주산기 노출, 급성 B형간염이 생긴 성인에 의해 양육되는 12개월 미만 영아에서 수동면역으로 HBIG을 사용한다. 이들은 모두 고위험군에 속하는 경우로 백신 접종도 같이 고려해야 한다. 주산기 감염의 예방 신생아에게 B형간염 백신과 HBIG을 출생 후 24시간 이내에 투여하면 급성 B형간염과 만성 감염을 예방하는데 85~95%의 효과가 있다. HBIG 없이 B형간염 백신만을 출생 후 24시간 이내에 투여하더라도 B형간염 주산기 감염을 예방하는데 70~95%의 효과가 있다. 출생 시의 HBIG 투여는 생후 2개월에 접종받는 다른 백신의 효과를 방해하지 않는다. B형간염 백신 성분을 포함하고 있는 혼합 백신(예: 유트라박[DTaP-HepB, LG생명과학])이 HBsAg 양성인 산모에게서 출생한 영아에게 사용되는 것은 자료가 불충분하여 허가되지 않았다. ◦ 만삭아 - HBsAg 양성인 산모에게서 출생 분만 전에 HBsAg 검사 결과가 양성으로 나온 산모에게서 출생한 만삭아는 HBIG 0.5mL를 근육주사로 가능한 12시간 이내에 투여한다. B형간염 백신은 3회를 근육주사 하는데 1차 접종은 HBIG과 동시에 시행하나 다른 부위에 접종한다. 2차와 3차 접종은 각각 출생 후 1개월 및 6개월에 시행한다. HBsAg 및 anti-HBs 검사는 3차 접종이 완료된 후 생후 9~15개월에 시행하여 예방조치의 결과를 반드시 확인한다. HBsAg 음성이고 anti-HBs 항체가가 10 mIU/mL 미만인 경우에는 4차 접종을 즉시 시행하고, 1개월 후 HBsAg, anti-HBs 검사를 다시 실시하여 anti-HBs 항체가가 10 mIU/mL 이상일 경우는 접종을 중단한다. anti-HBs 항체가가 10 mIU/mL 미만인 경우는 5차 접종을 즉시 시행하고 5개월 후에 6차을 접종한다. 이후 1개월 뒤 HBsAg, anti-HBs 검사를 다시 시행하여 최종적인 결과를 확인한다. ◦ 만삭아 - HBsAg 상태를 알 수 없는 산모에게서 출생 산모의 HBsAg 상태를 분만 시 알 수 없는 경우에는 즉시 산모의 HBsAg 검사를 실시한다. 분만된 신생아에게는 출생 후 12시간 이내에 B형간염 백신만을 접종한다. 만약 나중에 실시한 산모의 검사에서 HBsAg 양성인 것이 확인되면 신생아에게 HBIG 0.5 mL를 가능한 빨리 투여해야 하는데 늦어도 출생 후 7일 이내에 투여해야 한다. 이후 B형간염 2차와 3차 접종을 각각 생후 1개월과 6개월에 시행한다. 만약 7일 이내로 HBIG 투여를 하지 못한 경우는 2차 접종을 반드시 일정에 맞추어 접종하는 것이 중요하다. ◦ 미숙아 - HBsAg 양성인 산모에게서 출생 HBsAg 양성인 산모에게서 출생한 미숙아는 체중에 관계없이 출생 후 12시간 이내에 HBIG 0.5 mL와 B형간염 백신을 접종한다. 이후의 접종과 검사 일정은 위의 만삭아의 경우와 같다. 다만 출생 시 체중이 2 kg 미만인 미숙아는 출생 직후 접종한 첫 번째 B형간염 백신 접종을 횟수에 포함시키지 않고 출생 후 1, 2, 6개월에 3회 더 접종하여 생후 6개월까지 모든 접종을 완료한다(총 4회 접종). ◦ 미숙아 - HBsAg 상태를 알 수 없는 산모에게서 출생 HBsAg 상태를 알 수 없는 산모에게서 출생한 미숙아는 출생 시 체중에 관계없이 출생 후 12시간 이내에 B형간염 백신을 접종한다. 그러나 HBIG은 출생 시 체중에 따라 투여 여부를 결정한다. 출생 시 체중이 2 kg 이상인 미숙아는 나중에 실시한 산모의 HBsAg 결과가 양성으로 확인되면 가능한 빨리 HBIG 0.5 mL를 투여한다(적어도 생후 7일 이내). 반면 출생 시 체중이 2kg 미만인 미숙아의 경우 B형간염 백신과 함께 HBIG을 동시에 투여하는데, 2 kg 미만의 미숙아는 B형간염 백신의 면역반응이 불확실하기 때문에 추가로 HBIG을 투여하는 것이다. 출생 시 체중이 2 kg 미만인 미숙아인 경우 출생 직후에 접종한 첫 번째 B형간염 백신 접종은 접종 횟수에 포함시키지 않고 출생 후 1, 2, 6개월에 3회 더 접종하여 생후 6개월까지 모든 접종을 완료한다(총 4회 접종). 주산기 감염 이외의 B형간염 바이러스에 노출된 경우의 예방 HBV가 있거나 있을 가능성이 있는 체액에 경피(주사바늘에 찔린 것, 열상, 물림) 혹은 점막을 통한 노출이 있는 경우는 감염원의 HBsAg 상태를 확인하기 위하여 감염원의 혈액을 채취해야 한다. 감염원의 HBsAg 상태와 노출된 사람의 백신 접종력, anti-HBs 상태에 따라 조치법이 다르다. 권장되는 노출 후 예방조치법은 표와 같다. 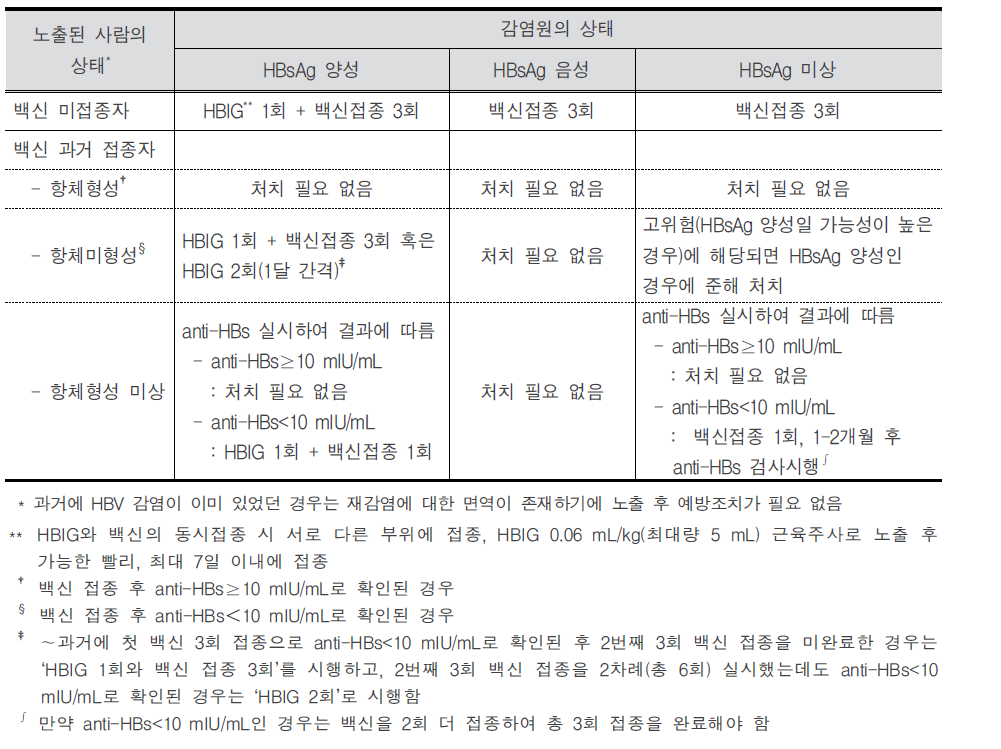 권장되는 B형간염 바이러스의 직업적 노출 후 예방조치법 ◦ HBsAg 양성 감염원에 대한 노출 과거의 B형간염 백신 3회 접종력을 기록을 통해 확인하였으나 접종 후 검사를 하지 않은 경우는 1회의 백신 추가접종을 실시한다. 백신을 접종하고 있는 중으로 3회 접종이 완료되지 않은 경우는 적절한 용량의 HBIG과 백신의 3회 접종을 완료한다. 백신 접종력이 전혀 없는 경우는 노출 후 가능한 빨리(24시간 이내가 바람직함) HBIG과 백신을 동시에 다른 부위에 투여한다. HBsAg 양성자와의 가족 내 접촉, 성 접촉, 주사기 공유는 반드시 인지되어져야 하는데 백신 접종력이 없는 사람들은 HBV에 대한 면역력 여부 확인을 위해 혈청학적 검사를 시행하고, 즉시 첫 번째 백신을 접종받아야 한다. 만약 검사 결과에서 anti-HBs<10 mIU/mL이라면 백신 접종을 총 3회 완료해야 한다. ◦ HBsAg 상태를 모르는 감염원에 대한 노출 과거의 B형간염 백신 3회 접종력을 기록을 통해 확인한 경우는 더 이상의 처치가 필요하지 않다. 백신을 접종하고 있는 중으로 3회 접종이 완료되지 않은 경우는 총 3회 백신 접종을 완료한다. 백신 접종력이 전혀 없는 경우는 노출 후 가능한 빨리(24시간 이내가 바람직함) 백신을 접종한다. 3) 동시접종 및 교차접종 B형간염 백신은 BCG, DTaP, 폴리오, MMR, 수두, A형간염, b형 헤모필루스 인플루엔자(Hib) 백신과 동시에 접종할 수 있으며, 혼합 백신으로 접종할 수도 있으나 같은 주사기에 다른 백신을 같이 섞어 접종해서는 안 된다. 서로 다른 부위에 주사해야 하나 같은 부위에 주사할 때에는 적어도 2.5 cm 이상의 간격을 띄어야 한다. B형간염 백신은 다른 회사 제품들을 서로 교차하여 3회 접종하더라도 한 회사 제품을 3회 접종한 것과 차이가 없으므로 교차접종이 가능하다. 4) 지연접종 권장 접종시기보다 지연된 경우는 처음부터 다시 접종할 필요가 없으며, 이전의 접종력을 인정하고 다음 차수부터 접종하되 접종이 지연되었기 때문에 최소 접종간격을 유지하여 나머지 횟수만큼 접종한다. 1회 접종하고 지연이 된 경우 가능한 빨리 2번째 접종을 하고, 3번째 접종은 적어도 2개월 간격을 두고 접종한다. 3번째 접종만 지연된 경우는 빠른 시일 내에 3번째 접종을 실시한다. 5) 금기사항 및 주의사항 금기는 이전에 B형간염 백신 접종 후 심한 알레르기 반응(아나필락시스)이 있었을 때이며, 임신이나 수유 및 면역억제 상태라도 접종을 할 수 있는 비교적 안전한 백신이다. 백신 구성 성분이나 이전 백신 접종에서 심한 알레르기 반응(아나필락시스)이 있는 경우는 접종 금기이나 이러한 알레르기 반응은 매우 드물다. 중등도 혹은 중증 급성 질환에 이환된 경우는 증세의 호전이 있을 때까지는 금기이다. 그러나 상기도염과 같은 가벼운 질환이 있는 경우는 금기가 아니다. 임산부에 대한 B형간염 백신의 안전성에 대한 계획된 연구는 없으나 간접적인 결과에 의하면 산모나 태아에 해를 끼치는 경우는 없었다. 따라서 임신 중 B형간염에 감염되면 산모나 태아에 좋지 않은 결과를 초래할 수 있기 때문에 백신의 적응이 된다면 임신 중이나 수유 중에도 접종이 가능하다. 면역 저하가 있어도 접종은 가능하나 백신에 대한 반응은 정상인에 비해 떨어진다. 6) 백신 접종 후 이상반응 가장 흔한 이상반응은 주사 부위의 통증으로 성인과 소아에서 각각 13~29%, 3~9%가 발생하며, 피로, 두통, 보챔과 같은 경한 전신 증상은 성인 11~17%, 소아 0~20%, 37.7℃ 이상의 발열은 성인 1%, 소아 0.4~6.4%에서 발생한다. 중한 전신 이상반응 및 알레르기 반응은 매우 드물다. 아나필락시스는 접종자의 약 60만명 중 1명에서 발생하는데 실제로는 이 수치보다 높을 것으로 여겨진다. B형간염 백신을 출생 시 혹은 출생 직후에 접종하더라도 신생아기에 발열, 패혈증 검사, 알레르기 혹은 신경학적 이상을 나타내는 빈도가 증가하여 나타나지는 않았다. 대규모 대조군 역학연구에 의해서 B형간염 백신과 영아 돌연사 증후군, 당뇨, 다발성 경화증과 같은 탈수초 질환과의 연관성은 없는 것으로 밝혀졌다. 7) 백신 관리 방법 B형간염 백신은 반드시 2~8℃로 냉장 보관하여야 하고 냉동해서는 안 된다. 만약 냉동 온도에 노출되면 백신의 역가는 떨어진다. 8 B형간염 주산기감염 예방사업 일본, 대만 등 B형간염의 유병률이 높은 아시아 국가에서는 1980년대부터 B형간염 주산기감염 예방사업(‘B형간염 수직감염 예방사업’에서 명칭 변경)을 실시하여 HBsAg 양성률을 감소시키는 노력을 하고 있으며, 우리나라도 2002년 7월부터 HBsAg 양성인 산모에게서 태어난 신생아를 대상으로 B형간염에 대한 백신 및 면역글로불린 비용, 표면항원 및 항체 검사 비용을 지원하는 ‘B형간염 주산기감염 예방사업’을 실시해 오고 있다. 2002년 7월부터 2011년 4월까지 B형간염 주산기감염의 위험에 노출된 신생아 수는 총 137,629명 으로 추정(산모 표면항원 양성률 0.032×연간 출생아수의 총합)되며, 이 중 실제 ‘B형간염 주산기감염 예방사업’에 참여한 등록자 수는 총 130,457명으로 대상자의 94.7%가 참여하고 있는 것으로 확인되었다. 백신 3회 접종과 필요 시 재접종을 완료하고 최종 HBsAg/anti-HBs 검사결과를 등록한 62,170명(T)을 대상으로 실시한 주산기 예방조치 결과를 분석한 자료에 따르면 96.6%(A+C+G/T ×100)에서 항체가 형성되었고, 항체 형성 실패율은 3.3%(B+D+F+H/T ×100), 완전 무반응자 비율은 0.05%(E/T ×100)로 확인되었다. ※ 백신 3회 접종 완료 후 최종 HBsAg/anti-HBs 검사결과 등록자 수(T)=A+B+C+D+E+F+G+H 그림 5-6. B형간염 주산기감염 예방사업에 등록된 대상자의 항체검사 결과(2002.7월~2011.4월) [자료 출처: 질병관리본부. 국내 주산기 B형간염 예방사업 추진현황. 주간건강과 질병 2011;4(28):497-99] 우리나라는 2008년에 세계보건기구 서태평양지역 사무처(Regional Office for Western Pacific; WPRO)로부터 서태평양 지역 최초로 ‘B형간염 관리 성과인증서’를 받아 ‘B형간염 주산기감염 예방사업’은 매우 성공적으로 평가되고 있다. B형간염으로 인한 질병부담을 감소시키기 위해서는 B형간염 주산기감염 예방사업 대상자의 지속적인 등록 관리와 예방조치 이후 HBsAg 양성자에 대한 체계적인 관리를 강화하여 전 인구의 HBsAg 양성률 1% 미만을 목표로, 효율적인 대상자 관리를 위하여 대한의사협회 등 관련 단체들과 협력체계를 강화하고 적극적인 홍보활동을 지속적으로 전개할 필요가 있다. 참 고 문 헌 1. 강애실, 김종신, 허재원, 이창연, 정현기, 박재선 등. 신생아기에 접종한 B형 백신의 종류와 면역 효과에 관한 연구. 소아과 1995;38:1525-34. 2. 공휘, 김지훈, 조남영, 김윤홍, 정길만, 연종은 등. B형 만성 간질환 환자 자녀들의 B형간염 바이러스 감염률: 특히 0〜19세 자녀들의 감염률. 대한간학회지 2001;7:387-91. 3. 김명아, 최은하, 장미숙, 동은실, 장성희, 안영민 등. 유전자 재조합 B형간염 백신의 10세 이하 소아에서의 면역원성 및 안전성. 소아감염 1997;4:106-15. 4. 김영수, 박선미, 조성원, 이옥재, 이정일, 동석호. 성인에서 유전자 재조합 B형 간염 바이러스 백신(HG-II)의 면역원성 및 안전성: 0-1-2개월 접종. 대한내과학회지 2000;58;12-8. 5. 김영식. 국산 유전자 재조합 B형 간염 백신(유박스-B)의 면역효과. 임상약리학회지 1993;1:192-6. 6. 김영채, 이옥재, 남궁란, 손영모, 이계희. 등. 유전자재조합 B형 간염바이러스 백신(HG -Ⅱ)의 면역원성 및 안전성. 대한간학회지 1997;3;58-64. 7. 김종현. B형 간염 바이러스 주산기 감염: 주산기 예방조치 실패 기전 중 바이러스 요인에 관하여. Korean J Pediatr 2004;47:123-30. 8. 김종현, 강진한, 오창규. B형 간염 바이러스 보유 산모로부터 분만된 신생아의 B형 간염 백신의 면역반응 및 효과; HBV-DNA 의 관점. 소아과 1998;41:1498-508. 9. 김종현, 강진한, 이정현, 하정훈. B형간염 검사에 대한 현황 및 타당성 조사연구. 질병관리본부. 2007. 10. 김종현, 서경, 김태규. B형 간염 수직감염 예방사업의 초기평가 및 예방조치 실패에 대한 요인분석. 질병관리본부, 2004. 11. 대한소아과학회. 예방접종지침서 제6판 B형 간염 백신, 서울, 대한소아과학회, 2008:57-74. 12. 질병관리본부. 2009 국민건강통계 국민건강영양조사 제4기 3차년도. 2009. 13. 질병관리본부. 국내 주산기 B형간염 예방사업 추진현황. 주간건강과질병 2011;4(28): 497-99. 14. Lavanchy D. Hepatitis B virus epidemiology, disease burden, treatment, and current and emerging prevention and control measures. J Viral Hepat 2004;11:97-107. 15. Mast EE, Margolis HS, Fiore AE, Brink EW, Goldstein ST, Wang SA, et al. Centers for Disease Control and Prevention. A comprehensive immunization strategy to eliminate transmission of hepatitis B virus infection in the United States. Recommendations of the Advisory Committee on Immunization Practices(ACIP) partI: immunization of infants, children, and adolescents. MMWR 2005;54(RR-16):1-23. 16. Mast EE, Ward JW. Hepatitis B vaccines. In: Plotkin SA, Orenstein WA, Offit PA, eds. Vaccines. 5th ed. Philadelphia: Elsevier Inc, 2008:205-41. 17. Servoss JC, Friedman LS. Serologic and molecular diagnosis of hepatitis B virus. Clin Liver Dis. 2004;8:267-81. 18. Tong NK, Beran J, Kee SA, Miguel JL, Sánchez C, Bayas JM, et al. Immunogenicity and safety of an adjuvanted hepatitis B vaccine in pre-hemodialysis and hemodialysis patients. Kidney Int 2005;68:2298-303. 19. American Academy of Pediatrics. Hepatitis B. In: Pickering LK, Baker CJ, Kimberlin DW, Long SS, eds. Redbook: 2009 Report of the Committee on Infectious Diseases. 28th ed. Elk Grove Village, IL, USA: American Academy of Pediatrics; 2009:337-56. 20. Centers for Disease Control and Prevention. Updated US Public Health Service guidelines for the management of occupational exposures to HBV, HCV, and HIV and recommendations for postexposure prophylaxis. MMWR Recomm Rep 2001;50(RR-11):1-52. 21. Transmission of hepadnaviruses. Accessed at; http://en.wikipedia.org/wiki/ Transmission |
|||
