아이맘 문의전화
365일연중무휴/야간진료실시
- 월·화·수|
- 오전 08시 - 오후 11시
- 토/일/공휴일|
- 오전 09시 - 오후 06시
- 목·금|
- 오전 08시 - 오후 9시
- 점심시간|
- 12:30 - 14:00
예방접종
| 제목 | A형간염 예방접종 | 조회수 | 4881 |
|---|---|---|---|
|
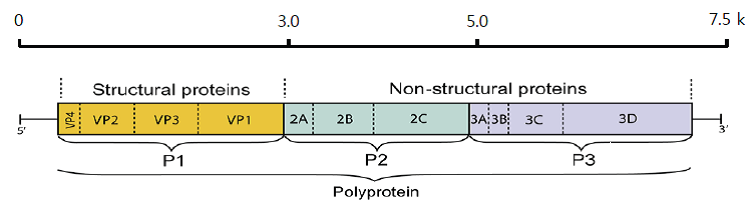
A형간염(Hepatitis A) 1. 원인 병원체 A형간염 바이러스(Hepatitis A virus)  Images from the CDC Public Health Image Library 2. 임상양상 . 잠복기 : 15.50일(평균 28일) . 전형적 증상 : 열, 구역, 구토, 권태감, 식욕부진, 복부 불쾌감, 암뇨 등 . 황달 . 증상 발현 비율 : 6세 미만은 약 30%(황달은 대부분 없음), 6세 이상은 대부분 나타남(황달은 약 70%) . 합병증 : 드물게 길랑-바레 증후군, 급성 신부전, 담낭염, 췌장염, 혈관염,관절염 등이 나타남. 소수에서 재발성 간염, 자가면역성 간염, 담즙 정체성 간염 등의 비전형적 임상양상 발현 및 전격 간염으로 사망 가능 3. 진단 . IgM 항체(IgM anti-HAV) 확인 4. 치료 . 특별한 치료법은 없고 대증요법으로 치료 5. 예방접종 [접종대상] . A형간염 바이러스에 대한 항체가 없는 소아나 고위험군 성인 - A형간염의 풍토성이 높은 지역(미국, 캐나다, 서유럽, 북유럽, 일본,뉴질랜드, 호주 이외의 국가)으로 여행하는 경우나 파견되는 군인 또는 외교관 - 혈액응고 질환자 - 만성 간질환자 - A형간염 환자와 접촉하는 사람 - A형간염 바이러스를 다루는 실험실 종사자 - 군인, 의료인, 외식업 종사자 - 약물 중독자 - 남성 동성애자 - 20~30대 성인 중 예방접종력이 없거나 A형간염을 앓은 적이 없는 경우 [접종시기] . 1차 접종 : 생후 12~23개월 . 2차 접종 : 1차 접종 후 6~12개월(Avaxim은 6~18개월) [접종용량 및 방법] 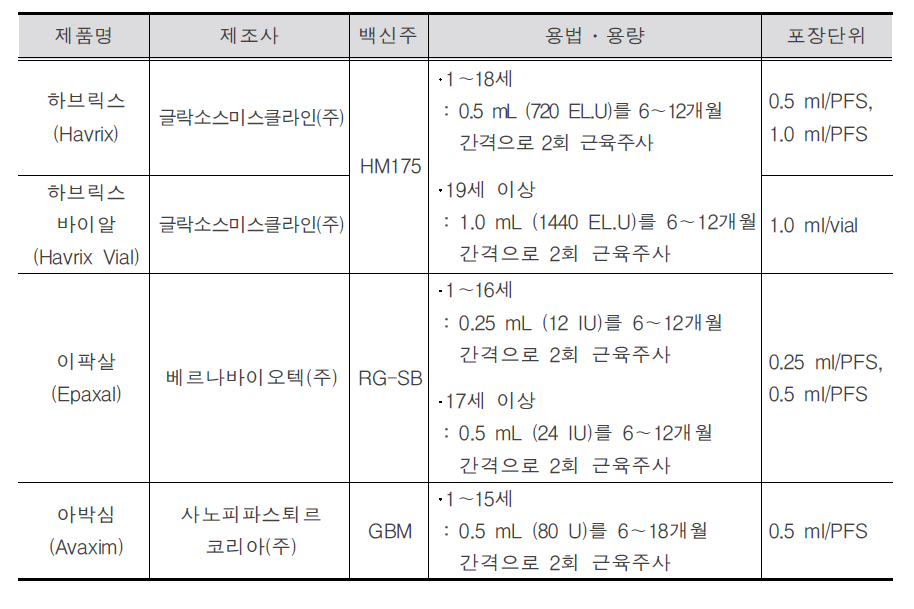 [이상반응] . 국소반응 : 주사부위의 통증, 발적, 부종 . 전신반응 : 권태감, 피로, 미열, 구토, 설사 등 [금기사항] . 백신 구성 성분에 심각한 알레르기 반응을 보였던 경우 . 이전에 맞은 백신에 심각한 알레르기 반응을 보였던 경우 자주 묻는 질문(FAQ) 1. [접종대상] A형간염 백신을 꼭 접종해야 하나요? A형간염 백신은 국가필수예방접종 백신은 아니며, 건강한 영유아에서는 질병에 의한 위험과 백신 접종에 따른 효과와 비용 등을 의사와 상의한 후에 접종여부를 결정하는 것이 좋습니다. 국가에서 권장하는 접종대상은 A형간염 바이러스에 대한 항체가 없는 소아나 고위험군 성인중에서 A형간염의 풍토성이 높은 지역(미국, 캐나다, 서유럽, 북유럽, 일본, 뉴질랜드, 호주 이외의 국가)으로 여행하는 경우나 파견되는 군인 또는 외교관, 혈액응고 질환자, 만성 간질환자, A형간염 자와 접촉하는 사람, A형간염 바이러스를 다루는 실험실 종사자, 군인, 의료인, 외식업 종사자, 남성 동성애자, 약물 중독자, 20~30대 성인 중 예방접종력이 없거나 A형간염을 앓은 적이 없는 경우입니다. 이들 중 30세 미만에서는 항체검사없이 접종하고, 30대 이상에서는 항체검사를 실시하고 항체가 없는 경우에만 접종합니다. 2. [접종대상] 저희 아이는 17개월인데요. 아이 예방접종일정표에 보면 A형간염을 3월과 9월에 접종하도록 되어있는데 병원에서는 접종하지 않아도 된다고 합니다. 정말 접종하지 않아도되나요? 그리고 A형간염 접종은 추후 몇 살에 접종하나요? A형간염 백신은 계절에 따라 접종하는 것은 아니며 생후 12개월 이후부터 접종할 수 있습니다. 모두 2회 접종을 하는데 2차 접종은 제품에 따라 6~18개월 후에 접종하게 됩니다. 3. [접종방법] 만 3세 소아인데 1차 A형간염 백신을 2년 전에 접종하고 2차 접종은 하지 못하였습니다. 처음부터 새로 다시 접종해야 하나요, 아니면 그냥 2차 접종을 하면 되나요? 접종시기를 놓쳤다 하더라도 정한 횟수(2회)만 접종하며, 처음부터 다시 접종할 필요는 없습니다. 1차 접종 후 지연되었으면 가능한 빨리 2차 접종을 실시하면 됩니다. 4. [이상반응] A형간염 백신을 접종하고 열이 1주일간 있어 병원에서 검사를 했는데 급성 간염 소견이라고 합니다. 보호자가 A형간염 백신 접종을 문제 삼는데 혹시 A형간염 백신 접종 후에도 A형간염에 걸릴 수 있나요? 아닙니다. 소아의 급성 간염 소견은 A형간염 백신과는 전혀 상관이 없습니다. A형간염 백신은 불활성화 백신이므로 바이러스가 인체 내에서 증식하여 질병을 일으킬 수는 없습니다. 5. [접종방법] A형간염 백신의 2차 접종을 실수로 3개월 만에 했습니다. 보호자에게 2차 효과가 없을 수 있으니 3개월 후에 다시 오라고 했습니다. 이렇게 3개월 간격으로 3번 접종하는 것이 괜찮을까요? A형간염 백신의 2차 접종시기는 백신의 종류에 따라 차이가 있으나 일반적으로 1차 접종 6개월 이후에 실시하는데 2회에 걸친 백신 투여의 최소 접종간격이 6개월이란 의미입니다. 따라서 확실한 면역을 얻기 위한 재접종(3차) 시기는 실수로 시행한 2차 접종 3개월 후가 아닌 2차 접종의 6~12개월 뒤에 접종합니다. 6. [특수상황] A형간염 백신의 접종 전이나 후에 항체검사를 해야 하나요? 백신 접종 전의 항체검사의 실시여부는 백신 가격과 검사 비용 간의 경제적 요인 및 인구의 항체 보유율에 의해 결정됩니다. 만약 백신 접종력이나 A형간염의 이환력이 없어 백신을 접종하기로 결정하였다면 30세 미만에서는 검사없이 백신을 접종하고, 30세 이상이라면 백신 투여 전에 검사를 시행하여 항체가 없는 경우에 한하여 접종할 것을 권장합니다. 백신 접종 후의 검사는 현재 사용하고 있는 백신들의 항체 양전률이 거의 100%에 달하므로 필요가 없습니다. 7.접종에 대해서 자세히 알고 싶어요 1. A형 간염 접종은... A형 간염 바이러스에 의한 간염을 예방하기 위한 접종입니다. 예전에 A형 간염은 어릴때 한번씩 걸려서 평생 면역이 지속되어 어른에서 잘 걸리지 않는 병이었습니다. A형 간염은 이상하게도 만 6세 미만의 아이들이 걸리면 별다른 증상이 없이 모르고 지나가는 경우가 많습니다. 그렇지만 만 6세가 넘은 아이들이나 어른들이 걸리면 간염이 발생하여 황달이 심해지고 2~3주정도 입원을 하게 됩니다. 또한 A형 간염은 대변으로 바이러스가 배출되어 가족간의 전파나 같이 생활하는 다른 아이들에게도 문제를 일으킬 수가 있습니다. 미국에서는 기본접종이지만 우리나라에서는 권장접종입니다. 그렇지만 주변에서 A형 간염에 걸려 고생하는 청소년이나 어른들을 심심치 않게 봅니다. 2. 누가 접종을 해야 하나요? 만 1세 이상의 아이들 위험 국가(미국, 유럽, 호주, 뉴질랜드, 일본 등을 제외한 나라)에 장기간 여행할 경우 만성 간질환자 3. 언제 접종을 하나요? 돌이 지나서 맞출 수 있습니다. 6~12개월 간격으로 2번 접종합니다. 4. 어떻게 접종하나요? 돌이 지나서 맞기 때문에 어께부위(삼각근)에 접종합니다. 단, 마른 아이는 돌이 지나도 대퇴부 앞쪽, 외측에 접종할 수도 있습니다. 엉덩이에 접종하지 않습니다. 5. A형 간염 접종약은? 수입 완제품으로 두가지가 있고, 효과는 비슷합니다. 두 가지를 바꾸어서 맞춰도 상관없습니다. 6. A형 간염 접종을 할 수 없는 경우 - 이전 접종시 심한 알레르기가 발생한 경우 - 심한 병을 앓고 있는 경우 7. A형 간염접종 후 이상반응 가장 흔한 이상반응은 접종한 부위가 발갛게 붓고 아픈 것으로 수일내에 좋아집니다. 드물게 미열이 날 수 있으며 하루 이틀 내에 열이 떨어지는 경우가 많습니다. 심각한 이상반응은 매우 드뭅니다 8. 우리나라에서는 1세부터 접종하라는데, 미국에서는 왜 2세부터 접종하나요? 2세 이전의 어린 아가에게 A형간염 백신을 접종하면 엄마가 A형간염 항체를 가지고 있는 경우 엄마로부터 받은 수동 항체로 인해 접종 후 GMCs(geometric mean antibody comcentrations)를 떨어뜨릴 수가 있습니다. 다시 말하면 효과가 떨어질 수 있다는 말입니다. 부모의 A형간염 항체 보유율이 높은 우리나라에서는 2세부터 접종하는 것이 효과를 더 높일 수도 있을 것입니다. 하지만 우리나라에서의 최근 연구 결과 1세부터 접종을 해도 효과가 충분히 생긴다고 알려져서 우리나라에서는 1세부터 A형간염을 접종합니다. 미국에서는 A형간염을 기본접종으로 접종하는 주가 많습니다. 만일 미국의 다음과 같은 주로 아이가 가는데 영문 접종을 발급 받으러 왔다면 미리 A형간염 접종을 해주는 것이 좋습니다. *A형간염이 기본접종인 주 : 2001년 현재 애리조나, 알라스카, 오리건, 뉴멕시코, 유타, 워싱턴, 오클라호마, 사우스다코다, 아이다호, 네바다, 캘리포니아 주에는 A형간염을 2세부터 기본접종으로 맞히는 것이 권장되고 있습니다(recommend).이런 지역은 A형간염 발생이 20명/10만명이 넘는 지역입니다. *A형간염을 기본접종으로 할 것을 고려하고 있는 주 : 미주리, 텍사스, 콜로라도, 아칸소, 몬태나, 와이오밍 주에서는 기본접종으로 A형간염을 접종하는 것이 고려되고 있습니다(consider). 이런 지역은 A형간염 발생이 10명/10만명이 넘는 지역입니다. 예방접종에 대한 상세 설명(참고) 1. 개요 히포크라테스에 의해 간염(유행성 황달)이 처음 기술된 이래로, 17, 18세기에 A형간염으로 추측되는 황달의 집단발생이 보고되었다. 전염성 간염으로 불리던 A형간염은 잠복기가 긴 B형간염과 함께 1940년대에 역학적으로 처음 구분되었고, 1970년부터는 A형간염 바이러스의 확인과 혈청학적 검사법이 발달함에 따라 A형간염과 B형간염 이외에 다른 간염의 감별이 가능하게 되었다. 최근 10년간 국내에서는 20대, 30대 성인과 10대 청소년에서 A형간염 발생이 급증하고 있다. A형간염의 예방을 위해 백신의 개발 이전에는 환경과 위생상태의 개선, 면역글로불린을 통한 수동면역을 이용하였으나, 장기간의 예방효과가 있는 A형간염 백신이 1995년부터 사용된 이후로는 능동면역 위주의 예방이 강조되고 있다. 국내는 1997년 말경부터 백신을 사용하기 시작하여 아직 국가필수예방접종에 포함되지는 않으나, 유소아의 50% 이상에서 접종이 이루어지고 있다. 2. A형간염 바이러스(Hepatitis A virus) A형간염은 A형간염 바이러스에 의하여 발생하는데, 이 바이러스는 27 nm의 껍질이 없는 RNA 바이러스로 Picornaviridae 과의 Hepatovirus 속으로 분류되며, 혈청학적으로 단일형으로 1979년에 처음으로 분리되었다. 몇몇의 영장류에서도 감염이 생기나 인간이 주된 자연 숙주이다. 유전자는 7,500 염기쌍으로 구성되며 크게 3가지 P1, P2, P3 단백 유전자로 나뉜다. 이 중 P1이 구조 단백으로 이것은 다시 네 부분으로 나뉘며 VP1과 VP3 피각(capsid) 단백이 바이러스의 표면항원으로 작용해 중화항체가 유도된다(그림 20-1).
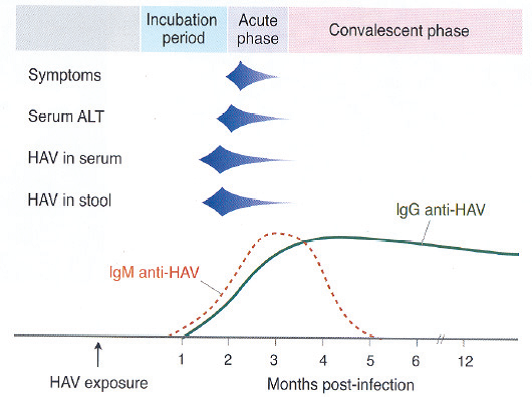
그림 20-1. A형간염 바이러스의 유전자 구조 현재까지 7가지의 유전형(I[A, B], II, III[A, B], IV, V, VI, VII)으로 분류하고 있으며 사람과 관련된것은 I, II, III, VII이다. 전세계적으로 I형과 III형이 가장 흔한데 우리나라는 IA 유전형이 토착주였으나, 현재는 IIIA 유전형에 의한 감염이 주로 발생한다. 사람만이 유일한 자연 숙주이며, A형간염 바이러스는 수개월간 일반 환경에서 생존이 가능하여, 건조 혹은 저온 상태에서는 1개월 이상, 특히 수분이 있는 곳에서는 12개월 이상 안정성이 유지된다. 낮은 pH, 상온에서도 안정성이 유지되지만 85℃ 이상의 고온, 포르말린, 염소에 의해서는 불활화된다. 3. 발병기전 A형간염은 ‘분변-경구’ 경로로 대부분 사람에서 사람으로 직접 전파되거나 분변에 오염된 물이나 음식물을 섭취함으로써 간접적으로 전파되기도 한다. 입을 통해 체내에 들어온 A형간염 바이러스는 간에서 증식된다. 감염 후 10~12일 후부터 바이러스혈증이 생기고 간기능 이상이 지속될 때까지 유지된다. 바이러스는 담도계를 통하여 대변으로 배출되는데 임상 증상의 유무에 상관없이 배출된다. 대변 내 바이러스 농도는 혈액 내에 비해 100~1,000배 높은데 황달이 생기기 3~4주 전부터 검출되기 시작한다. 바이러스 농도가 가장 높은 시기는 임상증상이 시작되기 2주 전이며, 이때가 감염력이 가장 높은 시기이다(그림 20-2).
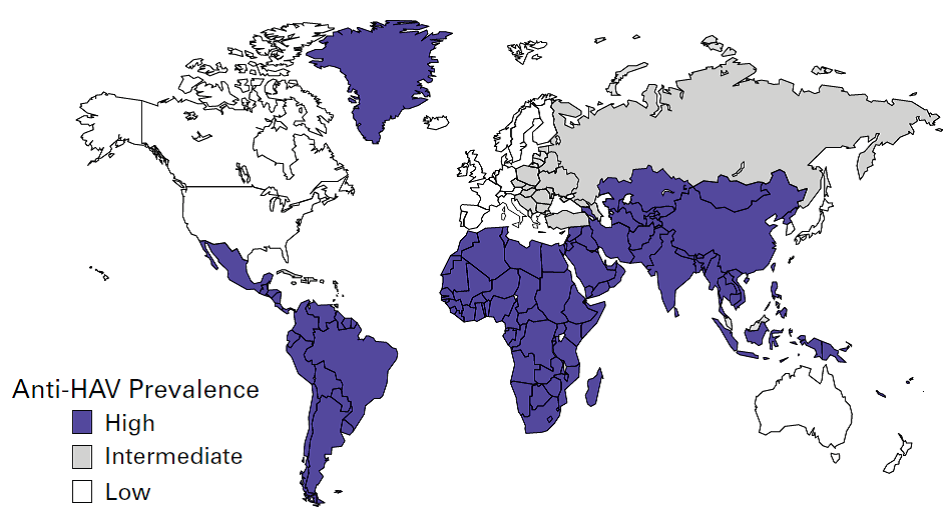
그림 20-2. A형간염 바이러스 배출과 항체 검출시기 및 임상양상과의 관계 4. 임상양상 가. 증상 A형간염은 평균 28일(15~50일)의 잠복기 후에 무증상으로 지나가거나 간염의 임상증상이 생기게된다. 전형적인 증상은 열, 구역 및 구토, 암뇨(dark urine), 권태감, 식욕부진, 복부 불쾌감, 황달등인데 다른 간염 바이러스에 의한 급성 간염과 구별이 불가능하다. 이러한 증상은 대체로 2개월을 넘지 않으나, 환자의 10~15%에서는 6개월 이상 증상이 지속되거나 재발하기도 한다. 하지만 만성화되는 경우는 없다. 드물게 생명을 위협하는 전격 간염으로도 진행되는데, 이러한 경우는 기존에 만성 간질환을 가지고 있는 사람들에게 더 흔하게 나타나기 때문에 예방접종의 중요성이 강조되고 있다. 증상의 발현은 환자의 연령과 관련이 있어 6세 미만의 소아에서는 약 70%에서 증상이 없으며, 증상이 있더라도 황달이 생기는 경우는 드물다. 그러나 6세 이상의 소아나 성인에서는 대부분 간염의 증상이 생기는데, 이 중 70%에서 황달이 동반된다. 나. 합병증 드물지만 길랑-바레 증후군, 급성신부전, 담낭염, 췌장염, 혈관염, 관절염 등도 나타날 수 있으며,소수에서 재발성 간염, 자가면역성 간염, 담즙 정체성 간염 등의 비전형적인 임상양상이 나타날 수도있다. 5. 진단 및 신고기준 가. 진단 A형간염은 임상적, 역학적 소견만으로 다른 간염 바이러스에 의한 급성 간염과 감별이 어렵다. 따라서 A형간염의 확진은 A형간염 바이러스의 피각(capsid) 단백에 대한 IgM 항체(IgM anti-HAV)를 확인해야 한다. 대부분 임상 증상이 발현하기 5~10일 전에 IgM 항체가 나타나며, 감염 후 6개월까지 지속될 수 있다(그림 20-2). 그러나 감염의 초기에는 IgM 항체가 검출되지 않는 경우도 있기 때문에A형간염이 강력히 의심되는 환자는 일정 기간이 경과한 후 IgM 항체 검사를 다시 시행해야 한다. IgG 항체는 감염 초기에 나타나기 시작하여 일생 동안 항체가를 유지하여 질병을 예방하는 역할을 한다. 상용화된 검사는 IgM anti-HAV와 총 anti-HAV(IgM과 IgG의 합) 두 가지로, 총 anti-HAV가 양성이고 IgM anti-HAV가 음성이라면 이것은 과거 감염이나 A형간염에 대한 면역이 존재함을 의미한다. 일반적으로 백신에 의해 유도된 항체량은 자연감염에 의한 것보다 10~100배 정도로 낮기때문에 첫 1회 백신 접종으로는 상용검사로 항체 검출이 되지 않을 수도 있다. 그러나 추가 접종을 실시하면 항체 검출이 대부분 가능하다. 또한 A형간염의 유행이 있을 때 역학조사를 위하여 DNA 서열분석을 적극적으로 사용하고 있다. 기관에 따라 분석하는 유전자의 위치는 다르지만 질병관리본부 국립보건연구원 간염폴리오바이러스과에서는 유전자 증폭을 VP3/VP1 부위(185 염기쌍)와 VP1/P2A 부위(234 염기쌍)를 동시에 시행하여 파악하고있다. 나. 신고기준 1) 신고의무자 . 의사, 한의사, 의료기관의 장, 육군.해군.공군 또는 국방부 직할 부대의 장 2) 신고시기 : 지체 없이 . 감염병 환자, 의사환자, 병원체 보유자를 진단하거나 사체를 검안한 경우, 해당하는 감염병으로 사망한 경우 3) 신고범위 . 환자 4) 신고를 위한 진단기준 . 환자 : A형간염에 합당한 임상적 특징을 나타내면서, 다음 검사방법 등에 의해 해당 병원체 감염이 확인된 자 - IgM anti-HAV 양성 - 검체(대변검체, 혈액 등)에서 RT-PCR 검사법으로 A형간염 바이러스 특이유전자 검출 5) 신고 방법 . 감염병의 예방 및 관리에 관한 법률 시행규칙 제10조에 따른 [별지 제1호 서식](부록5-4. 감염병발생 신고)을 작성하여 관할 보건소로 팩스 전송 또는 웹(http://is.cdc.go.kr)보고등의 방법으로 신고 6) 기타 . A형간염 환자 중 식품접객업종사자 및 집단급식소 종사자는 「감염병의 예방 및 관리에 관한법률」 제41조(감염병환자등의 관리)에 따라 감염병관리 기관에서 입원치료를 받아야 하며,동법 제45조 및 시행규칙 제33조(업무 종사의 일시 제한)에 따라 업무 종사의 일시적 제한을받는 대상임 6. 치료 A형간염은 특별한 치료법이 없으며 대증요법으로 치료한다. 심한 운동은 금해야 하지만 일상적 활동은 가능하며 금주를 권한다. 간에서 대사되거나 간독성이 있는 약은 주의해야 하고, 전격 간염 또는 구토로 인해 탈수된 환자는 입원치료가 필요하다. 7. 역학 평균 28일(15∼50일)의 잠복기 후에 무증상으로 지나가거나 간염의 임상증상이 나타나게 되는데, 증상이 나타나면 배출되는 바이러스 숫자는 감소하기 시작하여 7~10일이면 의미 있게 감소하고 3주가 경과되면 대부분 바이러스를 더 이상 대변으로 배출하지 않는다(그림 20-2). 따라서 대변으로 바이러스 배출이 가장 많은 시기인 증상이 생기기 2주 전부터 황달이 생긴 후 1주일까지는 환자와의 접촉을 가능한 피해야 한다. 성인에 비하여 소아에서는 바이러스의 배출기간이 더욱 길어 임상증상 발현 후 10주간 지속되기도 하며, 감염이 신생아기에 일어나면 6개월간 지속될 수도 있다. 침에서도 혈액 내 농도의 1/10~1/1000로 바이러스가 검출되나 침으로 감염되었다는 역학적 증거는 없다. A형간염에 이환되기 쉬운 고위험군은 A형간염 바이러스에 감염된 사람과의 긴밀 접촉자, 유치원의 소아나 근무자와의 접촉자, 유행지역으로의 해외 여행자, 남성 동성애자, 비경구 마약 사용자 등으로 알려져 있다. 대규모 혹은 산발적 유행은 일반적으로 오염된 음식물의 불충분한 조리나 식수에 의해서 유발되는데, 1988년 약 30만 명의 환자가 발생한 중국 상해의 대유행에서는 대합조개가 감염원으로 밝혀졌으며, 그 외 생굴, 골파(green onion), 냉동 딸기, 냉동 음료수 등도 유행의 감염원으로 밝혀진바 있다. 또한 감염된 조리사나 음식 취급자에 의한 전파도 적지 않게 보고되고 있어 이와 같은 직업 종사자에 대한 백신 접종을 고려하는 국가도 증가하고 있다. 역학조사가 이루어졌던 국내의 수차례 소규모 유행에서 결정적인 감염원이 밝혀진 적은 없었지만 2004년 지하수로 식기를 세척하는 공주의 한 식당에서 소규모 유행이 발생하여 지하수가 감염원으로 추정된 경우가 있다. 또한 드물게 바이러스 혈증이 존재하는 혈액 공여자의 혈액으로 제조된 혈액제제의 투여로 감염되는 경우도 있는데 국내에서도 발생한 바 있다. 감염된 6세 미만의 소아에서는 대부분 증상이 없어 감염원으로서의 주의 및 경계가 불가능하기 때문에 소아 연령층이 A형간염의 전파에 중요한 역할을 하며, 이러한 상황은 가족이나 긴밀 접촉자에 있어서 더욱 중요하였다. 그러나 이러한 사실은 과거 백신이 사용되기 이전의 개념으로, 현재 50~70%의 소아가 A형간염 백신을 접종받는 국내의 현 상황에서는 감염된 무증상 소아가 중요한 전파경로로 생각되지는 않는다. 가. 국외 A형간염은 전세계적으로 발생하고 있으며 연간 약 140만 명의 환자가 발생하고 있다(그림 20-3). 유행 양상에 따라 지역을 다섯 단계로 구분하는데 고도(high level), 이행(transient level), 중등도(intermediate level), 저(low level), 극저(very low level) 풍토병 지역(endemic area)으로 나눈다. 고도 풍토병 지역은 아프리카, 중미, 중동 일부, 동남아시아 일부 지역이 속하며 불량한 위생 상태 및 사회경제적 상황 때문에 A형간염 바이러스가 쉽게 확산될 수 있다. 어린 연령에서의 무증상 감염이 대부분이므로 보고되는 질병의 발생률은 대체로 낮고 자연면역 획득률이 높기 때문에 갑작스럽게 발생하는 대유행은 드물다. 이행 풍토병 지역은 중국, 남미, 중앙아시아, 동남아시아의 일부, 중동 일부 지역이 속하며 지역에 따라 일부는 고도 풍토병 양상을, 또 다른 일부는 중등도 풍토병 지역의 양상을 보인다. 중등도 풍토병 지역은 남유럽, 동유럽, 중동 일부 지역이 속하며 향상된 위생과 생활조건으로 어린연령에서는 A형간염 바이러스의 노출이 적고 성인 연령에서 감염이 된다. 발병률은 고도 풍토병 지역보다 높다. 저 풍토병 지역은 미국, 캐나다, 호주, 서유럽이 속하는데 A형간염 바이러스에 노출될 기회가 적기때문에 감염되는 소아의 숫자도 적고 발병률 역시 대체로 낮다. 극저 풍토병 지역은 북유럽과 일본이 속하는데 대부분의 환자 사례들이 고위험군에서만 나타난다. 우리나라의 유행 양상은 중등도 풍토병 지역에서 저 풍토병 지역으로 전환되고 있는 중이다.
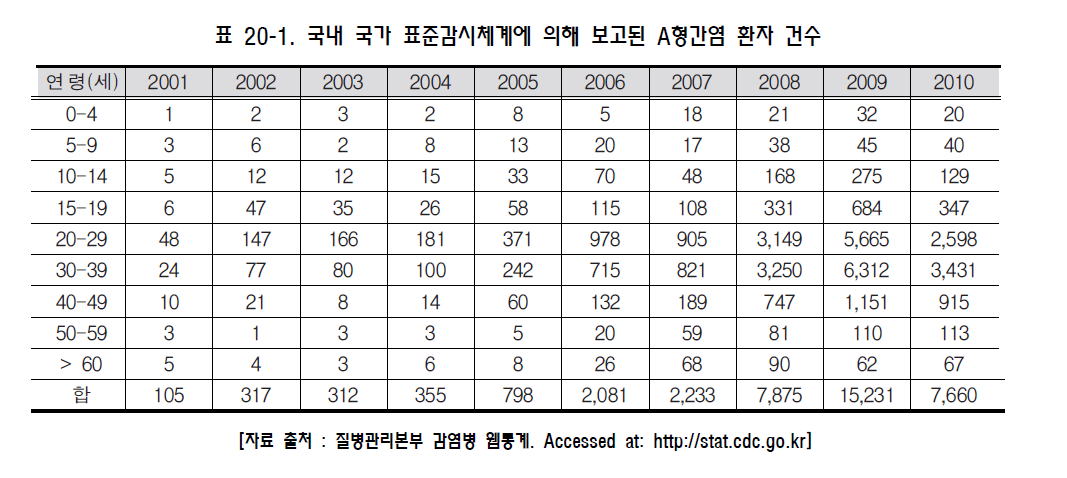
그림 20-3. 세계적 A형간염 발생현황 [자료 출처 : Centers for Disease Control and Prevention. Prevention of Hepatitis A through Active or Passive Immunization. Recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR 1999;48:1-38.] 나. 국내 1) 질병 발생 양상 과거의 실제 발생 상황을 파악할 수 있는 정확한 자료는 없지만, 한 보고에 의하면 1968년부터 1977년까지 10년간의 전체 소아청소년과 입원환자 중 A형간염이 차지하는 비율은 평균 2.5%(1.7∼3.9%)이었다. 이 같은 양상은 1980년대 초반까지만 지속되다가, 이후 환자의 발생이 급격히 감소하였다. 그러나 1996년 대전지역에서 유행이 보고되면서 질환의 중요성이 다시 인지되었으며 서울을 포함한 수도권에서는 1998년부터 발생이 증가하기 시작하였다. 질병관리본부는 표본감시체계를 통하여 2001년부터 A형간염에 대해 공식적으로 파악하기 시작하였는데, 2001~2004년은 400건 이내, 2005년은 800여건, 2006년과 2007년은 2,000여건, 2008년은 7,900여건, 2009년은 15,000여건으로 최근 수년간 급속한 증가 추세를 보이고 있으나(표 20-1), 2010년은 감소되는 추세로 7,700여명의 환자가 발생하였다.
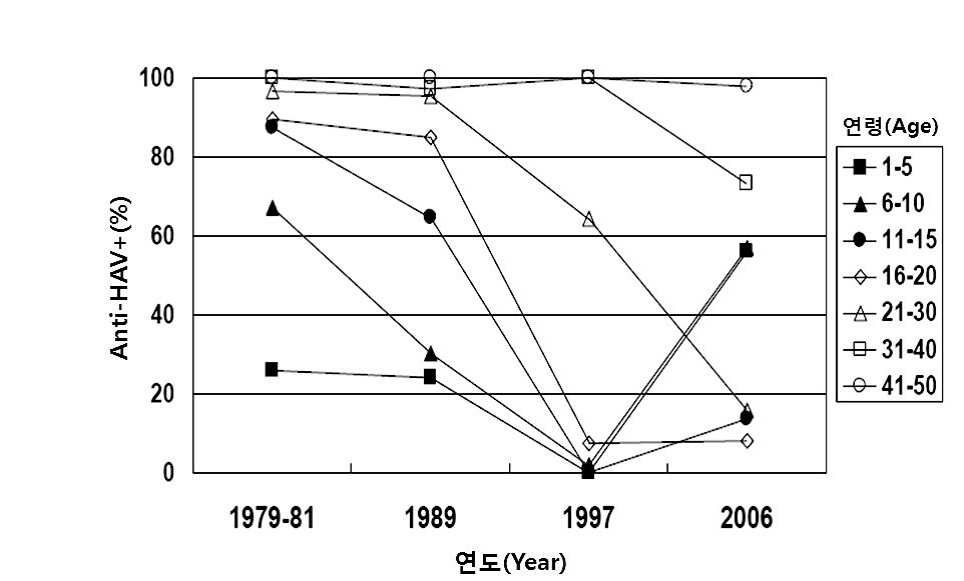
이 중 서울, 경기, 인천지역에서 발생한 비율이 2010년 77.3%, 2009년 81.0%, 2008년 77.4%, 2007년 81.7%를 차지하고 상대적으로 대구, 부산을 포함한 경북, 경남 지역의 환자 발생은 매우 적어 지역적으로 큰 차이가 있다. 전국의 사회적 여건, 생활 환경 등이 비슷하고 발달된 교통수단 등으로 잦은 왕래가 이루어짐에도 불구하고 지역적으로 큰 차이가 있는 이유는 아직 파악되어 있지 않다. 반면 2001~2007년 기간동안 A형간염의 진단으로 건강보험심사평가원에 청구된 개인별 건수(1인1건)는 2001년 1,398건, 2002년 7,233건, 2003년 7,003건, 2004년 6,831건, 2005년 9,026건,2006년 13,231건, 2007년 11,035건으로 표본감시체계에 의한 보고 건수보다 약 5~10배가 더 많다. 환자의 연령층에도 큰 변화가 있는데 1990년대에는 10대, 20대에 주로 환자가 발생하고 30대는 거의 없었던 반면에 2001년부터 2007년까지는 20대가 가장 많고, 30대, 10대의 순서로 발생하였다가 2008년에 들어서는 30대, 20대, 40대, 10대의 순서로 발생하고 있다. 이 같은 호발 연령의 변화는 각 연령층의 A형간염 항체 양성률의 변화에 의해서 유발된 것으로 오랜 기간 자연감염에 의한 면역획득이 없는 연령층이 확대되면서 일어난 현상이다. 2) 연령별 면역도의 변화 1980년대 초에는 10대가 되면 약 90%에서 자연감염에 의한 항체를 획득하였으나, 1989년에는 10대의 항체 양성률은 65∼85%로 감소되고 20대가 되어서 자연감염에 의한 항체를 대부분 획득하였다. 1997년은 A형간염 백신을 사용하기 직전으로 10대의 항체 양성률은 10% 미만, 20대 연령도 약 60%로 감소하였다. 이 현상은 사회경제적 발달로 인해 A형간염 바이러스의 전파가 줄어들면서 자연면역 획득이 감소된 결과이다(그림 20-4).
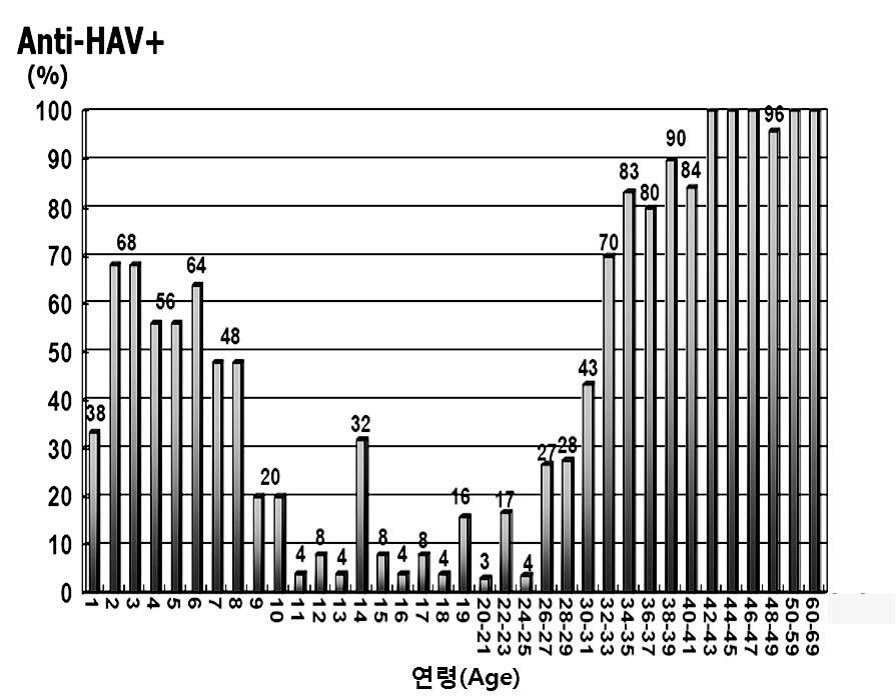
그림 20-4. 국내 A형간염 항체 양성률의 변화 [자료 출처: 김종현. A형간염의 최근 국내 역학 상황과 백신 접종. J Korean Med Assoc 2008;51:110-8] 2006년에 시행된 연구에 따르면 10세 미만에서의 항체 양성률은 50∼60%이나, 10대와 20대는 20% 미만, 30대는 70% 정도로 과거에 비해 넓은 연령군에서 감소하고 있는 추세이다. 1998년부터 국내에서 사용이 시작된 A형간염 백신의 총 판매량과 2006년 1∼2세 연령의 백신 접종률 40%를 고려할 때 10세 미만에서의 50∼60% 항체 양성률은 백신으로 인한 것으로 추측된다(그림 20-5).
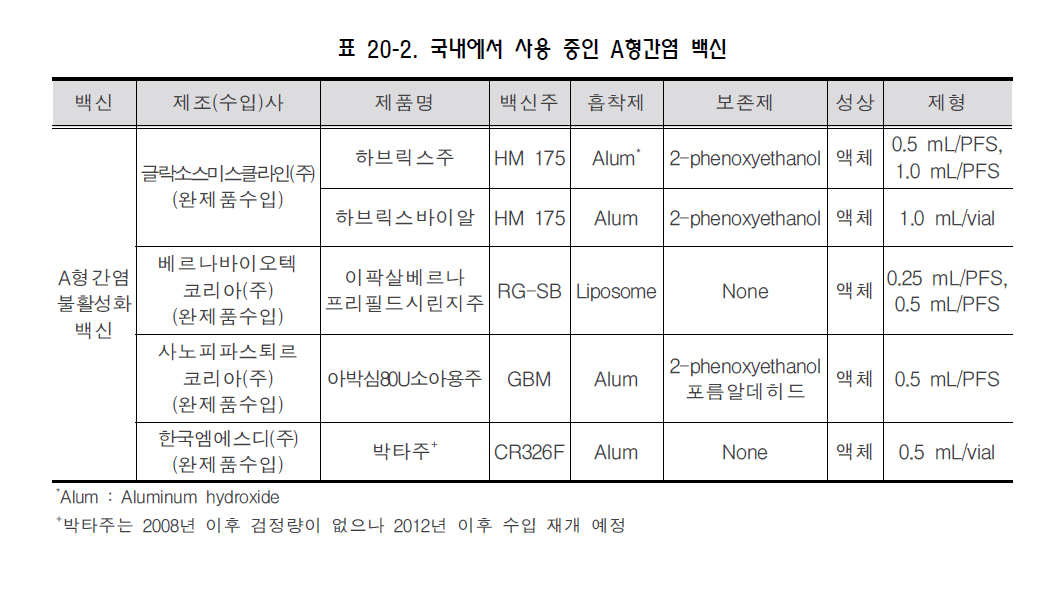
그림 20-5. 2006년의 국내 연령별 A형간염 항체 양성률 [자료 출처: 김종현. A형간염의 최근 국내 역학 상황과 백신 접종. J Korean Med Assoc 2008;51:110-8] 과거부터 이루어진 A형간염 항체 양성률의 변화 추세로 볼 때 10년 후에는 40대까지도 항체가 없는 연령층으로 될 것이라 예측되며, 이는 A형간염에 감수성이 있는 사람의 숫자가 더욱 확대된다는 것을 의미한다. 3) 국내 역학변화에 대한 요인 분석 전통적으로 A형간염 전파의 주 감염원은 무증상으로 바이러스를 배출하는 영아와 유아였다. 그러나 이는 백신을 사용하기 이전의 자연감염으로 인한 면역획득만이 있었던 시기의 개념으로, 현재처럼 유아기의 백신 접종률이 높은 상황에서는 과거와 다르게 생각하여야 한다. 국내의 한 후향적 환자-대조군 역학조사에서는 A형간염 환자와의 접촉력, 굴, 홍합, 대합 등 조개류의 날섭취를 위험요인으로 제시하였다. 외국에서는 여러 종류의 음식에서 바이러스를 직접 분리함으로써 음식물이 감염원으로 밝혀진 경우가 많아, 국내도 음식물이 감염원일 가능성이 높을 것이라 예측되나 아직까지 음식물에서 바이러스가 분리된 적은 없었다. 4) 국내에서 유행하고 있는 A형간염 바이러스의 유전형 양상 국내에서 A형간염 바이러스의 유전형에 대한 첫 보고는 1997년과 1998년의 A형간염 환자 18명에 대한 것으로 모두 IA 유전형이었다. 이에 국내의 A형간염 바이러스의 토착 유전형은 IA로 인정되었다. 2000년도 초에는 환자 1명으로부터 IIIA 유전형이 국내에서 처음으로 검출되었는데 인도로의 여행력이 있어 해외유입에 의한 것으로 생각되었다. 그러나 2005년 이후의 보고들에 의하면 유전형 IIIA 바이러스가 검출되는 비율이 점차 증가하고 있으며, 한 보고에 의하면 IA 유전형이 53.8%(28/52), IIIA 유전형이 46.2%(24/52)를 차지하였다. 현재 IIIA 유전형이 과거에 비해 높은 비율을 차지하는 이유는 아직 규명되지 않았다. 8. 예방 가. 일반적 방법 A형간염을 예방하려면 표준 주의와 함께 환자나 오염된 매개 물질의 접촉을 피하는 접촉 주의를 시행한다. 가운과 장갑을 착용해야 하며, 입원 시 가능한 독실 사용을 추천하나 필수사항은 아니다. A형간염에 이환된 환자는 임상증상이 생기고 1주 후까지는 다른 사람과 접촉을 피해야 한다. 상수원 관리와 식재료 취급 개선은 물론 화장실 이용 후, 외출 후, 육아 시 기저귀를 교체할 때마다 손씻기를 하는 등 개인위생에 신경을 써야 한다. A형간염 바이러스는 비교적 환경에 안정적인 바이러스이나 고압증기멸균(autoclave), 자외선, 포르말린, propriolactone, potassium permanganate, 요오드, 염소 등으로 처리하면 불활화된다. 1분간 85℃ 이상 열을 가해야만 바이러스가 불활화되기 때문에끓인 물이나 제조된 식수만을 마시며, 조개류는 90℃에서 4분간 열을 가하거나, 90초 이상 쪄서 먹으면 된다. 과일 또한 껍질을 벗겨 먹는 것이 좋다. 나. 환자 및 접촉자 관리 생후 12개월부터 40세까지의 건강한 사람에게는 환자와 노출 2주 이내이면 A형간염 백신을 접종한다. 그러나 40세 이상 연령의 건강인은 면역글로불린이 추천되며 이를 구할 수 없으면 백신을 접종한다. 12개월 미만 영아, 면역저하자, 만성 간질환자, 백신에 금기사항이 있는 사람은 환자와 노출 2주이내이면 면역글로불린(0.02 mL/kg, 최대 5 mL)을 근육주사한다. 12개월 미만 영아와 백신에 금기사항이 있는 사람들을 제외하고 면역글로불린을 투여받는 사람은 동시에 A형간염 백신을 접종받아야 하며 접종일정에 따라 2차 접종을 한다. A형간염 환자에 노출된지 2주 이상 경과된 경우는 면역글로불린과 A형간염 백신 모두 그 효과는 불확실하다. 다. 예방접종 1) 백신 (가) 역사 A형간염 백신은 폴리오 백신과 유사한 방법으로 개발되었다. 1978년 동물 대상의 연구에서 포르말린으로 불활성화시킨 A형간염 바이러스로 백신으로서의 효율성을 입증하고 장기적인 예방효과를 기대할 수 있는 결과를 얻었다. 이후 1980년대 말부터 선택적으로 A형간염 바이러스를 분리하여 빠른 시간 내에 많은 양의 백신 바이러스를 생산하는 방법이 개선되면서 실제 사용가능한 백신 개발이 시작되었다. (나) 백신 종류 및 국내 유통 백신 국내에서는 1997년 말부터 A형간염 백신이 사용되었는데 현재 사용되고 있는 제품은 Havrixⓡ(GSK사, Belgium), Epaxalⓡ(BernaBiotech사, Switzerland), AvaximTM(Sanofi Pasteur사,France)으로 모두 3가지이다. Havrixⓡ는 호주에서 집단발생 당시에 환자의 변에서 분리된 HM175주를 primary greenmonkey kidney 세포에서 배양시킨 후 사람 이배체 섬유아세포(MRC-5)에서 증식시킨 백신으로,1 mL에는 1,440 ELISA 단위의 바이러스 항원이 있다. Epaxalⓡ은 RG-SB주를 MRC-5 세포에서 증식시킨 후 알루미늄이 포함되지 않은 비로좀(virosome)을 흡착제로 사용하여 만든 백신으로, 0.5 mL에는 24 U의 바이러스 항원이 있다. AvaximTM은 GBM주를 primary human kidney 세포에서 분리된 바이러스주를 계대배양한 후 다시 MRC-5 세포에서 계대배양해서 만든 백신으로 0.5 mL에는 80 U의 바이러스 항원이있다(표 20-2).
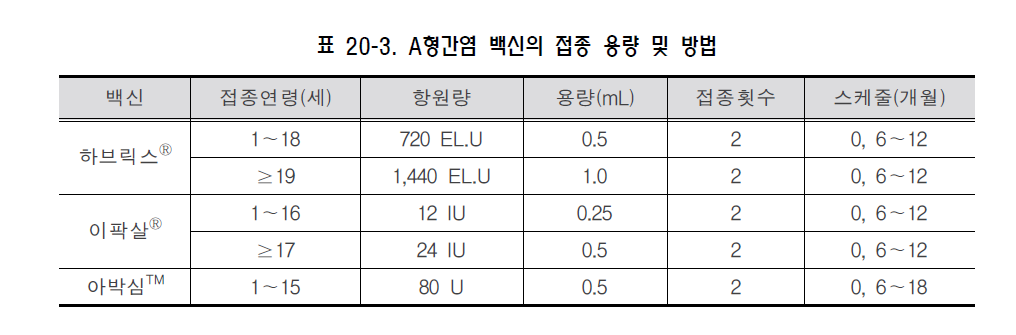
A형간염과 B형간염에 대한 혼합 백신(Twinrix, [주]글락소스미스클라인)은 외국에서는 사용하고 있으나 국내에는 도입되지 않았다. (다) 면역원성 및 효과 제조사에 따라 성분과 항원량에 차이가 있지만 항체 양전률과 면역원성은 차이가 없으며, 1차 접종 후 4주가 지나면 97~100%의 항체 양전률을 보이고 2차 접종 후에는 모두 100%의 항체 양전률을 보인다. 임상 효과 또한 매우 우수해서 하브릭스®의 태국 연구에 의하면 A형간염 발생이 높은 지역의 1~16세 연령 40,000명에게 1개월 간격으로 2회 접종을 실시하였을 때 94%의 예방효과가 있었다. A형간염 백신에 의해 형성된 항체의 지속기간은 20년 이상 지속될 것으로 추정되는데, 이러한 항체의 장기간 유지는 아직 확실치는 않지만 세포면역과 같은 다른 면역기전이 관여할 것으로 추측하고 있다. 추가접종의 필요성 여부는 현재 연구 중에 있다. 2) 실시기준 및 방법 (가) 접종대상 국가필수예방접종 백신은 아니나 국내의 A형간염 백신 접종 권장대상은 아래와 같다. . A형간염 바이러스 항체가 없는 소아나 고위험군 성인 - A형간염의 풍토성이 높은 지역(미국, 캐나다, 서유럽, 북유럽, 일본, 뉴질랜드, 호주 이외의 국가)으로 여행하는 경우나 파견되는 군인 또는 외교관 - 혈액응고 질환자 - 만성 간질환자 - A형간염 환자와 접촉하는 사람 - A형간염 바이러스를 다루는 실험실 종사자 - 군인, 의료인, 외식업 종사자 - 약물 중독자 - 남성 동성애자 - 20-30대 성인 중 예방접종력이 없거나 A형간염을 앓은 적이 없는 경우 A형간염의 유행지역으로 여행하거나 이주하는 경우에는 백신이나 면역글로불린을 투여하는데 가능한 한 백신접종을 권장한다. 1차 접종은 여행을 계획하는 즉시 접종하는데 출발하는 당일이라도 백신을 접종한다. 그러나 40세가 넘은 성인이나 면역결핍 환자, 만성 간질환 환자, 그외 만성질환 환자는 출발일이 14일 이내로 남았다면 백신과 면역글로불린을 동시에 다른 부위에 근육주사한다. 12개월 미만의 영아나 백신에 대한 알레르기가 있는 환자는 면역글로불린 0.02 mL/kg을 근육주사 하는데, 3개월간의 예방효과가 있다. 혈액응고 인자, 특히 solvent-detergent로 처리한 인자를 투여받은 사람은 접종을 하여야한다. 혈액응고 인자제제를 바꾸거나 공여자에 대한 검사를 하여 A형간염의 감염 위험을 줄일 수 있다. 건강한 영유아에서는 질병에 의한 위험과 백신 접종에 따른 효과와 비용 등을 보호자와 상의한 후에 접종여부를 결정한다. 30세 미만에서는 항체검사없이 접종하고, 30대 이상에서는 항체검사를 실시하여 항체가 없는 경우에만 접종한다. (나) 접종 시기 및 방법 접종 시기는 생후 12개월 이후에 근육주사로 삼각근에 1차 접종을 하고, 6개월 이상 경과한 후에 2차 접종을 하는 것은 제조사에 관계없이 동일하나, 적기접종 기간은 제품에 따라 다르다(표20-3).
(다) 특수 상황에서의 접종 임신부에서 A형간염 백신에 대한 안전성은 아직 확립되지 않았지만 불활성화 백신이므로 이론적으로 태아에 대한 위험은 낮을 것으로 생각된다. A형간염 발생 가능성이 높은 임신부인 경우 간염으로 인한 위험도와 백신으로 인한 위험도를 서로 고려하여 백신 접종여부를 판단한다. A형간염 백신은 불활성화 백신이므로 면역저하자에게 접종할 수 있다. (라) 백신 접종 전후의 항체검사 A형간염 바이러스에 감염되었다가 회복된 경우 평생면역을 획득하므로 백신 접종이 필요하지 않다. 따라서 백신 접종 전의 항체검사 실시여부는 면역도의 상황, 검사 비용과 백신 가격 등을 고려하여 결정해야 한다. 국내 A형간염에 대한 연령별 면역도 조사 결과와 검사 비용, 백신 가격 등을 고려할 때 30세 미만은 항체검사없이 백신을 접종할 것을 권장하며, 30대 이상 연령층은 A형간염에 대한 항체검사 실시 후 항체가 없는 경우에 한하여 백신을 접종하는 것이 경제적이라 판단된다. 백신 접종 후의 검사는 현재 사용하고 있는 백신들의 항체 양전률이 거의 100%에 달하므로 필요 하지 않다. 3) 동시접종 및 교차접종 성인 대상의 연구에서 디프테리아, 폴리오, 파상풍, B형간염, 황열, 장티푸스, 콜레라, 일본뇌염, 공수병 백신 등과 동시에 접종하여도 면역원성의 감소나 이상반응의 증가는 없었다. 또한 정맥용 면역글로불린과 동시에 접종하여도 면역원성에는 변화가 없었다. 18개월 이하의 소아를 대상으로 DTaP, IPV, Hib, B형간염, MMR 등과 동시에 접종하여도 면역원성과 반응성에 영향을 받지 않았다. 1차와 2차 접종을 제조사가 다른 제품으로 교차접종을 하더라도 항체 양전률과 면역원성에 영향을 미치지 않는다. 2차 접종을 시행할 때 백신의 용량은 1차 접종을 받은 시기의 연령이 아닌 2차 접종 시 연령을 따른다. 4) 금기사항 및 주의사항 백신 성분 및 첨가제에 심한 이상반응이 있었던 경우나 이전의 접종 시 심한 이상반응이 있었던 경우는 금기이다. 임신 중의 A형간염 백신에 대한 안전성은 아직 확립된 바 없지만 불활성화 백신이므로 태아에 대한 위험도는 낮을 것으로 판단된다. 5) 예방접종 후 이상반응 가장 흔한 이상반응은 주사부위의 국소반응이다. 주사부위의 통증, 발적, 붓기가 접종자의 20~50% 에서 관찰되었다. 이러한 증상들은 일반적으로 가볍고 저절로 좋아진다. 경한 전신반응인 무력감, 피곤, 미열 등은 10% 미만에서 발생하며 중증 이상반응은 보고된 바 없다. 6) 백신의 보관 및 관리 A형간염 백신은 2~8℃로 냉장보관 및 운송을 하여야 하며 얼리면 안된다. 참 고 문 헌 1. 김종현. A형간염의 최근 국내 역학 상황과 백신 접종. J Korean Med Assoc 2008;51:110-8. 2. Bell BP, Negus S, Fiore AE, Plotnik J, Dhoter KB, Williams J, et al. Immunogenicity of an inactivated hepatitis A vaccine in infants and young children. Pediatr Infect Dis J 2007;26:116- 22. 3. Bovier PA, Farinelli T, Loutan L. Interchangeability and tolerability of a virosomal and an aluminum-adsorbed hepatitis A vaccine. Vaccine 2005;23:2424-8. 4. Fiore AE, Feinstone SM, Bell BP. Hepatitis A Vaccine. In: Plotkin SA, Orenstein, WA, Offit PA, eds. Vaccines. 5th ed. Philadelphia, USA: Saunders, 2008:175.203. 5. American Academy of Pediatrics. Hepatitis A. In: Pickering LK, Baker CJ, Kimberlin DW, Lng SS, eds. Red Book: 2009 Report of the Committee on Infectious Diseases. 28th ed. Elk Grove Village, IL, USA: American Academy of Pediatrics; 2009:329-37. 6. Centers for Disease Control and Prevention. Hepatitis A. In: Epidemiology and prevention of vaccine-preventable diseases. Atkinson W, Wolfe C, Hamborsky J, eds. 12th ed. Washington DC. USA: Public Health Foundation, 2011;101-113. 7. Centers for Disease Control and Prevention. Prevention of Hepatitis A through Active or Passive Immunization. Recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR 1999;48:1-38. 8. Centers for Disease Control and Prevention. Prevention of Hepatitis A through Active or Passive Immunization. Recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR 2006;55:1-23. 9. Centers for Disease Control and Prevention. Update: Prevention of Hepatitis A after Exposure to Hepatitis A Virus and in Internationa Travelers. Updated Recommendations of the Advisory Committee on Immunization Practices(ACIP). MMWR 2007;55:1-23. 10. Centers for Disease Control and Prevention. Update: Prevention of Hepatitis A After Exposure to Hepatitis A virus and in International Travelers. Updated Recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR 2007;56:1080-4. 11. Committee on Infectious Diseases. American Academy of Pediatrics. Hepatitis A Vaccine Recommendation. Pediatrics 2007;120:189-99. 12. World Health Organization. Department of Communicable Disease Surveillance and Response. Hepatitis A. 13. 질병관리본부 감염병 웹통계. Accessed at: http://stat.cdc.go.kr/ |
|||