아이맘 문의전화
365일연중무휴/야간진료실시
- 월·화·수|
- 오전 08시 - 오후 11시
- 토/일/공휴일|
- 오전 09시 - 오후 06시
- 목·금|
- 오전 08시 - 오후 9시
- 점심시간|
- 12:30 - 14:00
예방접종
| 제목 | 공수병 예방접종 | 조회수 | 3965 |
|---|---|---|---|
|
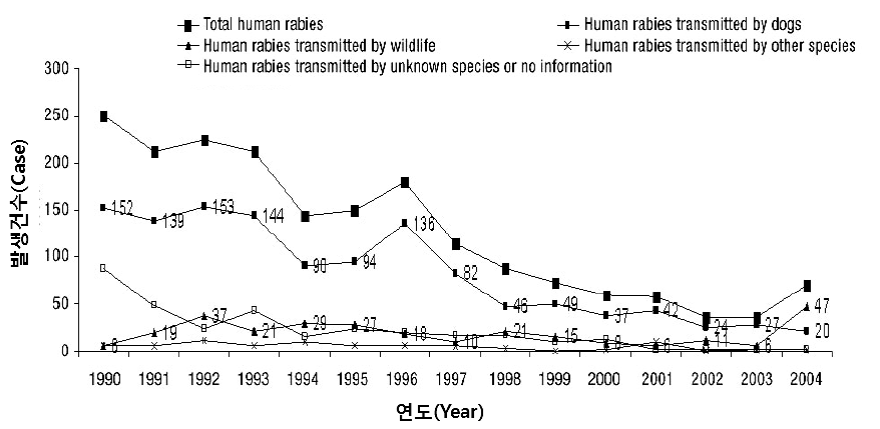
공수병(Rabies) 1. 원인 병원체 공수병바이러스(Rabies virus)  2. 임상양상 ◦ 발병초기에는 불안감, 두통, 발열, 권태감, 물린 부위의 감각이상 ◦ 2~10일후에는 흥분, 불면증, 타액 과다분비 등의 증상과 부분적 마비, 연하근육의 경련 등에 의해 공수증(恐水症)으로 진행 ◦ 중추신경계 증상이 나타나고 2~6일 이내에 섬망, 경련, 혼미, 혼수에 이르며 호흡근 마비 또는 합병증으로 사망 3. 진단 ◦ 이미 사망한 경우에는 뇌조직에서 면역형광 또는 면역조직화학법으로 진단할 수 있음 ◦ 생존해 있는 경우 - 목덜미의 피부생검조직을 이용, 면역형광법으로 진단 - 침으로부터 바이러스를 분리하여 진단 - 공수병 백신을 접종받지 않은 사람의 뇌척수액 또는 혈청으로부터 항체를 발견하거나 감염된 조직(예, 각막)에서 바이러스 항원과 핵산을 발견하여 진단 4. 치료 ◦ 일단 임상적 증상이 나타난 후에는 별다른 치료방법이 없어 백신 또는 면역글로불린 투여가 질병의 경과 지연에 거의 효과가 없음 5. 예방접종 [접종대상 및 시기] ◦ 고위험 직업군에 속한 사람(수의사와 동물병원 근무자, 사냥터 관리인, 사냥꾼, 삼림감시원, 도살자, 동물탐험가, 박제사, 공수병 연구자와 동물실험실 근무자) ◦ 공수병에 걸렸을 가능성이 있는 포유류와 흔히 접촉 활동을 하는 사람 ◦ 적절한 의료시설이 없고 공수병의 발생률이 높은 지역으로 해외여행을 떠나려는 사람 ◦ 공수병이 의심되는 동물에 물리거나 심한 비교상(non-bite) 상처를 입은 사람 [접종용량 및 방법] ◦ 1회에 1바이알(0.5 mL), 삼각근에 근육주사 - 3회 접종(0, 7, 21일) - 추가접종 : 3차례의 기초접종 후 노출 위험도에 따라 혈청검사 및 추가접종 여부가 권고됨 - 면역력이 없는 대부분의 교상 환자의 예방 l 백신은 0, 3, 7, 14, 28일에 1회씩 총 5회 접종(1회에 1바이알) l 사람공수병 면역글로불린(Human Rabies Immunoglobulin)은 0일에 1회만 투여(몸무게 1 kg당 20 IU) - 면역력이 있는 교상 환자*의 예방 l 사람공수병면역글로불린의 투여는 필요 없으며 백신만 0, 3일에 1회씩 총 2회 투여 * 면역력이 있는 교상 환자 : 과거 노출 전 예방요법을 받았고 정기적으로 추가 접종을 받아 항체가가 1:5 이상 유지될 경우와 과거에 교상 후 치료를 적절히 받고 5년이 경과되지 않은 경우에만 해당(질병관리본부, 2007) [이상반응] ◦ 국소반응 - 주사 부위 통증, 발적, 부종 또는 가려움증(30~74%) ◦ 전신반응 - 두통, 구역, 복통, 근육통, 어지러움증(5~40%) - 두드러기, 관절통, 발열(추가 접종의 약 6%) [금기사항] ◦ 백신 성분에 심한 알레르기 반응 ◦ 중등증 또는 중증 급성 질환 자주 묻는 질문(FAQ) 1. [백신] 우리나라에서 사용 가능한 공수병 백신은 어떤 것이 있나요? 국내에는 현재 한 가지 종류의 백신이 있으며, Purified Vero Cell Vaccine(PVRV)인 Verorab 백신입니다. 2. [백신] 백신은 어떻게 접종하나요? 백신은 삼각근에 근육주사하고 삼각근 근육주사가 불가능한 유아의 경우 대퇴의 전외측에 근육주사 합니다. 3. [백신 효과] 공수병 백신은 질병 예방효과가 얼마나 좋은가요? 심지어 고위험 노출 후에도 적절한 상처 처치 및 교상 후 즉각 백신 접종과 동시에 공수병 면역글로불린을 투여하면 거의 예외없이 공수병이 예방됩니다. 4. [접종대상] 누가 이 백신을 접종받아야 하나요? 노출 전 예방으로 수의사와 동물병원 근무자, 동물 취급자, 공수병 연구자와 동물실험실 근무자와 같은 고위험 직업군에 속한 사람과 공수병에 걸렸을 가능성이 있는 박쥐, 너구리, 스컹크, 고양이, 개 등의 포유류와 흔히 접촉 활동을 하는 사람 및 공수병이 흔한 지역의 동물과 접촉할 가능성이 있는 해외 여행객(특히, 적절한 의료 시설로의 접근이 어려운 경우)이 접종대상이며, 노출 후 예방은 공수병의 가능성이 있는 동물에 물린 사람이 접종대상입니다. 예방접종에 대한 상세 설명(참고) 1. 개요 공수병은 공수병 바이러스(Rabies virus)감염에 의해 뇌염, 신경증상 등 중추신경계 이상을 일으켜 발병 시 대부분 사망하는 인수공통질환이다. 공수병에 걸린 가축이나 야생동물이 물거나 할퀸 자리에 바이러스가 들어있는 타액이 묻게 되면 전파된다. 거의 모든 동물이 공수병 바이러스에 대한 감수성이 있기는 하지만 우리나라에서 사람에게 전파를 일으키는 병원소(또는 감염원) 역할을 하고 있는 동물로 밝혀진 것은 너구리와 개뿐이다. 고양이의 경우 감염원으로서 역할을 할 가능성이 크고 소의 경우는 감수성은 있지만 사람에게로의 전파를 일으킬 가능성이 매우 낮다. 공수병은 2010년 개정된 감염병의 예방 및 관리에 관한 법률에 따라 제3군 감염병으로 지정되어 관리 중이다. 2. 공수병 바이러스(Rabies Virus) 공수병 바이러스는 직경 60~85 nm, 길이 60~400 nm인 RNA 바이러스로 탄환 모양이다. 이 바이러스는 향신경성 바이러스이므로 감염된 동물의 뇌조직 내에서 주로 증식한다. 1가지 혈청형 뿐이며, 공수병 바이러스는 4℃에서 수주간 생존하고, 영하 70℃에서는 수년간 보존될 수 있다. 자외선에 쉽게 파괴되며, 60℃에서 5분간 가열하면 사멸된다. 3. 발병기전 동물에서 공수병 바이러스는 상처 부위에서 증식 후 신경섬유를 따라 원심성 이동을 하여 침샘, 부신, 신장, 점막, 각막, 피부 등으로 이동하며, 침샘에서는 바이러스의 증식이 다시 왕성히 이루어져 배설되므로 다른 동물에 공수병을 전파시키기가 용이해진다. 바이러스의 배출은 개와 너구리 등의 경우 임상증상이 나타나기 전부터 이루어지며 증상이 나타난 이후에도 지속된다. 공수병 감염 동물이 물거나 할퀸 교상 부위를 통해 타액이 함유되어 있는 바이러스가 들어가면 교상 부위 근육세포에서 바이러스가 증식하게 된다. 림프관으로는 이동하지 않고 체내이동은 신경섬유를 따라서 이루어지며 뇌나 척수로 들어간다. 뇌에 도달하면 급속하게 바이러스가 증식하여 뇌신경 세포의 변성과 괴사를 초래하여 공수병 증상이 나타나게 된다. 잠복기는 공수병 바이러스가 피부의 교상 또는 다른 방법으로 체내에 침입한 날로부터 중추신경의 손상에 따른 증상이 나타나기까지의 기간이며, 동물의 경우는 2~12주, 사람의 경우는 평균 20~90일 (일반적으로 30~60일)로 교상을 입은 부위, 교상 부위에 분포된 신경 종말부의 숫자와 분포, 감수성에 따라 달라진다. 보통 머리에서 가까운 부위를 물리면 잠복기가 짧아지는데 이는 뇌까지 도달하는 시간이 단축되고 이동방식 또한 척수를 거치지 않고 안면 혹은 두부의 뇌신경을 통해 직접 뇌로 침입하기 때문이다. 4. 임상양상 발병초기에는 불안감, 두통, 발열, 권태감, 물린 부위의 감각이상이 생기게 된다. 증상발현 2~10일 후에는 흥분, 불면증, 타액 과다분비 등의 증상과 부분적 마비, 연하근육의 경련 등에 의해 공수증(恐水症) 으로 진행한다. 중추신경계 증상이 나타나고 2~6일 이내에 섬망, 경련, 혼미, 혼수에 이르며 호흡근 마비 또는 합병증으로 사망한다. ◦ 격노형 공수병(Furious rabies) : 공수병의 일반적인 증상인 공수증이 나타나고 섬망, 불안, 흥분 등의 증상이 나타난다. 얼굴에 스치는 바람에도 매우 민감하며 수일 후 혼수, 사망에 이른다. ◦ 마비형 공수병(Dumb rabies) : 발병초기는 비슷하나 흥분, 공수증상 등이 없고 마비, 근력 약화 등의 증상을 보여 진단을 놓치기 쉽다. 약 20%의 환자가 해당되며 병의 진행에 따라 혼수, 사망에 이른다. 5. 진단 및 신고기준 가. 진단 1) 검체 (가) 검체별 진단 방법 사람에게서 공수병이 의심되는 경우 이미 사망했다면 뇌조직에서 면역형광 또는 면역조직화학법 으로 진단할 수 있다. 생존해 있는 경우 목덜미의 피부 생검조직을 이용 면역형광법으로 진단하거나, 타액, 뇌척수액, 감염된 조직으로부터 바이러스를 분리하거나, 공수병 백신을 접종받지 않은 사람의 뇌척수액 또는 혈청으로부터 항체를 발견하거나 감염된 조직(예, 각막)에서 바이러스 항원과 핵산을 발견하여 진단할 수 있다. (나) 검체의 수송 및 보관 ◦ 항체검사용 검체(혈청, 뇌척수액 등) : 4℃ 냉장 상태를 유지하여 검사실로 수송 ◦ 배양검사용 검체(피부 조직, 뇌 조직 등) : 4℃를 유지하고 바로 운송하지 못할 경우에는 -70℃ 이하에 보관한다. ※ 잠복기는 매우 다양하나 일반적으로 30~60일이 가장 많다. 잠복기는 사람의 체내에서 공수병 바이러스가 쉽게 감지되지 않는 상태의 시기이므로 이 시기의 진단은 용이하지 않다. 2) 진단 방법 (가) 항원검출 ◦ 직접형광항체검사법(Direct Fluorescent Antibody Test) 공수병 진단 방법 중 정확도와 신속성이 타 검사방법들에 비하여 우월한 것으로 알려져 있다. 형광 표지가 된 공수병 항체를 이용하여 항원과 결합하면 형광 apple green 색을 형광 현미경으로 관찰할 수 있다. ◦ 면역조직화학법(Immunohistochemistry) 포르말린에 고정된 생검조직이나 부검조직에서 rabies virus의 봉입을 감지하는 단클론항체를 이용하여 바이러스를 검출하는 방법으로 H&E(Hematoxylin & Eosin) 등과 같은 조직학적 염색방법보다 훨씬 더 민감도가 좋고 특이적인 방법이다. (나) 항체검출 ◦ 바이러스 중화시험(Rapid Fluorescent Focus Inhibition Test, RFFIT) 국제 표준 RFFIT방법에 준하여 사람의 혈청이나 뇌척수액에서 바이러스 중화항체 값을 측정한다. 실제 진단에는 적용되지 않고 백신 접종 후 항체가를 측정하는데 주로 사용된다. (다) 유전자 검사(RT-PCR) 조직표본에 너무 적은 양의 공수병 바이러스가 포함되어 직접형광항체검사법으로는 공수병 바이러스 항원을 검출하기 어려울 때 이용된다. 형광항체검사법의 결과를 다시 한 번 확인하거나 타액이나 피부생검 검체에서 공수병 바이러스를 검출하는데 유용하게 쓰인다. (라) 바이러스 분리 가장 확실하게 진단할 수 있는 방법이지만 2~3주라는 긴 시간이 소요되는 것이 단점이다. (마) 병리조직검사 생검 혹은 부검 조직의 병리조직학적 검사로 hematoxylin과 eosin 같은 조직 염색액으로 염색한다. Negri body는 공수병의 특이적인 병변이지만 모든 공수병 사례에서 나타나지는 않는다. 나. 신고기준 1) 신고의무자 ◦ 의사, 한의사, 의료기관의 장, 육군‧해군‧공군 또는 국방부 직할 부대의 장 2) 신고시기 : 지체 없이 ◦ 감염병 환자, 의사환자, 병원체 보유자를 진단하거나 사체를 검안한 경우, 해당하는 감염병으로 사망한 경우 3) 신고범위 ◦ 환자, 의사환자 4) 신고를 위한 진단기준 ◦ 환자 : 공수병에 합당한 임상적 특징을 나타내면서, 다음 검사방법 등에 의해 해당 병원체 감염이 확인된 자 - 검체(뇌조직 등)에서 바이러스 분리 또는 항원 또는 유전자 검출 - 검체(뇌척수액, 혈청)에서 항체 양성 ◦ 의사환자 : 임상적 특징 및 역학적 연관성을 감안하여 공수병임이 의심되나 검사방법에 의해 해당 병원체 감염이 확인되지 아니한 자 5) 신고방법 ◦ 감염병의 예방 및 관리에 관한 법률 시행규칙 제10조에 따른 [별지 제1호 서식](부록5-4. 감염병발생 신고)을 작성하여 관할 보건소로 팩스 전송 또는 웹(http://is.cdc.go.kr)보고 등의 방법으로 신고 6. 치료 공수병은 일단 임상적 증상이 나타난 후에는 별다른 치료방법이 없고 치명률이 거의 100%인 감염병이다. 따라서 동물 병원소의 관리, 사전 예방접종, 노출 후 상처에 대한 소독과 특수면역요법의 시행과 같은 사전 예방조치가 매우 중요하다. 현재까지는 공수병 증상이 나타난 환자들을 대상으로 질병의 경과 지연 또는 바이러스양의 감소를 목적으로 백신 또는 면역글로불린을 종종 투여하고 있기도 하지만 그 효과는 거의 없는 것으로 알려져 있다. 임상경과 지연 등을 목적으로 공수병 환자에게 투여해 볼 만하다고 알려진 약제는 다음과 같은 것들이 있다. ◦ Ribavirin : Purine계 물질로서 광범위한 항바이러스 효과가 있다고 하지만 공수병에 대한 효과가 동물실험 또는 임상시험 결과에서 얻어진 바는 없다. ◦ Ketamine : 뇌에 쉽게 유입되는 마취제로서 진정, 진통효과를 거둘 수 있으며 세포실험을 통해 공수병 바이러스의 증식을 억제하는 효과가 있다고 보고되기도 하였다. 그러나 인체 내에서 공수병 바이러스의 증식을 억제하는지는 밝혀진 바 없다. ◦ 스테로이드제제 : 과거에는 종종 투여되기도 하였으나 임상경과를 더 빠르게 하고 다른 약물의 뇌에 대한 작용을 방해하여 현재는 사용하지 않고 있다. ◦ INF-α : 바이러스의 증식을 억제하거나 Cytotoxic T cell response를 촉진하는 효과가 있어 공수병 환자에게 투여되고 있으나 그 유용성은 없는 것으로 평가된 바 있다. 7. 역학 모든 온혈동물의 감염이 가능하며 타액에 의한 점막(눈, 코, 입) 오염, 각막이식, 연무질(에어로졸) 등의 경로로 전파가 가능하다(연무질 전파는 공수병에 걸린 박쥐가 집단 서식하는 동굴 내와 실험실에서 가능함). 그러나 가장 흔한 경우는 바이러스에 감염된 개체가 다른 동물이나 사람을 물어 타액 속에 있는 바이러스가 상처를 통해 전파되는 방식이다. 일반적으로 바이러스의 1차적 병원소는 야생동물로서 너구리, 오소리, 여우, 코요테, 스컹크, 박쥐 등이 대표적이며 사람과 직접적 접촉에 의해 감염시키거나 개, 소, 고양이 등과 싸우는 과정에서 이들을 감염시키고 감염 동물들이 다시 사람을 물어 감염시킨다. 사람과 사람간의 전파는 각막, 간, 신장, 폐 이식 등을 통한 전파가 보고되고 있으며, 이 중 각막이식을 통한 전파는 1978년부터 1994년까지 전세계적으로 8건이 보고되고 있다. 이와 더불어 성관계 또는 환자치료를 통해서도 감염된 사례가 보고되고 있다. 가. 국외 공수병은 세계 대부분 지역에서 발생하는 인수공통질환(광견병, 공수병)으로서 정확한 추계는 어려우나 연간 4만~7만 명이 사망하고 연간 천만 명 정도가 공수병 감염 추정 동물로부터 교상당한 뒤 교상 후 치료를 받고 있다. 1990년대 이후 야생동물에 대한 경구 백신 투약사업이 시행된 서부유럽에서는 병원소가 거의 사라진 상태이며, 최근 교상 후 치료방법 개선과 개에 대한 백신 사업이 전개되면서 태국, 스리랑카, 라틴아메리카 등지에서의 발생이 큰 폭으로 감소하였다(그림 23-1, 23-2). 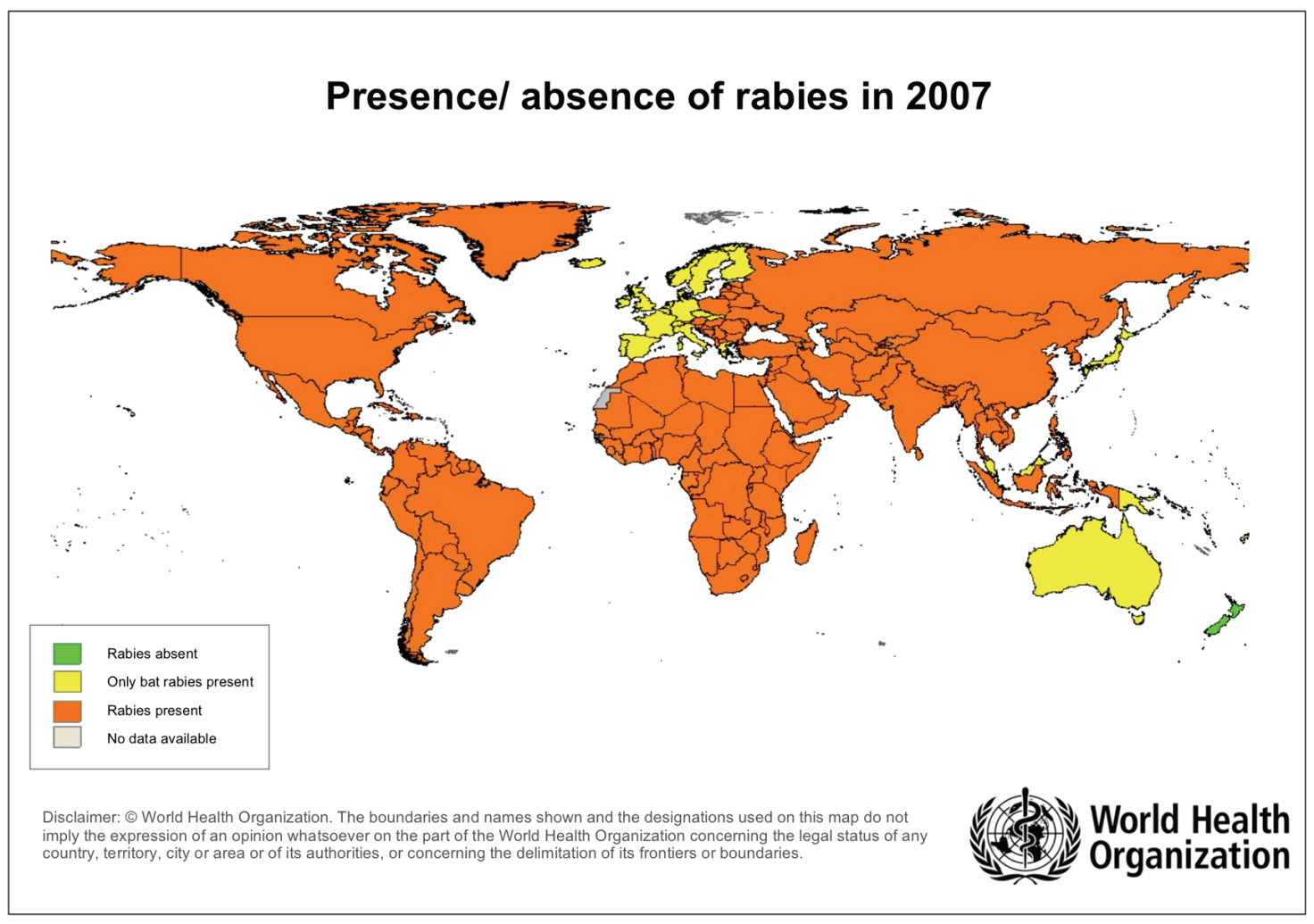 그림 23-1. 해외 공수병 발생현황
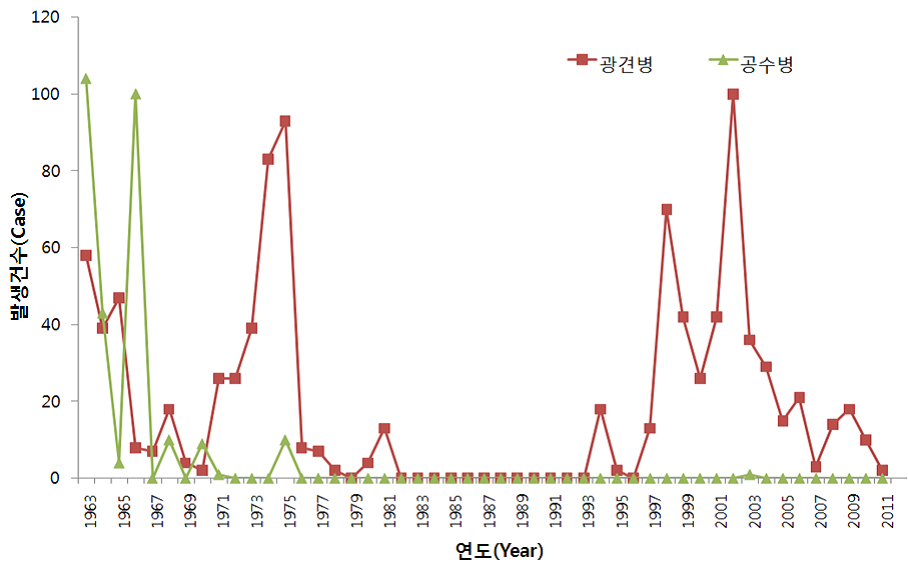
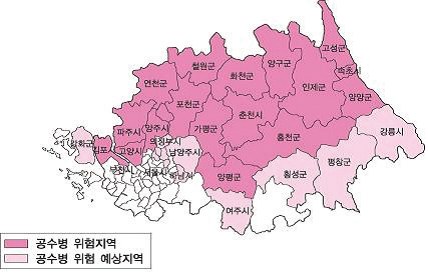
그림 23-2. 라틴 아메리카 공수병 발생 현황(1982~2004년) [자료 출처 : Pan American Health Organization. Epidemiologic Situation of Human Rabies in Latin America in 2004. Epidemiological Bulletin. 2005;26(1):2-4] 나. 국내 국내에서는 1963년과 1966년 각 103명, 101명의 유행이 있었고, 1975년의 13명 발생 이후 드물게 발생하였으며 1984년 1명의 환자 발생 이후로 한동안 발생이 없었다. 그러나 1999년 1명의 공수병 환자와 2명의 공수병 의사환자가 발생하였고, 2001년 1명, 2002년 1명, 2003년 2명과 2004년 1명이발생하였다. 그 이후로는 현재까지 발생이 없다(그림 23-3).1980년대 이전에는 개가 공수병의 주 감염원이었으나 1993년 이후에는 너구리 등 야생동물과이들에게 물린 소와 개에서의 광견병 발생이 주를 이루고 있다. 동물에서의 광견병 발생 빈도를 보면1920, 1930년대에는 6,000여 두에 이르던 발생이 백신이 보급되기 시작한 1950년대부터 점차 감소하여1950년대 459두, 1960년대 354두, 1970년대 260두가 발생하였고, 1984년 1두 발생 이후로 한동안발생이 없었다. 그러나 1993년 철원군에서 다시 발생하였고 2011년 현재까지 397두가 발생하여지속적인 발생이 이루어지고 있다(그림 23-3).공수병 발생은 1993년 재발생 이후 지역적으로는 철원군, 화천군, 연천군, 포천군, 고양시 덕양구의5개 지역에 국한되어 있으나 교상 후 치료받은 사람 중 교상동물이 공수병에 감염된 사례가 많이보고되고 있어 즉각적이고 적절한 치료를 받지 못했다면 환자 수는 더욱 늘어났을 것이다.공수병은 1960년대에는 전국적으로 발생되었고 1970~1980년 대에는 충남과 제주를 제외한 대부분시·도에서 발생하였으나 1993년 재발생 이후에는 휴전선 인접지역인 경기 연천, 파주, 포천 등과 강원인제, 양구, 철원 등 위험지역인 3개 시·도 19개 시·군에서 집중 발생하고 있으며, 위험지역 아래의시‧군‧구 (위험예상지역)로 남하하는 추세이다(그림 23-4).
그림 23-3. 연도별 국내 공수병(사람) 및 광견병(동물) 발생현황(1963~2011년) [자료 출: 국립수의과학검역원 국가동물방역통합시스템, 질병관리본부 웹사이트 질병정보]
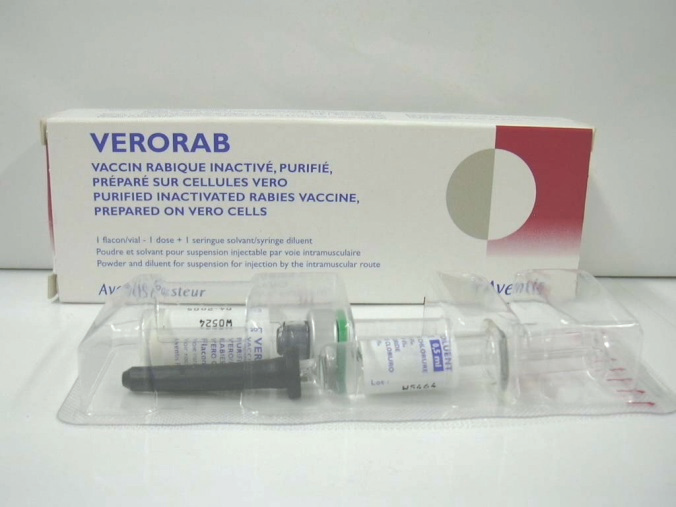
그림 23-4. 공수병 위험지역 및 위험예상지역(2008년) [자료 출처: http://cdc.go.kr/] 8. 예방 가. 환자 및 접촉자 관리 ◦ 환자 관리 : 발병기간 동안 호흡기 분비물과 접촉하지 않도록 함 ◦ 접촉자 관리 : 필요 없음 나. 상처소독 ◦ 모든 교상(嚙傷)환자는 교상을 당한 직후 소독비누(소독비누가 없을 경우 일반 비누)를 이용해서 상처를 충분히 세척하도록 해야 한다. ◦ 의료기관에서는 교상 부위를 포비돈(povidone-iodine; BetadineⓇ, PotadineⓇ), 알코올(isopropyl alcohol, ethanol) 등 항바이러스 효과가 있는 소독제로 충분히 소독해야 한다. ◦ 상처가 심한 경우를 제외하고는 미용목적을 위해 바로 봉합하는 것은 감염위험을 증가시키게 된다. ◦ 다만, 반드시 봉합이 필요할 경우에는 상처주위에 면역글로불린을 투여한 후 느슨하게 봉합하여 혈액이나 조직삼출물이 쉽게 흘러나올 수 있도록 해야 한다. ◦ 의료기관에서는 공수병 예방과는 별도로 임상적 상황에 따라 파상풍 예방에 대한 치료를 해야 한다. 다. 예방접종 1) 백신 (가) 역사 두 명의 프랑스 과학자인 Louis Pasteur와 Emile Roux가 첫 번째 공수병 백신을 1885년에 개발할 때까지 실제로 모든 공수병 감염은 사망에 이르렀다. Pasteur의 독창적인 연구로부터70년이 지나도록 신경조직을 포함한 백신만 이용 가능하였다. 신경조직 백신 조제에 주된 변경은Fermi와 Semple에 의해 도입된 것으로 페놀을 이용하여 바이러스를 부분적으로 또는 완전히불활화하였다. 공수병 백신은 Nerve Tissue-derived Vaccine (NTV), Human Diploid Cell Vaccine (HDCV), Purified Chick Embryo Cell Vaccine (PCECV), Purified Duck Embryo Vaccine (PDEV)그리고 국내에서 사용되고 있는 Purified Vero Cell Vaccine (PVRV)등이 개발되어사용되고 있다. NTV는 낮은 중화항체 생성유도와 중증 이상반응(Encephalomyelitis, ChronicEncephalitis, Myeloradiculopathy, Guillain-Barré Syndrome, Peripheral Neuropathy 등)이 보고되어 WHO가 NTV 사용 중단을 권고하였으며 세포배양기반 백신(HDCV, PCECV, PVRV, PDEV 등)의 사용을 권장하였다. 그러나 현재도 주로 아시아와 라틴아메리카의 일부개발도상국가에서는 NTV를 사용하고 있다. (나) 국내 유통 백신 우리나라에서 사용되고 있는 백신은 PVRV 유래의 베로랍주(Verorab inj. 프랑스 Aventis-Pasteur) 이다(그림 23-5). 이 백신을 포함하여 세계보건기구(WHO)에 의해 미리 심사받은백신은 티메로살과 같은 보존제를 포함하지 않는다. 용법 및 용량이 기록된 처방전을 가지고한국희귀의약품센터(www.kodc.or.kr)를 방문하여 구입할 수 있다.
그림 23-5. 국내에서 사용되는 공수병 백신-베로랍주 (다) 면역원성 및 효과 WHO에 의하면 공수병 바이러스에 대한 최소 방어 항체수준은 0.5 IU/mL이다. 우리나라에서 사용되고 있는 베로랍주는 20년 이상 광범위한 사용 경험과 많은 수의 임상시험을 통해 빠른항체양전과 0.5 IU/mL 이상의 중화항체가를 보여 노출 전과 노출 후 예방조치 시 면역원성이입증되었다. 베로랍주는 기준 백신이 되는 HDCV에 뒤지지 않는 면역원성을 보여서 항체가의 더빠른 상승과 더 오래 항체가 지속이 관찰되었으며, 추가접종 시 빠른 기억반응이 확인되었다.이러한 결과는 임신부, 소아 및 중증 및 고위험 손상을 입은 환자에게도 동일하였다. 2) 실시기준 및 방법 (가) 접종 대상 ◦ 노출 전 - 수의사와 동물병원 근무자, 동물 취급자, 공수병 연구자와 동물실험실 근무자와 같은 고위험 직업군에 속한 사람 - 공수병에 걸렸을 가능성이 있는 박쥐, 너구리, 스컹크, 고양이, 개 등의 포유류와 흔히 접촉 활동을 하는 사람 - 적절한 의료시설이 없고 공수병의 발생률이 높은 지역으로 해외여행을 떠나려는 사람[일률적인 접종 보다 체류기간(1개월 기준), 즉각적인 의료이용의 용이성, 현지에서의 활동내용상 공수병바이러스에 노출될 가능성을 고려할 것을 권고함] ◦ 노출 후 - 공수병이 의심되는 동물에 물리거나 심한 비교상(non-bite) 상처를 입은 사람 (나) 접종시기 및 방법 ① 노출 전 예방조치(Pre-exposure Prophylaxis) ◦ 기초접종 : 3회 접종(0, 7, 21일) ◦ 3차례의 기초접종 후 노출위험도에 따라 혈청검사 및 추가접종 여부가 권고됨 - 지속적 위험 노출군 : 6개월 간격 - 빈번한 위험 노출군 : 24개월 간격 - 간헐적 위험 노출군 : 실시하지 않음 ◦ 추가접종 실시기준이 되는 혈청검사 결과 - 중화반응을 유발할 수 있는 혈청의 최소 희석농도(RFFIT) 1:5 이하로 낮아지거나(ACIP, 미국예방접종심의위원회), 0.5 IU/ml 이하로 낮아질 때(WHO) ② 노출 후 예방조치(Postexposure Prophylaxis) ◦ 면역력이 없는 대부분의 교상 환자 : 5회(0, 3, 7, 14, 28일) ◦ 면역력이 있는 교상 환자 : 2회(0, 3일) ※ 면역력이 있는 경우는 과거 노출 전 예방접종을 받았고 정기적으로 추가접종을 받아 항체가가 1:5이상 유지될 경우와 과거에 교상 후 치료를 적절히 받고 5년이 경과되지 않은 경우에만해당함. 그 외의 경우는 면역력이 없는 것으로 간주하고 면역력이 없는 교상환자의 예방 치료에준하여 치료함 ◦ 공수병은 임상증상 발현 후에는 어떠한 치료로도 회복이 불가능한 치명적 질환이므로 공수병에 걸린 동물과의 접촉이 의심될 경우 신속하고 정확한 치료가 절대 중요함 ◦ 노출 후 예방조치는 상처의 소독과 같은 일반적 치료와 특수면역요법 즉, 백신과 면역글로불린의 투여로 구분되는데 다음과 같은 사항을 고려하여 적절히 시행되어야 함 - 동지역에서의 공수병의 발생유무 - 접촉한 동물의 종류 : 애완동물, 가축, 야생동물 - 접촉한 동물의 건강상태(관찰 가능 유무, 가능하다면 10일간 관찰) - 애완동물 또는 가축일 경우 공수병 예방접종력(최근 1년 이내) - 접촉한 동물의 실험실적 검사결과 - 접촉의 유형 : 교상, 비교상, 분무흡입 ◦ 면역력이 없는 대부분의 교상 환자의 예방 - 수동면역 형성을 위한 면역글로불린은 백신에 의해 항체가 형성될 때까지 바이러스의 감염으로부터 인체를 보호하기 위해 투여하는 것으로서 사전 예방접종을 받지 않은사람들에게만 필수적으로 요구된다. - 노출등급 Ⅲ의 상처인 경우 백신과 면역글로불린을 모두 투여해야 한다(표 23-1). 백신은 0,3, 7, 14, 28일에 1회씩 총 5회 투여한다. 면역글로불린은 0일에 한 번만 투여한다. 만약면역글로불린 투여가 지연된 경우 초회 백신을 접종한 지 1주일이 경과하지 않았으면 교상을당한 시점에 관계없이 면역글로불린 투여, 1주일이 경과한 이후에는 면역글로불린을 투여해서는안 된다. 백신은 삼각근에 근육주사하고 삼각근 근육주사가 불가능한 유아의 경우 대퇴의전외방에 근육주사하며, 백신을 둔부에 주사하지 않는다. 면역글로불린과 백신은 반대쪽에주사한다. 면역글로불린은 가급적 교상 부위에 전량을 주사하되 불가능할 경우 잔량을 둔부에근육주사한다. 백신의 투여량은 소아와 성인이 동일하다. 국내에서 사용되는 베로랍주의 경우1회에 1바이알(0.5 mL)을 주사한다. 면역글로불린은 몸무게 1 kg 당 20 IU를 주사한다. 현재국내에서 사용 중인 면역글로불린 캄랍주[KamRAB(2 ml)/vial (이스라엘 Kamada사)]의 경우300 IU가 포함된 체중 15 kg 소아용 포장단위이므로 성인 교상 환자에게 소아용 면역글로불린1바이알만을 접종하지 않도록 주의해야 한다. 베로랍주와 마찬가지로 용법 및 용량이 기록된처방전을 가지고 한국희귀의약품센터를 방문하여 구입할 수 있다.※ 면역글로불린의 인체 내 반감기는 약 21일이며 과량 투여 시 백신에 의한 면역반응을 간섭할수 있다. 따라서 백신의 접종을 시작한지 1주일이 경과한 이후에는 면역글로불린을 투여해서는안 되며 적정용량을 지켜야만 최적의 효과를 거둘 수 있다.
※ 참고로 2010년 3월에 미국 질병관리본부의 예방접종심의위원회에서 사람의 공수병을 예방하기 위한 노출 후 예방조치 시 사용되는 HDCV 또는 PCECV의 횟수를 5회에서 4회(0, 3, 7, 14일)로줄일 것을 권고하였고, 면역저하자의 경우는 기존대로 5회 접종방식을 권고하였다. 그 근거로는14일째 모든 피접종자의 중화항체가 충분했던 점, 확진된 공수병 동물에 노출된 것으로 보이는사람을 포함한 관찰 연구 결과, 매년 미국 내에서 3회 또는 4회의 접종 밖에 받지 못한 300명이상의 사람들에게 공수병이 발생하지 않은 점 등이었다. 2011년 4월 미국 소아과학회도 이 권고를지지하였다. ◦ 면역력이 있는 교상 환자의 예방 - 과거 노출 전 예방접종을 받았고 정기적으로 추가접종을 받아 항체가가 1:5 이상 유지될 경우와 과거에 교상 후 치료를 적절히 받고 5년이 경과되지 않은 경우에만 해당된다. 그 외의 경우는면역력이 없는 것으로 간주하고 위의 ‘면역력이 없는 교상환자의 예방’에 준하여 치료한다.면역글로불린의 투여는 필요 없으며 백신만 투여한다. 백신은 0, 3일에 1회씩 총 2회 투여한다.백신의 1회 투여량과 투여 방법은 위의 ‘면역력이 없는 교상 환자의 예방’과 동일하다. ◦ 교상 상황별 치료지침 - 질병관리본부의 2007년 공수병 예방관리지침에는 우리나라를 위험지역, 위험예상지역, 비위험지역으로 나누어서 치료지침을 제시하였다. 3) 교차접종 권장하지 않으나 노출 후 예방을 같은 공수병 백신으로 완료할 수 없는 경우, 세계보건기구(WHO) 권장 세포배양 백신 중 하나로 바꿔 접종할 수 있다. 4) 금기사항 및 주의사항 ◦ 백신 성분에 대한 심한 알레르기 반응(예방적 항히스타민제 투여와 에피네프린 준비 후 접종을 고려해야 함) ◦ 중등도 또는 중증 질환 ◦ 임신은 금기사항이 아님 5) 예방접종 후 이상반응 (가) 일반적인 이상반응 및 알레르기 반응 심각한 이상반응은 매우 드물다. ◦ 경증 이상반응 - 주사 부위 통증, 발적, 부종 또는 가려움증(30~74%) - 두통, 구역, 복통, 근육통, 어지럼증(5~40%) ◦ 중등도 이상반응 - 두드러기, 관절통, 발열(추가 접종의 약 6%) (나) 신경학적 이상반응 길랑-바레 증후군과 같은 신경계 질환이 공수병 백신 접종 이후에 보고 되어왔으나 이는 드물게 발생하므로 백신과의 관련성이 알려져 있지 않다. (다) 공수병 면역글로불린의 이상반응 주사 부위의 국소 통증이나 미열 등의 이상반응이 있을 수 있으나 경미하다. 그러나 아나필락시스,전신 알레르기성 부종, 신증후군과 같은 심한 이상반응이 매우 드물게 발생할 수 있다. 6) 백신 관리방법 냉장고에서 2~8°C에 차광하여 보관한다. 보관기간은 적절히 보관한 경우 36개월 이상이다. 희석액과 섞은 후 즉시 사용하되, 정확한 온도에 보관한 경우 6시간 이내에는 접종이 가능하다. 참 고 문 헌 1. 박준선, 한명국. 공수병의 일반적 특징과 교상 후 치료. 감염과화학요법 2010;42, 6-11. 2. 질병관리본부. 공수병예방관리. 2007. 3. 질병관리본부. 공수병 위험지역 주민과 보건의료인 교육홍보 전략 개발. 2007 4. Kim CH, Lee CG, Yoon HC, Nam HM, Park CK, et al. Rabies, an emerging disease in Korea. J Vet Med B Infect Dis Vet Public Health 2006;53:111-5. 5. Rupprecht CE, Briggs D, Brown CM, Franka R, Katz SL, Kerr HD, et al.; Centers for Disease Control and Prevention. Use of a reduced (4-dose) vaccine schedule for postexposure prophylaxis to prevent human rabies: recommendations of the advisory committee on immunization practices. MMWR 2010;59(RR-2):1-9. 6. Toovey S. Preventing rabies with the Verorab vaccine: 1985-2005 Twenty years of clinical experience. Travel Med Infect Dis. 2007;5:327-48. 7. Committee on Infectious Diseases. Rabies-prevention policy update: new reduced-dose schedule. Pediatrics 2011;127:785-787. 8. American Academy of Pediatrics. Rabies. In: Pickering LK, Baker CJ, Kimberlin DW, Long SS, eds. Red Book: 2009 Report of the American Committee on Infectious Disease, 28th ed. Elk Grove Village, USA: American Academy of Pediatrics, 2009:552-9. 9. Pan American Health Organization. Epidemiologic Situation of Human Rabies in Latin America in 2004. Epidemiological Bulletin. 2005;26(1):2-4 10. World Health Organization. Rabies vaccines. WHO position paper. Wkly Epidemiol Rec 2010;85:309–20. 11. 공수병 위험지역 및 위험예상지역 Accessed at: http://cdc.go.kr 12. Presence/absence of rabies in 2007. Accessed at http://www.who.int/rabies/ Absence_Presence_Rabies_07_large.jpg |
|||