
아이맘 문의전화
365일연중무휴/야간진료실시
- 월·화·수|
- 오전 08시 - 오후 11시
- 토/일/공휴일|
- 오전 09시 - 오후 06시
- 목·금|
- 오전 08시 - 오후 9시
- 점심시간|
- 12:30 - 14:00
예방접종
| 제목 | 백일해 예방접종 | 조회수 | 4197 |
|---|---|---|---|
|
백일해(pertussis) 1. 원인 병원체 백일해균(Bordetella pertussis) 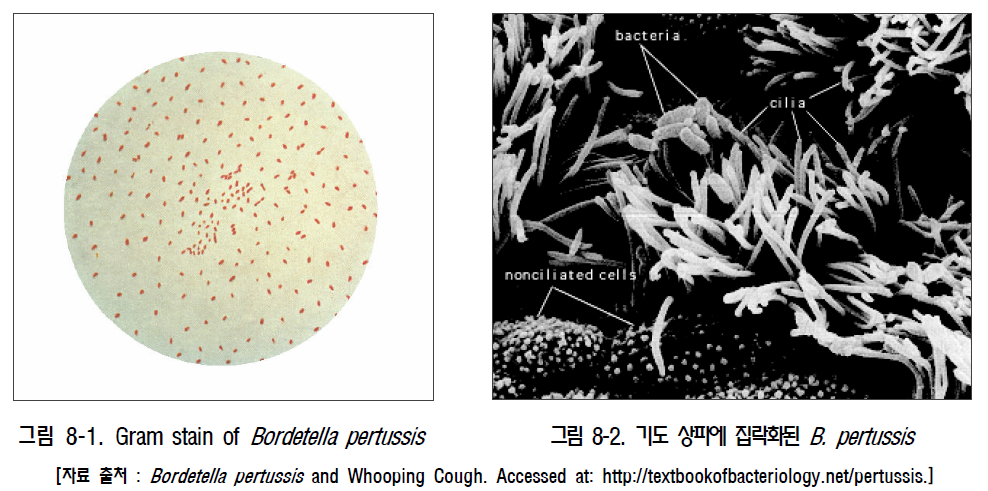 2. 임상양상 ◦ 잠복기 : 7~10일, 카타르기, 경해기, 회복기의 임상경과를 보임 ◦ 경해기에 발생하는 기침발작, 흡기 시 발생하는 특징적인 “웁” 소리가 남 ◦ 성인의 경우 증세가 경미하고, 특징적인 “whooping cough"도 적음 ◦ 합병증 : 무기폐, 이차감염에 의한 세균성 폐렴, 경련이나 뇌증 등의 신경계 합병증, 중이염, 영양실조, 탈수, 기흉, 비출혈, 경막하 출혈, 탈장 3. 진단 ◦ 임상증상과 진찰소견 ◦ 세균배양 검사, 중합효소연쇄반응법 등 4. 치료 ◦ 대증요법, Erythromycin 및 새로운 마크로라이드 항생제, 초기에 항균제 투여 시 질병경과 완화 5. 예방접종 [접종대상 및 시기] 모든 영유아 및 소아 ◦ 기초접종(DTaP 혹은 DTaP-IPV) : 생후 2, 4, 6 개월 ◦ 추가접종 - 생후 15~18개월(DTaP) - 만 4~6세(DTaP 혹은 DTaP-IPV) - 만 11~12세(Tdap 혹은 Td) [접종용량] ◦ 0.5 mL 피하 또는 근육주사 [접종방법] ◦ 영아는 대퇴부 전외측, 연장아나 성인은 삼각근 부위에 피하 또는 근육주사하며, 매번 접종부위를 바꾸어 가며 접종 [이상반응] ◦ 국소반응 : 발적, 부종, 동통 ◦ 중등도‧중증 : 고열, 열성경련, 3시간 이상 보채기, 저긴장성 저반응 양상 [금기 및 주의사항] ◦ 금기사항 : 백신 성분에 대한 아나필락시스 반응, 이전 DTaP 접종 1주일 이내 발생한 뇌증 ◦ 주의사항 : 이전 DTaP 접종 후, - 48시간 내에 다른 이유 없이 40.5℃ 이상 열이 난 경우 - 48시간 내에 발생하는 저긴장성 저반응 상태 - 48시간 내에 3시간 이상 심하게 울고, 보챘을 경우 - 3일 내에 경련성 발작을 보였을 경우 자주 묻는 질문(FAQ) 1. [교차접종] DTaP 기초접종에서 교차접종이 안된다고 하는데 이에 대하여 자세히 알고 싶습니다. DTaP 백신은 정제 백일해 백신 생산에 있어 종자 세균의 차이, 백일해 항원의 정제 과정 및 양의 차이와 구성 항원의 차이, 백일해 면역원성에 대한 표준화된 평가 방법이 없는 등의 이유로 기초접종 3회는 동일 제조사의 백신으로 접종하는 것을 원칙으로 합니다. 따라서 의료인은 접종 전에 이전에 접종한 백신의 종류를 확인하여야 합니다. 다만, 이전에 접종 받았던 DTaP 백신 종류를 알 수 없거나, 해당 백신이 국내에 유통되지 않는 경우에는 교차접종이 가능합니다. 2. [접종방법] DTaP 기초 및 추가접종으로 DTaP-IPV 혼합백신을 사용하고자 할 경우 접종을 어떻게 하면 되나요? DTaP-IPV 백신으로 접종을 할 경우 2개월 간격으로 총 3회에 걸쳐 기초접종 3회를 실시합니다. 이후 생후 15~18개월에 접종하는 4차 접종은 DTaP 백신으로 접종하고, 만 4~6세에 DTaP-IPV 백신으로 5차 접종을 완료합니다. 기초접종의 경우 다른 백신과 교차접종은 불가피한 경우를 제외하고는 허용하지 않지만, 추가접종의 경우에는 기초접종 시와 다른 백신으로 교차접종이 가능합니다. 3. [지연접종] 11세 아이가 DTaP 접종을 받은 적이 없다면 지금이라도 접종해야 하나요? 만 7세 이후에는 DTaP 접종을 할 수 없습니다. 이 경우 Td 백신으로 모두 3회 접종을 실시하는데 이 중 한 번은 Tdap으로 접종합니다. 일단 첫 번째 접종을 신속히 실시하고, 2회째 접종은 첫 번째 접종과 최소 4주 간격을 두며, 3회째 접종은 2회째 접종과 최소 6개월 간격을 두고 접종합니다. 4. [교차접종] DTaP 기초 3회 접종을 같은 백신으로 접종해야 하는 줄 모르고 1차와 2차 접종을 다른 백신으로 맞혔습니다. 어떻게 해야 하나요? 재접종이 권장되지 않습니다. DTaP 기초접종(3회)은 동일제조사 백신으로 접종받는 것이 원칙 입니다만, 만약 우발적으로 교차접종이 이루어진 경우에는 DTaP 백신은 접종차수가 증가할수록 이상반응 발생가능성이 증가하므로 접종차수로 인정하고 재접종을 권장하지 않습니다 예방접종에 대한 상세 설명(참고) 1. 개요 백일해는 소아 감염질환 중 전염력이 가장 강한 질환의 하나로 1640년 de Baillou에 의해 처음 임상양상이 기술되었고, 1669년 Sydenham에 의해 Pertussis로 명명되었으며 1906년 Bordet와 Gengou에 의해 균이 처음 분리되었다. 1945년부터 디프테리아 톡소이드, 파상풍 톡소이드, 전세포 백일해 백신(whole cell pertussis vaccine, wP)이 혼합된 DTwP 백신의 사용이 시작되고, 1990년대부터 정제 백일해 백신(acellular pertussis vaccine, aP)이 혼합된 DTaP 백신 사용이 확산됨에 따라 백일해의 전세계적 유행은 감소하였으나, 2003년 WHO 자료에 의하면 아직도 전세계적으로 매년 500만 명이 감염되고, 그 중 30만 명이 사망하고 있으며 신생아 감염은 집중 치료에도 치사율이 4%에 이르는 중한 감염질환이다. 2. 백일해균(Bordetella Pertussis) 백일해는 그람 음성 간균인 Bordetella pertussis에 의한 호흡기 감염질환이다(그림 8-1). 균은 호흡기의 섬모상피세포(ciliated epithelium)에 강한 친화성을 보여 집락화하고, 백일해 독소(pertussis toxin) 등을 포함한 다양한 활성물질을 생성하여 섬모상피세포 기능을 저하시키고 기도 내 염증을 유발한다 3. 임상양상 가. 잠복기 백일해의 잠복기는 일반적으로 7~10일이다(4~21일). 발병은 서서히 시작되고 다른 호흡기 질환과 구별되는 큰 특징은 보이지 않는다. 초기에는 기침이 산발적으로 발생하지만 1~2주가 지나면 발작적으로 진행되어 약 2~6주간 지속된다. 일반적으로 질병 경과는 카타르기(catarrhal stage), 경해기(paroxysmal stage)와 회복기(convalescent stage)의 3단계로 나눌 수 있다. 나. 증 상 1) 영유아 및 소아 카타르기에는 콧물, 재채기, 미열, 경미한 기침 등의 감기와 비슷한 증상이 발생한다. 기침이 점진적으로 심해져서 1~2주가 경과하면 경해기로 진행한다. 경해기에 들어서면 매우 심한 기침으로 백일해를 의심하게 된다. 이러한 빠르고 잦은 기침은 기관에 꽉 찬 점액질의 배출이 어려워서 발생한다. 심한 기침발작 후 좁아진 성대를 통해 강하게 숨을 들이쉴 때 특징적인 높은 톤의 “웁(whoop)" 소리가 발생한다(그림 8-3). 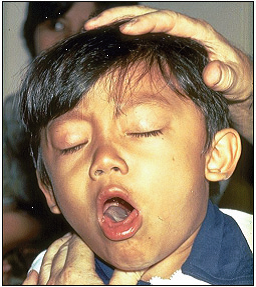 그림 8-3. 백일해 환아의 특징적인 기침(whooping cough)으로 호흡곤란을 보이는 모습 이러한 발작동안 청색증이 생길 수 있고 구토가 발생하기도 한다. 발작은 수분 내에 수차례 반복될 수 있고, 이 때문에 소아는 거의 탈진상태에 이르게 된다. 기침 발작이 없을 때는 환아가 거의 정상으로 보일 수 있다. 이러한 발작은 음식을 먹거나 울고, 웃는 등의 일상적인 행동에 의해서도 유발될 수 있고, 특히 야간에 더 악화된다. 첫 1~2주 동안은 발작의 빈도가 점차 증가하고 이후 2~3주간 더 지속된다. 발작동안 결막하출혈(subconjunctival hemorrhage), 비출혈, 경막하출혈(subdural hematoma)이 생길 수 있고, 안면부종, 혀 궤양, 중이염 등도 합병증으로 발생할 수 있다. 기침 발작의 빈도나 정도가 줄어들면서 점진적으로 회복기로 접어든다. 회복은 천천히 진행되고 2~3주 후 기침은 소실되지만 비발작성 기침은 수주간 지속될 수 있다. 하지만 수개월이 경과한 후에도 호흡기 감염으로 인해 기침 발작이 재발될 수도 있다. 전체 질병경과 중 발열은 심하지 않다. 2) 청소년 및 성인 6세 이하의 연령에서 DTP 백신 접종을 정상적으로 받았거나 백일해를 앓은 경우에도 백일해에 대한 방어면역이 장기간 유지되지 않아(자연 면역; 8~10년, 능동 면역; 7~8년) 백일해의 방어면역이 소실된 청소년이나 성인에서 백일해는 만성기침을 유발하는 원인이 될 수 있는데, 연구에 의하면 청소년 및 성인 만성기침 유발 원인의 약 7% 정도를 차지한다고 한다. 소아 백일해에 비해 전반적으로 질병경과는 경미하나, 지속적인 기침으로 진행할 수도 있고, 다른 호흡기 감염과 감별이 어려운 경우도 있다. 특징적인 흡기 시 “whooping cough" 의 빈도는 낮다. 청소년 및 성인 백일해는 증상이 경미하지만 백일해에 대한 면역이 없거나 낮은 어린 영유아에 전염시킬 수 있으므로 이런 관점에서 조기 진단 및 전파 차단이 매우 중요하다. 다. 합병증 합병증은 주로 영유아에서 발생한다. 가장 흔한 치명적인 합병증은 무기폐나 기관지 폐렴 등의 호흡기계 합병증이다. 특히 폐렴은 사망률이 높아 전체 백일해에 의한 사망 중 약 54%를 차지한다. 기침 발작에 의한 저산소증이 발생할 수 있고, 백일해 독소에 의해 급성 뇌증(acute encephalopathy)으로 인한 경련, 의식 변화 등의 신경계 증상이 0.08~0.8명/1,000명 정도 발생하는 것으로 추정된다. 그 외에도 중이염, 발작동안 반복되는 구토에 의한 영양 부족, 탈수 등이 발생할 수 있다. 그리고 심한 기침에 동반되어 발생하는 기흉, 비출혈, 경막하출혈, 탈장, 탈홍(anal prolapse) 등도 문제가 될 수 있다. 4 진단 및 신고기준 백일해의 진단은 특징적인 임상병력과 진찰소견을 바탕으로 이루어진다. 그러나 실험실 진단을 통해 영유아 백일해나 비특이적 질환 등의 진단에 유용하게 이용된다. 가. 중합효소연쇄반응법(PCR 법) 중합효소연쇄반응법은 호흡기 분비물에서 B. pertussis 의 유전자를 찾아내는 방법이다. 항생제 치료로 균이 박멸된 뒤라도 약 1주일 동안 검사 양성으로 나올 수 있다. 처음에는 연구 목적으로 쓰였지만 현재는 임상에서도 그 이용 분야가 점점 커지고 백일해 표준 진단으로 사용이 거론되고 있다. 이 방법을 위해 비인강 분비물 채취에 있어 calcium alginate swab은 PCR 차단 효과가 있어 사용하지 않으며, Dacron (polyethylene terephthalate) swab 또는 nasal wash 가검물을 사용하여야 한다. 백일해 유행기간 동안 비인두 흡인액(주로 소아를 대상으로 실시하고 nasopharyngeal mucous extractor 기구를 사용하여 검체를 채취함)과 도말 검체(주로 청소년 및 성인을 대상으로 실시)를 중합효소연쇄반응법(PCR)을 시행해 본 결과, 진단에 있어 배양검사보다 높은 민감도를 보여 중합효소연쇄반응법을 통한 역학 연구가 가장 추천되고 있다. 배양에는 최소 3~7일 가량이 소요되는데 비해 중합효소연쇄반응법은 1일 내에 검사가 완료된다는 장점이 있다. 최근에는 Real time PCR 법, Light Cycler PCR 법을 이용해 수 시간 내에 진단하는 방법이 개발되어 실제 사용되고 있다. 그러나 실제 PCR 방법들은 가양성 검출 문제가 있다. 나. 세균학적 진단 배양은 증상이 있는 환자의 비인두강에서 B. pertussis 배양을 하여 양성이면 백일해를 진단할 수 있다. 그러나 배양조건이 매우 까다로워 양성률이 매우 낮고, 증상 발현 후 3주가 지난 환자의 검체에서 배양될 가능성은 거의 없다. 후비인두강에서 검체를 채취 후 선택배지인 Bordet-Gengou 배지 또는 Regan-Lowe 배지에 즉시 배양한다. Stainer Sholte broth에 직접 배양도 도움이 된다. 검체를 가능한 빨리 배지에 배양하는 것이 양성률을 올리는 데 가장 중요하다. 배양 전 erythromycin 등의 항생제를 사용한 경우 양성률은 현저히 감소된다. 다. 혈청학적 검사 B. pertussis 의 구성성분에 대한 항체검사는 임상에서 일반적으로 사용되지는 않지만 연구목적으로 다양한 방법으로 시도되고 있다. 다른 검사방법에 비해 민감도가 높고, 경도나 무증상의 백일해와 비전형적인 경우까지도 진단할 수 있다. 그러나 항체가와 면역도 사이의 양적 상관관계가 부족하기 때문에 결과 해석이 어렵고, 표준항원이 없어 양성반응 기준 항체치의 표준화가 이루어지지 않아 실제 임상에서 사용이 제한적이다. B. pertussis 에 대한 항체를 측정하는 방법은 응집법(Agglutination Test), 독소 중화법(Toxin Neutralization), ELISA(Enzyme Linked Immunosorbent Immunoassay) 등 다양하다. 이 중 ELISA법은 가장 손쉽게 시행할 수 있고, 특정 항체를 검출해낼 수 있다는 장점을 가지고 있어 현재 가장 널리 사용되고 있다. 그러나 이 방법에 의한 검사 결과도 표준화가 이루어지지 않아 상대적 평가에만 국한되어 사용되어야 한다. 그러나 대부분의 백일해 환자에서 초기에는 이러한 항체가의 상승이 미미하다는 문제점을 가지고 있어 이에 대한 대조군 연구가 활발하게 진행되고 있다. 실제 유행 시에는 증상 발현 전‧후에 혈청학적 검사를 실시하여 노출 환자의 조기 색출 및 무증상 환자 파악에 활용되고 있다. 현재 질병관리본부 결핵‧호흡기세균과에서 이 방법을 통한 국내 역학 감시가 이루어지고 있다. 라. 신고기준 1) 신고의무자 ◦ 의사, 한의사, 의료기관의 장, 육군‧해군‧공군 또는 국방부 직할 부대의 장 2) 신고시기 : 지체 없이 ◦ 감염병 환자, 의사환자, 병원체 보유자를 진단하거나 사체를 검안한 경우, 해당하는 감염병으로 사망한 경우 3) 신고범위 ◦ 환자, 의사환자 4) 신고를 위한 진단기준 ◦ 환자 : 백일해에 합당한 임상적 특징을 나타내면서, 다음 검사방법 등에 의해 해당 병원체 감염이 확인된 자 - 검체(비인후 흡인액 등)에서 균 분리 동정 - 검체(비인후 흡인액 등)에서 백일해 PCR 양성 ◦ 의사환자 : 임상적 특징 및 역학적 연관성을 감안하여 백일해임이 의심되나 검사방법에 의해 해당 병원체 감염이 확인되지 아니한 자 5) 신고 방법 ◦ 감염병의 예방 및 관리에 관한 법률 시행규칙 제10조에 따른 [별지 제1호 서식](부록5-4. 감염병발생 신고)을 작성하여 관할 보건소로 팩스 전송 또는 웹(http://is.cdc.go.kr)보고 등의 방법으로 신고 5 치료 백일해 치료는 대증적 치료가 주를 이루고, 항균제 치료의 효과는 제한적이다. 임상적으로 백일해가 의심되면 erythromycin을 사용해야 한다. 질병 초기에 항생제를 사용한 경우에만 증상의 완화를 기대할 수 있지만, 증상이 심해진 다음에 사용하더라도 균의 제거를 가속시키고 균의 전파를 막는다는 점에서는 이점을 갖는다. Erythromycin의 용량은 40~50 mg/kg/일을 사용하고 최대 2 g/일까지 쓸 수 있다. 단기간 사용 시 재발의 위험이 높아 최소 14일 간 복용하는 것을 권장한다. 그리고 성인에서는 1~2 g/1day 용량을 2주간 투여하는 것이 일반적인 치료법이다. 그러나 1997년 연구 결과에 의하면 소아에서는 이런 항생제 투여를 7일간으로도 충분하다는 보고가 있고, 새로운 macrolide제 사용은 청소년 및 성인에서 약제 이상반응 및 순응도가 좋은 이점이 있어 사용이 권장되고 있다. 그리고 백신 접종을 하지 않은 소아에게 macrolide 항생제의 예방적 투여가 효과적인 것이 확인되어 백일해 환자에게 노출 후 빠른 시간 내에 항생제 투여를 2주간 실시하는 것이 추천되고 있다. 새로운 macrolide계 항생제를 사용할 수 없는 경우에는 trimethoprim -sulfamethoxazole의 사용을 고려해 볼 수도 있다. 기관지 확장제, 기침억제제, 항히스타민제 등은 특별한 효과를 나타내지 못하고, 아주 심한 경우에는 스테로이드의 사용을 고려해 볼 수 있다. 아래 표 8-1과 같이 백일해 치료 및 노출 후 예방이 권장되고 있다. 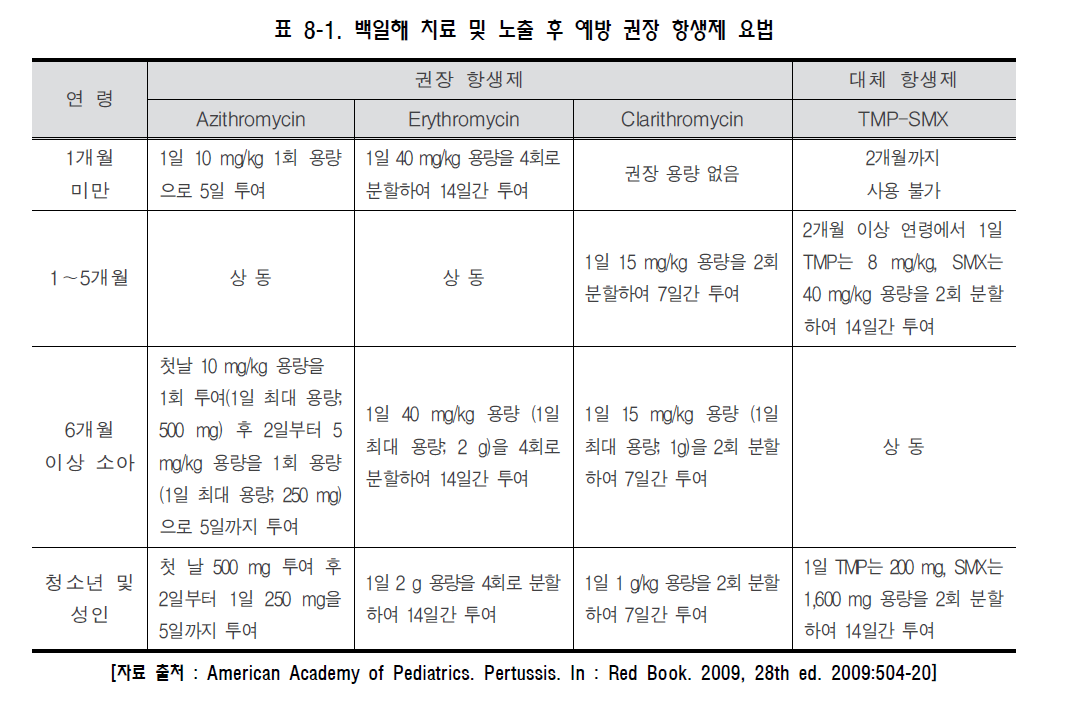 6. 역학 백일해는 인간에서만 발생하고, 다른 동물이나 곤충 숙주에 대해서는 알려진 바 없다. 청소년과 성인은 균체의 병원소로 작용할 수 있다. 호흡기 분비물이나 비말을 통한 호흡기 전파가 주된 전파경로이다. 무증상 감염자는 흔하지 않아 공중보건학적 중요성은 미미하다. 계절에 따른 발병률 차이는 명백히 밝혀진 바 없으나, 여름과 가을에 증가하는 경향을 보인다. 백일해의 전염성은 매우 높아 가족 내 2차 발병률이 80%에 달한다. 카타르기에 가장 높은 전염력을 보이고, 기침이 시작해도 약 2주간은 전염성이 높다. 가. 국외 백일해는 역학적으로 과거부터 현재까지 관심을 가지고 지속적인 연구가 이루어지지 않아 정확한 발생률을 각 나라에서 추정하는 것은 어렵다. 특히, 어린 영아 백일해에 대한 연구에만 관심을 보여 전체 백일해 유병률은 정확하지 않은 것이 사실이다. 백일해 유행 양상을 조절하고자 Global Pertussis Initiative란 기구가 세계보건기구 산하에 개설되었고, 이 기구에서는 백일해 발생률을 연간 100,000명당 1명 정도로 조절하는 것을 권장하고 있으나 실제 일본을 제외한 다른 선진국에서도 이 정도의 발생률에 도달하지 못한 상태이다. 미국에서 매년 157명/100,000명, 영국에서는 230명/100,000명 정도 발생되고 있고, 2~5년 주기로 백일해 돌발유행이 반복되고 있다. 이런 유행 양상은 최근 20년간 점차 증가하는 추세에 있으며 백일해가 모든 연령에서 발현되는 양상을 보였고, 특히 10~19세 연령에서 가장 많은 증가를 보였는데 이러한 원인에 대해서는 백신에 의한 방어면역이 감소하고 자연감염의 기회가 적은 것이 가장 큰 이유로 추정하고 있다. 최근 백일해 백신 접종이 활발히 이루어진 국가들에서도 지속적인 순환감염이 발생하고 있는데 이에 대한 정확한 원인 규명은 이루어지지 않고 있다. 백신 접종률이 높은 국가에서도 소규모의 백일해 유행이나 백일해균의 다형화 현상이 지속적으로 발생되고 있다. 이러한 백일해 유행과 백일해균의 다형화간의 가능성은 있으나 직접적인 연관성은 아직 밝혀진 바 없다. 백일해 백신 접종 후 방어면역 감퇴에 따라 청소년 및 성인에서 백일해 발병의 위험이 높아졌고, 이로 인해 백일해 접종을 받지 않았거나 접종 중에 있는 어린 영유아에서 백일해 발병이 증가하는 것이 백일해 소유행의 가장 근본적인 원인인 것으로 추정되고 있다. 이와 같은 관점에서 지속적인 순환감염 문제를 해결하기 위해 최근 많은 선진국에서 청소년 및 성인에게 Td 접종을 Tdap으로 전환시키고 있다. 나. 국내 국내의 경우 DTwP 백신이 1958년에 도입되어 접종이 1970년대 초까지 적극적으로 이루어지면서 대규모 백일해 유행은 소실되었다. 1982년부터 일본에서 제조된 백일해 2가 항원이 포함된 DTaP 백신이 국내에 도입되면서 접종률이 90% 이상 유지되어 백일해 발생이 현저히 감소하여 선진국에서와 같은 소규모 돌발 유행의 역학 양상이 관찰되지 않을 정도이었다. 그러나 백일해에 대한 예방접종 후 방어면역이 10년 이상 지속되지 않으므로 청소년기 이후 연령에서 백일해 감염이 발생할 수 있고, 이들 감염이 어린 영아 감염원으로 작용할 수 있는 악순환이 반복될 수 있다. 연령별 면역혈청학적 국내 역학 연구에서 10대 이후 급격히 방어항체가 낮아졌다가 20대 연령 이후 높게 상승되는 결과를 보인 것은 성인 백일해 백신 접종이 없었던 우리나라에서 20대 성인에서 집중적으로 백일해 자연감염이 있었을 것으로 해석되었다. 2000년에 시행된 성인 만성 기침환자 역학 연구에서는 102명의 만성 기침환자 중 3명(2.9%)이 백일해가 원인임이 확인되었고, 2007년 식품의약품 안전청에서 217명의 청소년 및 성인 만성 기침환자를 대상으로 실시한 백일해 역학 연구에서는 7명(3.2%)의 백일해 환자가 확인되었고, 217명의 환자의 PT항원에 대한 항체가 동일 연령의 대조군보다 통계적으로는 유의하지 않았으나 높음을 확인하여 국내에서도 청소년 및 성인에서 백일해의 발병이 문제가 될 수 있음을 보고한 바 있다. 또한 질병관리본부 통계자료에 의하면 과거에는 연간 평균 11.3명의 백일해 확진 환자가 발생되었는데 2009년 9월까지 54명의 백일해 확진 환자가 확인되어 과거에 비해 6배 이상 증가하였음을 보고하였다(그림 8-4). 특히, 1세 미만의 환자가 46명(85.2%)으로 대부분을 차지하였고 이들 중 DTaP 백신 접종을 받지 않았거나 완료되지 않은 6개월 미만 연령의 환자가 43명임을 보고하였다(그림 8-5). 이 환자들 중 8사례에서 가족 내 감염역학 연구를 병행 실시한 결과 41명중 15명(36.6%)에서 백일해 양성 반응을 보였으며, 성인이 12명, 소아 및 청소년이 3명으로 확인되어 가족 내 청소년 및 성인 백일해 환자에 의해 영유아 백일해 환자가 증가할 수 있음을 보고하였다. 즉, 청소년 및 성인 백일해 환자가 백일해 백신을 접종 받지 않았거나 불완전 접종을 한 영유아의 가족 내 감염원의 역할을 한다는 외국의 연구 보고와 같은 결과를 국내에서도 확인하여 향후 백일해의 지속적인 순환 돌발유행에 대한 감시와 대책이 요구되고 있다. 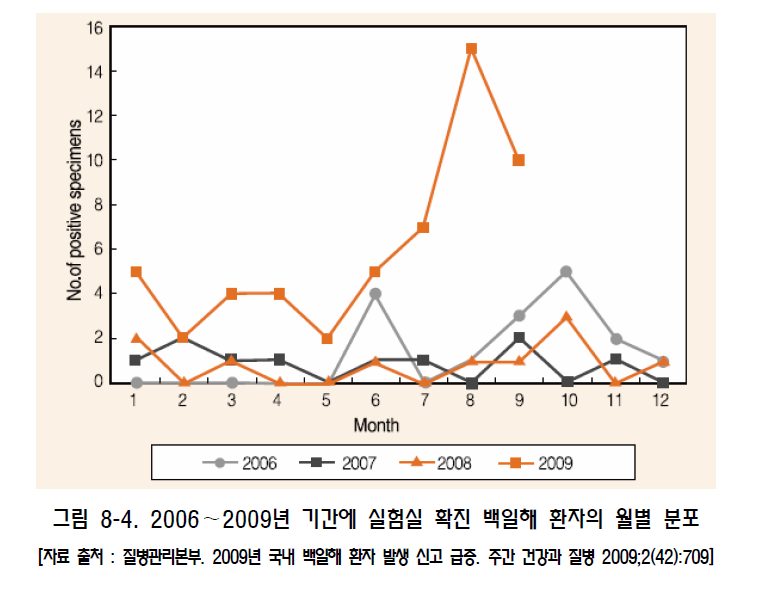 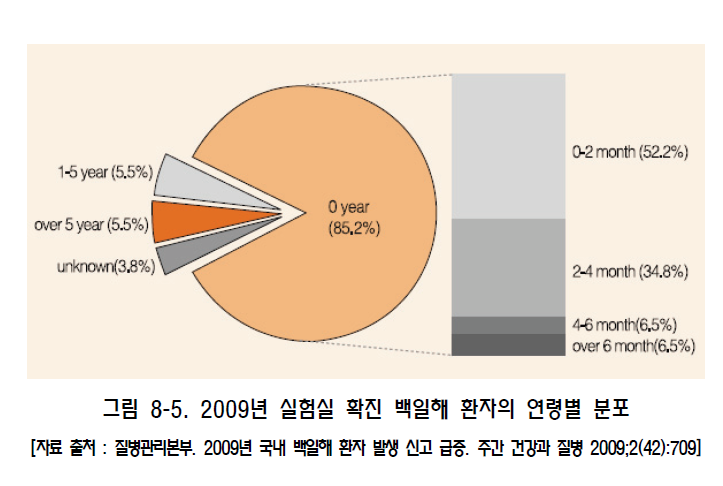 7. 예방 가. 환자 및 접촉자 관리 1) 환자관리 백일해 환자는 발병 후 약 4주 동안 기침과 재채기로 대량의 백일해균을 비말을 통해 확산시키므로 환자가 있는 실내는 물론 그 주위에 감수성이 있는 유아와 소아를 접근시키지 않도록 주의를 기울여야 한다. 치료를 받지 않은 백일해 환자의 경우는 기침이 멈출 때까지 최소한 3주 이상 호흡기 격리를 해야 하고, 항생제 치료를 한 경우는 치료 5일 후까지는 격리해야 한다. 2) 접촉자 관리 접촉자에 대한 예방은 가족 내 접촉자와 밀접한 접촉이 불가피한 경우 연령, 예방접종력, 증상 발현 유무와 관계없이 erythromycin(40~50 mg/kg/일, 4회/일)을 14일간 복용시킨다. 총 4회의 접종을 완료하지 않았거나, 최근 3년 이내에 접종을 받지 않은 7세 미만의 아동은 환자와 접촉 후 가능하면 빨리 예방접종을 시행하고 erythromycin을 투여한다. 예방접종을 하지 않은 7세 미만의 소아는 예방적 항생제 복용기간 중 초기 5일 간의 투여가 끝날 때까지는 대중 집합장소에 나가지 않는 것이 좋다. 최근에는 erythromycin 대신 azithromycin이나 clarithromycin으로 대치할 수도 있다. 하지만 이러한 예방적 항생제 복용은 백일해 발생의 가능성을 감소시킬 뿐 완전히 제거하지는 못한다는 사실을 염두에 두어야 한다. 환자 가족에게 예방적 항생제를 투여하는 경우 첫 번째 감염 환자가 발생하기 전에 시작하는 것이 효과적이다. 영유아를 대상으로 예방적 erythromycin을 투여한 경우 유문관 협착(pyloric stenosis)의 위험성이 증가할 수 있다. 따라서 erythromycin 투여 시 위장관 폐색의 징후를 면밀히 관찰해야 한다. 또한 이러한 예방적 사용으로 인해 불가피한 erythromycin에 대한 항균제 내성이 증가한다는 문제점도 있다. 나. 예방접종 1) 백신 (가) 역사 포르말린으로 불활성화한 B. pertussis 균주로 제조된 전세포 백일해 백신(whole-cell pertussis vaccine, wP)은 1940년대 중반부터 DTwP 혼합 백신으로 널리 접종되었다. 이 백신은 여러 연구를 통해 4회 접종으로 70~90%의 높은 예방효과를 보여 광범위하게 사용되었다. 국내에도 1958년 최초로 도입된 이래 1980년대 초까지 접종되었다. 그러나 잦은 국소 이상반응 뿐만 아니라 1960년 중반부터 접종 후 발열, 식욕 감퇴, 심한 보챔 및 경련 등과 같은 전신 이상반응과 일부에서 뇌증 등 중추 신경계의 이상반응이 보고되면서 전세포 혼합 백신의 안전성에 문제가 제기되었고, 이로 인해 DT(Diphtheria, Tetanus)를 접종하거나 접종용량을 줄이고 접종 횟수를 늘리는 등의 편법적인 접종이 일부에서 발생하게 되었다. 그 결과 이러한 이상반응을 줄이기 위해 1977년 일본에서 최초로 백일해의 병원성 항원인 PT(Pertussis Toxin)와 FHA(Filamentous Hemagglutinin)을 이용한 개량 정제 백일해 백신(acelluar, purified pertussis vaccine)이 개발되었다. 1981년 후반 여섯 가지 종류의 개량 백일해 백신이 일본에서 제조허가를 받아 생산되기 시작한 이래 전세포 백신보다 이상반응 발생이 적고 예방효과도 입증되어 전세계적으로 사용되고 있다. 국내에서는 1982년부터 사용되기 시작하였다. 1991년 미국에서는 Tripedia(Aventis Pasteur사), ACEL-IMUNE(Wyeth사) 두 제품이 생산되어 1992년부터 18개월과 4~6세에 접종하도록 허가하였으며, 1996년부터는 기초접종과 15~18개월의 추가접종에 사용할 수 있도록 하고 있다. 현재 여러 종류의 개량 백신이 개발되고 있으며 영아에서의 효과도 보고되고 있다. WHO 또한 1999년 발간된 자체평가 보고서에서 1997년부터 개량 DTP(DTaP)에 대한 평가를 실시한 결과, DTaP의 안전성과 효능 및 이상반응이 DTwP보다 훨씬 우수하다고 평가하였다. 또한 최근에는 DTaP 백신에 폴리오, Hib, B형간염 백신 등을 혼합한 새로운 DTaP 혼합 백신 접종이 점차 확산되고 있다. (나) 백신 종류 및 국내 유통 백신 포르말린으로 불활성화시킨 B. pertussis 균주의 현탁액인 전세포 백일해 백신(wP)이 포함된 DTwP은 중증 이상반응에 대한 논란으로 국내에서 사용하지 않으나, 상대적으로 저렴한 비용과 효과 때문에 저개발 국가에서 아직도 많이 접종되고 있다. 개량 백일해 백신에는 고도로 정제된 B. pertussis 균주의 불활성 항원만을 포함한다. 전세계적으로 다양한 조합의 항원성분을 포함한 개량 백일해 백신들이 개발 시판되었다. PT(pertussis Toxin) 및 FHA(Filammentous Hemagglutinin)가 포함된 2가 정제 백일해 백신이 포함된 DTaP 백신과 Pertactin이 추가로 포함된 3가 DTaP 백신 및 여기에 fimbrial aggulutinogen 2, 3이 추가된 5가 DTaP 백신이 있으며, 국내에는 2가 및 3가 DTaP 백신이 사용되고 있다. 2009년부터 2가 DTaP 백신에 불활화 폴리오 백신이 혼합된 DTaP-IPV 백신이 도입되어 사용되고 있으며, 개량 백일해 백신 단독제제는 전세계적으로 제조되고 있지 않다. 성인용 백일해 백신(ap)을 포함한 Tdap 백신은 국내에 2009년에 도입되었으며, 2011년 현재 국내 백일해 백신 유통 현황은 제6장 디프테리아의 표 6-2와 같다. (다) 면역원성 및 효과 개량 백일해 백신 접종 후 각각의 항원에 대한 항체 생성을 ELISA 등의 방법으로 측정해 본 결과, 전세포 백신과 비교해 항체가 같거나 높은 것으로 나타났다. Pertactin에 대한 항체가는 백신에 포함된 항원의 양과 일정 정도 상관관계를 보였지만 PT와 항체가는 상관관계를 보이지 않았다. HIV 감염 환자에게 백일해 감염이 지속되는 점을 볼 때, 세포성 면역도 백일해에 대한 인체 방어 기전에 중요한 역할을 하는 것으로 보인다. 실제로 유아에게 백신을 접종하면 PT, FHA, Pertactin에 대한 특정 T 림프구의 반응이 증가하는데 여기에 IL-2와 INF-Ɣ가 관여한다. 국내 백일해 유행을 조사할 수 있는 역학조사 체계가 2000년대 중반까지 구축되지 않아 정제 백일해 백신의 방어 효과를 객관적으로 평가할 국내 자료는 매우 부족한 실정이다. 전세계적으로도 정제 백일해 백신 접종에 의한 방어면역 효과는 정확하지 않으나 현재와 같이 높은 접종률을 유지한다면 발생률은 10만명 당 1명 미만으로 추정할 수 있다. 표 8-2는 1986년부터 1993년 사이 유럽과 아프리카 등지에서 시행된 정제 백일해 백신의 효과를 규명하기 위해 시행된 대규모의 연구결과를 정리한 것이다. 일반적으로 전세포 백일해 백신의 효과는 약 85~95% 정도이나, 정제 백일해 백신은 75~90%로 나타났다. 정제 백일해 백신을 접종한 경우, 국소 이상반응 뿐만 아니라 전신 이상반응 모두 전세포 백신 접종 시 보다 발생 빈도가 낮은 것으로 보고되고 있다. 그리고 현재까지 진행된 정제 백일해 백신 접종 후 면역 지속기간에 대한 연구에서는 2~6년간의 추적기간 동안 거의 대부분에서 방어력의 감소가 없는 것으로 나타났고, 면역 지속기간은 접종일정, 백신 종류, 접종횟수 등에 따라 다른 것으로 보고 있다. 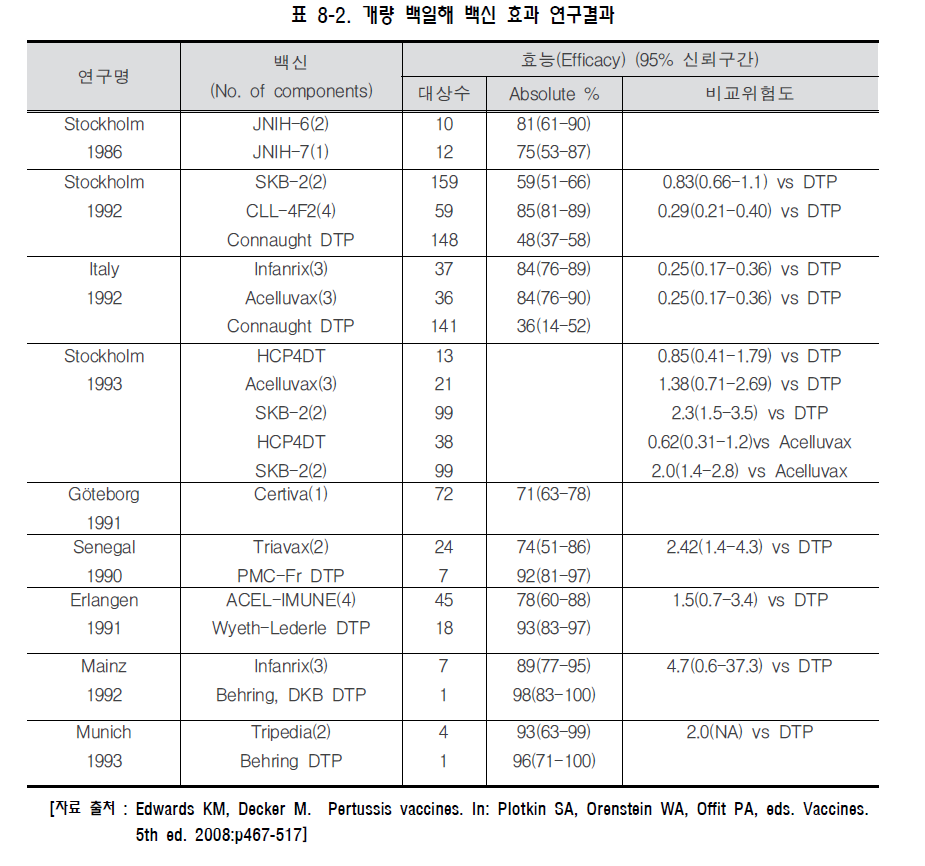 2) 실시기준 및 방법 (가) 접종대상 모든 영유아(DTaP 혹은 DTaP-IPV), 청소년 및 성인(Tdap 혹은 Td)을 대상으로 한다. (나) 접종시기 및 방법 백일해 백신에 대한 반응이 약하기 때문에 생후 6주 이내에는 접종하지 않으며, 생후 2개월부터 DTaP(혹은 DTaP-IPV) 백신을 2개월 간격으로 총 3회에 걸쳐 기초접종을 실시한다. 이후 DTaP 백신으로만 생후 15~18개월에 접종하고, 만 4~6세에 DTaP(혹은 DTaP-IPV) 백신으로 추가접종 후 만 11~12세에 Tdap 또는 Td 백신으로 접종한다. 이후 Td 백신으로 매 10년마다 추가접종을 실시한다(표 8-3). 미숙아의 경우에도 출생 후 월령에 따라 정상아와 같은 일정으로 접종한다. 디프테리아에 감염이 되더라도 면역이 형성되지 않기 때문에 회복기부터 정해진 접종일정에 따라 예방접종을 받아야 한다. 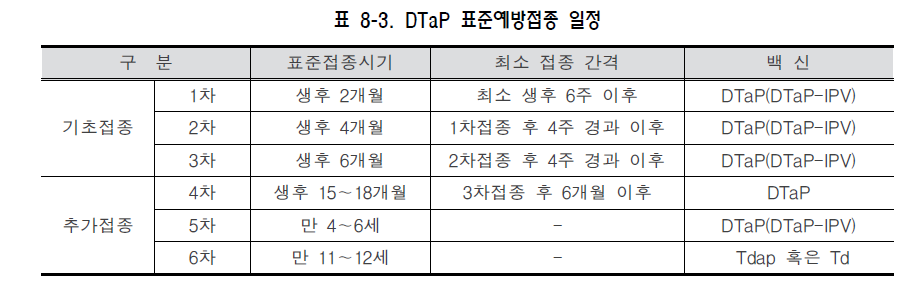 만 7세 미만 ◦ 접종용량 : DTaP 혹은 DTaP-IPV 혼합 백신 0.5 mL ◦ 접종부위 : 영아의 경우에 대퇴부 전외측에, 큰 소아의 경우에 삼각근 부위에 피하 또는 근육주사 하며 매번 부위를 바꾸어가며 접종 백일해 성분에 특별한 금기사항이 없는 한 DTaP로 접종하는 것이 원칙이다. 기초접종의 접종간격이 벌어진 경우 처음부터 다시 접종하지 않으며 정한 횟수(3회)만 접종한다. 접종이 지연되어 4차 접종(생후 15~18개월에 실시)이 만 4세 이후에 실시되었으면 5차 접종(만 4~6세에 실시)은 생략한다. 만약 3차 접종이 4차 접종시기 또는 4세 이전에 시행된 경우에는 4차 접종은 최소 접종간격인 6개월 이후에 실시하고, 5차 접종 역시 최소 접종간격인 4차 접종 6개월 이후에 실시하여 5회 접종을 완료한다. 만 7세 ~ 18세 ◦ 접종용량 : Tdap 또는 Td 0.5 mL ◦ 접종방법 : 삼각근 부위에 주사하며 매번 부위를 바꾸어 가며 피하 또는 근육주사 7세(84개월)까지 DTaP 접종을 한 번도 받지 않은 경우에는 Td 0.5 mL를 4~8주 간격으로 2회 접종하고, 2차 접종 후 6~12개월 이후에 3차 접종을 실시한다. 11세까지 DTaP 접종을 한 번도 받지 않은 경우에도 Td로 3회 접종을 실시하나 이 중 한 번은 Tdap로 접종한다. 그러나 미국 예방접종 심의위원회에서는 Tdap 접종 최소연령이 11세임에도 불구하고, DTaP 접종을 한 번도 받지 않은 7~10세 소아의 기초접종 시 3회 중 한 번은 Tdap 접종을 권장하고 있다. 만 18세 이상 성인 ◦ 접종용량 : Tdap 또는 Td 0.5 mL ◦ 접종방법 : 삼각근 부위에 주사하며 매번 부위를 바꾸어 가며 피하 또는 근육주사 매 10년마다 1회 접종이 필요하며, 이 중 한 번은 Td 대신 Tdap을 접종한다. DTaP 혹은 Td 접종을 한 번도 받지 않은 경우에는 Td 0.5 mL를 4~8주 간격으로 2회 접종하고 2차 접종 후 6~12개월 이후에 3차 접종을 실시한다. 단, 이 중 한 번은 Tdap으로 접종한다. Tdap 백신의 65세 이상 노인에 대한 안전성 자료는 미흡하다. (다) 특수 상황에서의 접종 ◦ 과거에 DTwP를 접종받았던 경우 - 1982년 이전에 국내에서 DTwP를 접종 받았던 성인은 Td로 접종하고, 최근 외국에서 DTwP를 접종하고 있는 중이라면 스케줄에 따라 DTaP로 접종하면 된다. ◦ 신경계 질환을 가지고 있는 소아의 경우 - 신경계 질환을 가지고 있는 소아에서는 백신 접종의 연기는 각 개인의 조건에 따라 결정되어야 하며, 매 접종시기마다 백일해와 그 합병증에 대한 위험과 DTaP 접종 후 경련의 위험 중 어느 경우가 더 중요한지 평가한 후 이루어져야 한다. - 조절이 되지 않는 간질, 영아연축, 진행성 뇌증과 같은 신경질환, 평가가 이루어지지 않은 과거의 경련 및 각 DTaP 접종 사이에 발생한 신경학적 이상이 있었던 경우 안정상태가 될 때까지 DTaP 접종을 연기해야 한다. ◦ 경련의 가족력이 있는 소아 - 경련이나 백일해 백신 접종 후 이상반응이 있었던 가족력이 있는 경우는 금기사항이 아니다. DTwP 접종의 경우는 경련의 가족력이 있을 때 경련의 위험이 증가하였으나 대개 열성경련이고 경과가 양호하였다. DTaP는 DTwP에 비하여 발열이 나타날 가능성이 적으므로 열성경련의 위험보다는 백신 접종의 장점이 더욱 크므로 접종을 하여야 한다. ◦ Td만 접종 받은 만 11~18세 청소년 - Td 접종 5년 후에 Tdap으로 1회 접종이 가능하다. 단, DTaP 또는 Td 백신 접종 후 심한 Arthus like reaction(접종 부위에 심한 부종 및 발적)을 보인 경우에는 Td 접종 10년 후 Tdap을 접종한다. ◦ 산모 - 임신부는 Tdap 접종의 금기군이 아니다. ◦ 백일해 유행시기에 접종 - 백일해 유행 시 영아의 경우 생후 6주부터 DTaP 접종을 권장하며 4주 간격으로 접종한다. 6개월 미만 연령의 영유아를 돌보는 가족 및 의료 종사자도 Tdap 접종을 권장하며 마지막 Tdap와 Td 접종 최소간격을 2년으로 허용할 수 있다. 3) 동시접종 및 교차접종 DTaP는 MMR, IPV, 수두, B형간염, A형간염, b형 헤모필루스 인플루엔자(Hib), 폐렴구균, 로타 및 인유두종바이러스 백신 등과 동시접종이 가능하다. DTaP 백신은 제조사마다 백신 제제가 표준화되어 있지 않기 때문에 기초3회는 동일 제조사의 백신으로 접종하는 것이 원칙이므로 의료인은 접종 전에 이전에 접종한 백신의 종류를 확인하여야 한다. 다른 백신과 교차접종은 불가피한 경우(이전에 접종받았던 백신의 종류를 모르거나 해당 백신이 국내에 유통되지 않는 경우)를 제외하고는 허용하지 않는다. 다만, 동일 제조사의 원액을 사용한 DTaP 백신의 경우 국내 수입․제조사에 관계없이 동일 제조사 제품으로 볼 수 있다(LG 생명과학(주)의 엘지디티에피 백신주, SK 케미칼(주)의 에스케이디피티 트리 백신 주, 가케츠켄디티에이피 백신주, 2011년 12월 현재). 기초접종 3회를 DTaP-IPV 혼합백신으로 접종할 경우 1차부터 혼합백신으로 접종한다. DTaP와 DTaP-IPV 혼합백신 간의 교차접종은 원칙적으로 허용하지 않는다(단, GSK의 DTaP(인판릭스)와 DTaP-IPV(인판릭스-IPV)는 교차접종 가능). 추가접종의 경우에는 기초접종 시와 다른 백신으로 교차접종이 가능하다. 4) 금기사항 및 주의사항 디프테리아 톡소이드 접종 후 신경학적 이상이나 심한 과민성 면역반응이 발생한 경우는 다시 접종해서는 안 된다. 중등도 이상반응이 있는 경우에는 접종을 연기하고, 경증인 경우에는 접종할 수 있다. 면역결핍증이나 임신은 금기사항이 아니다. 일반적인 DTaP 접종에 대한 금기 및 주의사항은 다음과 같다. (가) 금기사항 DTaP 백신 접종 후 다음 소견이 나타나면 다음에는 DTaP 백신을 접종하여서는 안 된다. ◦ 즉시 나타난 아나필락시스 반응 : 이후 디프테리아, 백일해, 파상풍 모두 접종이 금기 된다. ◦ 접종 후 7일 이내에 나타난 뇌증 : 백일해를 제외한 DT(현재 국내에 유통되지 않음)는 접종이 가능하지만 다음 접종까지의 간격을 수개월 정도 연기하여야 한다. (나) 주의사항 다음 사항은 과거에는 금기사항으로 알려졌으나, 후유증이 남지 않는 것으로 밝혀져 추가접종을 신중하게 고려해 볼 수 있다. ◦ DTaP 접종 후 48시간 내에 다른 이유 없이 40.5℃ 이상 열이 난 경우 ◦ DTaP 접종 후 48시간 내에 발생하는 저긴장성 저반응(저혈압 및 호흡 곤란 및 심한 두드러기 반응과 같은 쇼크 반응) ◦ DTaP 접종 후 48시간 내에 3시간 이상 심하게 울고, 보챘을 경우 ◦ DTaP 접종 후 3일 내에 경련성 발작을 보였을 경우 (다) 신경계 질환 기존의 신경계 질환을 가지고 있거나, 잠재적 혹은 신경계 질환의 가능성이 있는 영유아는 DTaP 접종 시 신중을 기해야 한다. 진행성 신경학적 이상(조절되지 않은 간질, 소아 경축, 진행성 뇌증), 원인이 규명되지 않은 경련 병력, DTaP 백신 접종 기간 중 발생한 신경학적 이상 등이 이에 해당된다. 이러한 경우 백신 접종 2~3일 후 신경계 기저질환의 발현 가능성이 높아지는 것으로 보이나, 기존의 안정화된 만성 신경계 질환이 백신 접종에 의해 진행되거나 악화되는 것으로 보이지는 않는다. 따라서 신경학적 이상을 보이는 영아는 우선 원인을 명확히 규명할 때까지 백신 접종을 연기하는 것이 타당하다. 경련이나 기타 신경학적 질환의 가족력, 치료되거나 안정적인 신경질환(조절된 간질, 뇌성마비, 발육장애) 등은 백일해 백신 접종의 금기가 아니다. DTaP 백신과 무관한 열성 경련도 백신 접종의 금기가 아니며, 이런 경우 하루 동안 Acetaminophen을 15 mg/kg의 용량으로 백신 접종 시와 접종 후 4시간 마다 투여하기도 한다. (라) 금기사항으로 잘못 알려진 경우 ◦ 접종부위의 발적, 통증 ◦ 40.5℃ 미만의 발열 ◦ 설사나 미열 같은 경미한 질환 ◦ 항생제 복용 ◦ 최근의 감염증 ◦ 미숙아 ◦ 알레르기의 과거력 또는 가족력 ◦ 영아돌연사 증후군의 가족력 ◦ 경련 ◦ 이전의 백일해 감염 5) 예방접종 후 이상반응 모든 주사용 백신과 마찬가지로 통증, 발적 등의 국소 이상반응이 발생할 수 있다. 3회 기초접종을 받은 영유아의 20~40%에서 국소 이상반응이 발생하는 것으로 보고되고 있고, 이후 4, 5차 접종 시 그 빈도가 더 증가한다. 그러나 4차 접종 시 매우 심한 발적이 일어나더라도 5차 접종의 금기사항은 아니다. 미열 등의 경한 전신 이상반응은 전세포 백신과 개량 백신 모두에서 발생하지만 그 빈도는 전세포 백신에 비해 개량 백신의 경우 현저히 낮게 나타난다. 특히, 40.5℃ 이상의 발열, 3시간 이상 심하게 보채는 경우, 저긴장 저반응 양상 등의 중등도 내지는 중증 이상반응이 매우 드물게 발생한다. 한편, Tdap을 접종받은 경우 흔한 이상반응으로는 주사 부위의 동통(66%), 발적(25%), 종창(21%)과 같은 국소 반응이 있다. 그리고 약 1.4%에서 접종 후 38℃ 이상의 발열이 보고되었으며, 이외 두통, 피로, 소화기 증상과 같은 비특이적 전신증상을 보일 수 있다. 여러 연구결과 Td를 접종 받은 경우와 국소 반응과 비특이적 전신 증상의 이상반응 발생은 유사한 것으로 보고되었다. 6) 백신 관리방법 2~8℃로 냉장 보관해야 한다. 백신을 냉동하거나 냉각제와 직접 접촉하여 보관할 경우 백신의 역가가 감소하므로 냉동보관은 피해야 한다(각 백신별 약품설명서 참조). 참 고 문 헌 1. 식품의약품안전청. 만성기침 환자의 백일해 유병율 연구; 2007년 디티피 백신의 유용성 평가 용역사업 최종보고서. 2007 2. 질병관리본부. 2009년 국내 백일해 환자 발생 신고 급증. 주간건강과 질병 2009;2(42):709 3. Cherry JD, Heininger U. Pertussis and other Bordetella infections. In: Feigin RD, Cherry JD, emmler-Harrison GJ, Kaplan SL, editors. Feiginand Cherry’s textbook of pediatric infectious diseases. 6th ed. Philadelphia: Saunders Co, 2009:1683-706. 4. de Carvalho AP, Pereira EM. Acellular pertussis vaccine for adolescents. J Pediatr (Rio J) 2006;82 Suppl 3:S15-24. 5. Edwards KM, Decker M. Pertussis vaccines. In: Plotkin SA, Orenstein WA, Offit PA, eds. Vaccines. 5th ed. Philadelphia, USA: Saunders Co, 2008:467-517. 6. Mattoo S, Cherry JD. Molecular pathogenesis, epidemiology, and clinical manifestations of respiratory infections due to Bordetella pertussis and other Bordetella subspecies. Clin Microbiol Rev 2005;18:326-82. 7. Miller E. Overview of recent clinical trials of acellular pertussis vaccine. Biologicals 1999;27:79-86. 8. Munoz FM. Pertussis in infants, children, and adolescents: diagnosis, treatment, and prevention. Semin Pediatr Infect Dis 2006;17:14-9. 9. American Academy of Pediatrics. Pertussis. In: Pickering LK, Baker CJ, Kimberlin DW, Long SS, eds. Red Book: 2009 Report of the American Committee on Infectious Disease, 28th ed. Elk Grove Village, USA: American Academy of Pediatrics, 2009:504-520) 10. Centers for Disease Control and Prevention. Pertussis. In: Epidemiology and prevention of vaccine-preventable diseases. Atkinson W, Wolfe C, Hamborsky J, eds. 12th ed. Washington DC. USA: Public Health Foundation, 2011;215-230. 11. Division of Tuberculosis and Bacterial Respiratory Infections, Korea National Health Institute. The report of a survey for pertussis infection status in Korea. Seoul : Korea National Health Institute, 2007: 95-110. 12. Bordetella pertussis and Whooping Cough. Accessed at; http://textbookofbacteriology.net /pertussis.
|
|||
