
아이맘 문의전화
365일연중무휴/야간진료실시
- 평일|
- 오전 08시 - 오후 09시
- 토/일/공휴일|
- 오전 09시 - 오후 06시
예방접종
| 제목 | 유행성이하선염(볼거리) 예방접종 | 조회수 | 2359 |
|---|---|---|---|
|
유행성이하선염 (mumps) 1. 원인 병원체 유행성이하선염 바이러스(mumps virus)  2. 임상양상 ◦ 잠복기 : 14~18일 ◦ 임상증상 : 약 20%에서 불현성 감염이며, 증상이 있는 경우 발열, 타액선 부위의 종창과 압통을 특징으로 하는 급성 바이러스성 질환 ◦ 일반적으로 30~40%에서 이하선을 침범하며 2~3일 내에 종창이 가장 심해지고 그 후 1주일 정도면 다른 증상과 함께 치유됨 ◦ 합병증 : 무균성 수막염 또는 뇌염, 사춘기 이후에는 고환염, 부고환염 또는 난소염, 췌장염 및 난청을 일으킬 수 있으며, 이 외에도 심근염, 관절염, 신장염, 혈소판 감소증 등이 발생할 수 있음 3. 진단 ◦ 임상적인 특징으로 진단 ◦ 유행성이하선염 바이러스 분리 ◦ PCR을 통한 유행성이하선염 바이러스 확인 ◦ 혈청학적 검사 - 특이 IgM 항체 양성 - 급성기에 비해 회복기의 특이 IgG 항체가의 증가 4. 치료 ◦ 보존적 치료 5. 예방접종 [접종대상 및 시기] 모든 소아 ◦ 1차 접종 : 생후 12~15개월 ◦ 2차 접종 : 만 4~6세 [접종용량 및 방법] ◦ 상완 외측면 0.5 mL를 피하주사 [이상반응] ◦ 발열, 발진, 혈소판 감소증, 림프절 종창, 관절통, 관절염, 이하선염, 알레르기 반응, 고환염, 관절염, 감각성 난청 및 무균성 수막염, 중추신경계 및 행동 이상반응, 권태감, 두통 등 [금기사항] ◦ 이전 접종 시 심한 알레르기 반응이 있었던 경우 ◦ 젤라틴, neomycin에 의한 심한 알레르기 반응이나 아나필락시스 병력이 있는 경우 ◦ 임신 ◦ 면역결핍 ◦ 중등도 이상의 급성 질환 ◦ 면역글로불린, 수혈 등 항체 함유 혈액제제 투여 후 일정기 자주 묻는 질문(FAQ) 1. [질병정보] 유행성이하선염(볼거리) 예방접종은 성인이 맞아도 면역이 생기는 건가요? 그리고 유행성이하선염을 앓은 지 몇 년이 지나 다시 귀밑이 부었는데 어떻게 해야 하나요? 유행성이하선염은 2회의 MMR 예방접종을 통해 예방이 가능합니다. 성인, 유아 상관없이 유행성이하선염을 앓은 경우 평생면역이 생기게 되므로 예방접종은 불필요합니다. 그러나 홍역이나 풍진에 대한 면역력이 없거나 예방접종력이 없을 경우에는 이들 질환에 대한 단독 백신을 접종하거나 MMR 혼합 백신을 접종해야 합니다. 유행성이하선염은 이하선염의 흔한 원인이기는 하지만 다른 원인에 의해 이하선염이 발생할 가능성도 있습니다. 이하선염의 다른 원인으로는 거대세포 바이러스, 파라인플루엔자 바이러스, 인플루엔자 바이러스, 콕사키 바이러스와 기타 장바이러스, 인간면역결핍바이러스, 황색포도알구균, 비결핵성 마이코박테리움 등에 의한 감염이나 침샘관 결석, 녹말 섭취, 약물 작용(페닐부타존, 티오우라실, 요오드), 대사질환(당뇨, 간경화, 영양결핍) 등이 있습니다. 따라서 우선적으로 의사와 상의하도록 합니다. 2. [질병정보] 유행성이하선염(볼거리)이 생겼을 경우 등교 중지를 바로 시켜야 하는지, 아니면 다른 기준이 있는 건지 궁금합니다. 보통 법정감염병이 발생하였을 경우 등교 중지가 되어야 하는 질병은 무엇입니까? 유행성이하선염의 경우 무증상 감염자가 많아 전파 차단이 쉽지 않으나, 환자의 조기 발견과 등교 중지 등 환자와의 접촉의 기회를 최대한 줄이는 방법을 통해 전염이 확대되는 것을 방지하고 있습니다. 법정 감염병 여부와 상관없이 환자 접촉을 통해 전파 가능성이 있는 감염병의 경우 환자 접촉 차단은 일반적인 권고사항입니다. 3. [질병정보] 유행성이하선염(볼거리)의 합병증에는 어떤 것들이 있습니까? 중추신경계 침범은 무균성 수막염이 가장 흔한 형태로 환자의 50~60%에서 발생하고, 두통이나 경부경직과 같은 특징적인 수막염 증상을 동반하는 경우는 환자의 15% 정도에서 발생하며 별다른 후유증 없이 3~10일 안에 회복됩니다. 고환염은 사춘기 이후 남성에서 가장 흔히 나타나는 합병증으로 사춘기 이후 남성 환자의 50%에서 발생하며 보통 갑작스런 고환의 부종과 압통, 구역, 구토, 발열 등이 나타납니다. 고환염 환자의 50%에서는 어느 정도의 고환 위축이 나타나지만 불임이 되는 경우는 드뭅니다. 난소염은 사춘기 이후 여성 환자의 5%에서 발생하며 불임과의 관계는 없습니다. 췌장염은 흔하지는 않으며, 유행성이하선염으로 인한 난청은 2만 명당 1명 정도로 발생하고 대개 갑작스럽게 나타나 영구적인 청력 손실로 남게 됩니다. 심근염에 합당한 심전도 이상이 환자의 3~15%에서 나타나지만 증상이 있는 경우는 드물고, 완전하게 회복되는 것으로 알려져 있으나 사망 사례도 보고된 바 있습니다. 그 외 관절통, 관절염, 신장염 등이 나타날 수 있습니다. 4. [접종 지연] 고등학생인데 현재까지 유행성이하선염 접종을 한번도 하지 않았거나 재접종을 하지 않은 경우 유행성이하선염(볼거리) 접종을 하는 것이 좋은가요? 과거에 한번도 MMR 접종을 하지 않은 경우, 유행성이하선염 뿐 아니라 홍역과 풍진을 예방하기 위하여 MMR 접종을 하도록 권장하고 있습니다. 5. 볼거리 걸린 아이와 접촉한 뒤에 바로 MMR 접종을 하면 효과가 있나요? 볼거리와 풍진은 병에 걸린 아이와 접종한 후에 접종을 해도 효과가 없습니다. 그렇지만 홍역의 경우는 홍역에 걸린 아이와 접촉한 지 3일 이내에 접종을 하면 홍역을 막을 수 있거나 약하게 앓고 지나 갈 수 있습니다. 예방접종에 대한 상세 설명(참고) 1. 개요 유행성이하선염(볼거리)은 이하선을 비롯한 전신을 침범할 수 있는 급성 바이러스성 질환으로, 임상적으로는 비화농성(nonsuppurative) 이하선염의 형태로 나타난다. 대부분 특별한 합병증을 남기지 않고 자연 치유된다. 2. 유행성이하선염 바이러스(Mumps Virus) Mumps virus는 Paramyxoviridae과의 Rubulavirus속의 한 가닥의 음성(single-stranded negative sense) RNA 바이러스로서 parainfluenza, Newcastle disease virus와 같은 그룹에 속한다. Parainfluenza, Newcascle disease 바이러스는 유행성이하선염 바이러스와 교차반응으로 항체 생성을 유도할 수 있다. 유행성이하선염 바이러스는 감염된 환자의 타액, 뇌척수액, 소변, 혈액, 모유 및 감염된 조직 등에서 검출된다. 자연상태에서는 사람이 mumps virus의 유일한 숙주이다. 무증상 감염자 혹은 비전형적인 감염자도 바이러스를 전파시킬 수 있지만 바이러스 보유상태(carrier)가 존재 하는지는 밝혀지지 않았다. 유행성이하선염 바이러스는 열, formalin, ether, chloroform, 자외선 등에 의해서 불활성화된다. 3. 발병기전 호흡기 비말을 통해 바이러스에 감염되면 비인두와 국소 림프절에서 바이러스의 증식이 일어나고, 12~25일 후 바이러스 혈증이 일어나서 3~5일간 지속된다. 바이러스는 뇌막 및 침샘, 췌장, 고환이나 난소 등과 같은 조직으로 퍼지면서 감염된 조직에서 이하선염이나 무균성 수막염 등과 같은 증상을 나타내게 된다. 4. 임상양상 유행성이하선염의 잠복기는 보통 14~18일 정도이며 25일까지 길어질 수 있다. 가. 증상 전구기에는 근육통, 식욕부진, 권태감, 두통, 미열 등 비특이적인 증상이 나타나게 된다. 이하선염은 가장 흔한 임상양상 중 하나로 감염 환자의 30~40%에서 나타나게 된다. 이하선염은 한쪽 또는 양쪽을 침범할 수 있고 하나의 침샘 혹은 여러 침샘을 침범할 수도 있다. 이하선염이 첫 2일 안에 발생하는 수가 많으며 처음에는 이통과 아래턱의 각진 부분(angle)의 압통으로 알게 된다. 증상은 1주일 정도 지나면 감소하게 되며 대개 10일 후면 회복하게 된다. 유행성이하선염에 감염되면 무증상으로 지나가는 경우가 20% 정도이며, 40~50%의 환자에서 비특이적 증상이나 주로 호흡기 증상만을 나타내기도 한다. 나. 합병증 무균성 수막염(뇌척수액 내에 염증세포가 있음) 형태의 중추신경계 침범이 흔하며, 50~60%의 환자에서 무증상적으로 발생한다. 두통이나 경부경직과 같은 수막염의 특징적 증상을 동반하는 수막염은 환자의 15%에서까지 발생하며 별다른 후유증 없이 3~10일 안에 회복된다. 이러한 환자의 50%에서는 이하선염이 나타나지 않을 수 있다. 뇌염은 10만 명당 2명 이하로 드물다. 고환염은 사춘기 이후 남성에서 가장 흔히 나타나는 합병증으로 사춘기 이후 남성 환자의 50%에서 발생하며 이환된 환자의 30%는 양측성으로 나타난다. 보통 갑작스런 고환의 부종과 압통, 구역, 구토, 발열 등이 나타난다. 통증과 종창은 1주일 안에 가라앉으며 압통은 몇 주간 지속될 수 있다. 고환염 환자의 50%에서는 어느 정도의 고환 위축이 나타나지만 불임이 되는 경우는 드물다. 난소염은 사춘기 이후 여성 환자의 5%에서 발생하며 불임과의 관계는 없다. 췌장염은 드물게 이하선염 발현 없이 발생할 수 있다. 고혈당 증상이 일시적으로 나타날 수 있으며, 당뇨가 발생했다는 보고가 있으나 인과관계는 알 수 없다. 유행성이하선염으로 인한 난청은 2만 명당 1명 정도로 발생한다. 청력 소실은 80% 정도에서 일측성 으로 나타나며 전정기관의 반응과 관련이 있다. 발생은 대개 갑작스럽게 나타나며 영구적인 청력 손실을 초래한다. 심근염에 합당한 심전도 이상이 환자의 3~15%에서 나타나지만 증상이 있는 경우는 드물다. 일반적으로 완전하게 회복되지만, 사망 사례도 보고된 바 있다. 그 외 관절통, 관절염, 신장염 등이 나타날 수 있으며, 유행성이하선염으로 인한 사망은 1980~1999년 동안 1년에 평균 1명 정도 보고되었다. 5 진단 및 신고기준 가. 진단 유행성이하선염의 진단은 대개 의심되는 임상증상, 특히 이하선염의 존재 여부로 이루어진다. 임상적 증례 기준(clinical case definition)은 급성으로 발생한 일측성 혹은 양측성의 압통이 있는 이하선염이나 다른 침샘의 염증으로서 적어도 2일 간 지속된 후 자연 치유되며 다른 원인이 없는 경우로 정의된다. 1) 혈청학적 진단 혈청학적 검사는 유행성이하선염 바이러스 감염을 확진하는 가장 단순한 방법으로, 효소면역반응검사(EIA)가 가장 흔히 사용되는데 다른 혈청학적 검사보다 더 민감한 방법으로 IgM과 IgG 검사에 모두 사용될 수 있다. IgM 항체는 질환의 처음 며칠동안 검출 가능하며 발생 후 1주일째에 최고조에 이른다. 그러나 홍역이나 풍진에서와 같이 IgM은 유행성이하선염이 포함된 백신을 한 번이라도 접종한 경우에는 일시적이거나 검출되지 않을 수도 있다. 혈청을 증상이 발생한 즉시 IgM 검사를 위해서 또는 IgG의 혈청 양전을 보기 위한 급성기 검체로서 수집해 두어야 한다. 회복기 혈청은 2주 후에 수집하여야 한다. 혈청학적 검사가 음성이라 하더라도 유행성이하선염 진단을 배제할 수는 없는데, 이는 임상적인 질환을 가진 모든 사람에게서 감염을 확진할 수 있을 만큼 검사가 예민하지 않기 때문이며, 특히 백신 접종을 받은 환자에서 그러하다. 다른 진단이 없는 경우 임상적 증례 기준에 합당한 환자는 유행성이하선염으로 보고되어야 한다. 2) 바이러스 분리 및 유전자 진단 유행성이하선염 바이러스는 임상 검체로부터 분리될 수 있다. 바이러스 분리에 좋은 검체는 이하선 혹은 이환된 침샘관 부위를 도찰한 것이다. 유행성이하선염이 의심되는 환자로부터 바이러스 검체를 수집하는 것이 강력히 추천된다. 유행성이하선염 바이러스는 중합효소연쇄반응(PCR)으로 검출할 수 있다. 나. 신고기준 1) 신고의무자 ◦ 의사, 한의사, 의료기관의 장, 육군‧해군‧공군 또는 국방부 직할 부대의 장 2) 신고시기 : 지체 없이 ◦ 감염병 환자, 의사환자, 병원체 보유자를 진단하거나 사체를 검안한 경우, 해당하는 감염병으로 사망한 경우 3) 신고 범위 ◦ 환자, 의사환자 4) 신고를 위한 진단기준 ◦ 환자 : 유행성이하선염에 합당한 임상적 특징을 나타내면서, 다음 검사방법 등에 의해 해당 병원체 감염이 확인된 자 - 검체(볼점막/인후/비인후도찰물, 소변, 혈액, 뇌척수액 등)에서 바이러스 분리 또는 핵산 검출 - 회복기 혈청의 특이 IgG 항체가가 급성기에 비해 4배 이상 증가 - 특이 IgM 항체 검출 ◦ 의사환자 : 임상적 특징 및 역학적 연관성을 감안하여 유행성이하선염이 의심되나 검사방법에 의해 해당 병원체 감염이 확인되지 아니한 자 5) 신고방법 ◦ 감염병의 예방 및 관리에 관한 법률 시행규칙 제10조에 따른 [별지 제1호 서식](부록5-4. 감염병발생 신고)을 작성하여 관할 보건소로 팩스 전송 또는 웹(http://is.cdc.go.kr)보고 등의 방법으로 신고 6. 치료 특별한 치료 방법은 없다. 대다수의 환자가 자연 치유되므로 보존적인 치료로 충분한 경우가 대부분이다. 항바이러스제 투여, 스테로이드 투여, 수동면역 등은 권장되지 않는다. 통증이 심한 경우에는 진통제를 투여한다. 저작 장애나 췌장염이 있을 때에는 식이 조절, 정맥을 통한 영양 공급 등을 고려한다. 그 외에 뇌수막염 또는 췌장염 등의 합병증으로 구토가 심할 경우 수분 및 전해질을 보충해 준다. 7. 역학 유행성이하선염은 전세계적으로 발생한다. 유행성이하선염 발생은 주로 늦겨울에서 봄에 최고조를 보이나 질환 자체는 연중 보고되고 있다. 자연상태에서 사람이 mumps virus의 유일한 숙주이다. 무증상 감염자 혹은 비전형적인 감염자도 바이러스를 전파시킬 수 있지만 바이러스 보유자(carrier)는 존재하지 않는다. 유행성이하선염은 공기매개에 의해서 또는 감염된 비말핵이나 타액과의 직접 접촉으로 전염된다. 전염력은 인플루엔자나 풍진과 비슷하나, 홍역이나 수두보다는 약하다. 전염력은 증상 발현 3일 전부터 발현 4일까지이며, 바이러스는 이하선염 발생 7일 전부터 발생 9일까지 타액에서 분리된다. 가. 국외 1977년부터 유행성이하선염 백신 1회 접종을 기본접종으로 도입한 미국에서는 이후 유행성이하선염 발병이 현저하게 감소하였다. 그러나 1980년대 후반 유행성이하선염의 유행이 발생하면서 1990년 부터는 백신을 2회 접종하는 것으로 변경하였다. 이후 약 20년간 유행성이하선염 발병이 다시 감소하여 2010년 박멸을 목표로 하였으나, 2006년 중서부 지역의 대학생들 사이에서 유행이 크게 발생하면서 공공보건 분야의 새로운 이슈가 되었다. 미국에서는 2006년 한 해 동안 총 6,584명의 유행성이하선염 환자가 발생하였고, 그 중 85명이 입원 치료가 필요했으며 사망한 환자는 없었다. 미국 전역에서의 발생률로 환산하면 100,000명당 2.2명의 환자가 발생하였으며, 18세에서 24세 사이의 연령에서의 발생이 3.7배 더 높았다. 전체 환자들 중 예방접종력을 알 수 있었던 사람들에서 유행성이하선염 백신을 2회 접종한 사람이 63%였고, 발생률이 가장 높았던 18~24세 사이의 환자들에서는 84%의 접종률을 보였으며, 2006년에 조사된 미국 청소년에서의 접종률은 87%로 역대 최고의 접종률을 보였다. 2009년 8월부터 10월 사이 미국에서는 뉴욕, 뉴저지 지역을 중심으로 캐나다의 퀘벡 지역에 이르는 소규모의 유행이 발생하였다. 총 179명의 환자가 보고되었고, 유행의 시작은 뉴욕 주의 한 지역에서 열린 여름캠프에서부터 시작되었는데 점점 규모가 커져 2006년 이후 가장 큰 유행으로 번졌다. 대부분의 환자들이 남자였고(84%), 환자들의 중간 나이는 14세로 8개월부터 84세까지 분포하였다. 백신 접종 여부를 알 수 있었던 141명의 환자들 중 80%가 나이에 맞는 접종을 완료하였고 72%가 2회의 유행성이하선염 접종을 완료한 상태였다. 1회의 접종도 받지 않았던 환자들은 13%이었다. 이렇게 2회 접종을 완료한 사람들의 비율이 높음에도 유행이 발생하였지만, 발병률은 2회 접종을 완료했던 사람들 중에는 2006년 유행에서 약 8% 미만이었고, 2009년 여름 캠프에서는 약 6%로 유행성이하선염 바이러스에 노출된 수많은 사람들 중에서도 발병을 예방하는 데에는 높은 효과를 보였다고 할 수 있다. 영국에서도 2004년부터 시작하여 2005년 56,000건이 발생하였고 환자의 대부분은 주로 18~24세이었다. 2005년 5~6월 정점을 이루어 주별로 1,800~2,000건이 보고되었다. 기존의 영국의 MMR 예방접종 정책은 1988년 MMR이 도입되어 학령전기 1980~1986년 출생자에게 따라잡기 예방접종을 시행하였고, 1994년 홍역 유행으로 4~6세 추가접종을 시작하였으며, 5~16세 연령인 1978~1989년 출생자를 대상으로 MR 따라잡기 예방접종을 시행한 바 있다. 그러나 2005년 유행성이하선염 재유행 시 영국의 MMR 예방접종 권고안이 수정되었는데 만 10세 연령에 추가접종을 시행하였고, 16~23세('82~'89년 출생자)는 지정 진료소에서 MMR 추가 접종을 시행하였다. 또한 집단 유행 발생 시 추가접종을 권유하였다. 나. 국내 유행성이하선염은 제2군 감염병으로 예방접종 도입 전에는 주로 학동기의 소아에게 발생하는 질환이었지만, 백신 도입 이후에는 전체 환자 중 15세 이상의 연령층이 차지하는 비율이 증가하는 추세이다. 최근 20년간 국내 유행성이하선염 발생 신고를 보면 1981~1989년에는 연간 759~1,524건, 1990년에는 2,092건의 발생 신고가 있었다. 1990년대 초반에는 연간 환자 발생이 500건 미만이었지만 1994년 1,874건, 1998년에는 4,461건의 발생 신고가 있었다. 이후 2002년 764건으로 감소하다가 2003년 1,518건에서 지속적인 증가를 보이며 2008년 4,542건, 2009년에는 6,399건이 신고 되어 2008년에서 40.9% 증가를 보였다(표 11-1, 그림 11-1). 연중 발생하였으나 주로 4~9월에 발생이 많았으며(71.0%), 지역별로는 경기 1,833건(29.4%), 인천 1,450건(22.7%), 서울 1,043건(16.3%) 순으로 많았으며, 2009년도 신고 환자는 18세 이하가 전체 발생의 90.0%였고 성별로는 남자가 4,379건, 여자가 2,020건으로 남자가 더 많았다. 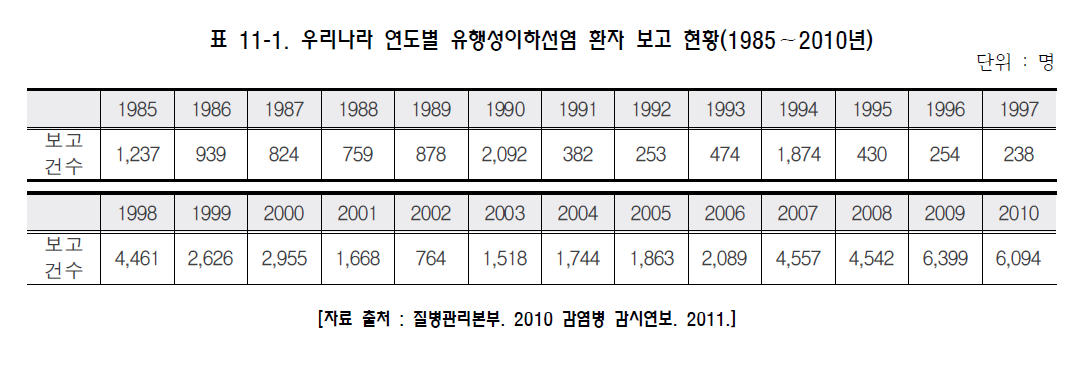 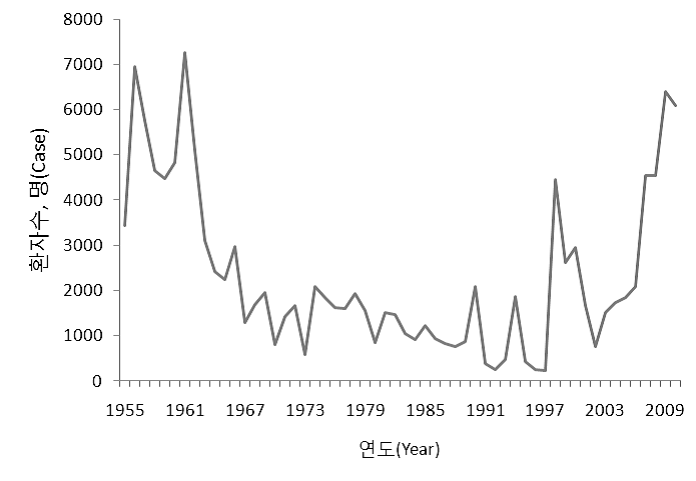 그림 11-1. 우리나라 유행성이하선염 환자 신고 현황 [자료 출처: 질병관리본부. 2010 감염병 감시연보. 2011.] 8. 예방 가. 환자 및 접촉자 관리 1) 환자 관리 환자는 증상 발현 후 5일까지 표준 격리 및 비말 격리를 한다. 환자나 환자의 혈액 혹은 체액 접촉 시 장갑, 가운, 마스크, 보안경, 안면 보호기 등을 착용해야 하고 1인실 사용 및 환자와 1 m 이내의 긴밀한 접촉 시 마스크를 사용해야 한다. 환자의 타액이나 호흡기 분비물 등으로 오염된 물품은 소독한다. 2) 접촉자 관리 접촉자에 대한 특별한 예방적 치료법은 없다. 일단 환자와 접촉한 사실이 있다면 발병 여부를 주의 깊게 관찰한다. 환자와 접촉한 개개인에게 노출 후 예방접종이나 면역글로불린은 효과가 없다. 나. 예방접종 1) 백신 (가) 역사 유행성이하선염 바이러스는 1945년에 처음 분리되었고, 1948년에 불활성화 백신이 개발되었다. 처음 개발된 불활성화 백신은 면역 지속기간이 짧아 1970년대 중반 이후에는 사용되지 않았다. 현재 사용하는 Jeryl Lynn주는 1967년에 미국에서 인가를 받았다. RIT 4385주는 Jerryl Lynn주의 특정한 클론(JL-1)을 선택하여 계태아에서 계대배양하여 얻어지는 것으로, 기본적으로 Jeryl Lynn주와 비슷한 특징을 보인다. Rubini주는 1974년 스위스의 어린이에게서 분리한 바이러스에서 유래한 주로서 효과가 낮아서 최근에는 사용되지 않는다. Urabe AM-9주의 경우, 접종 후 무균성 뇌수막염 유발 빈도가 높다는 것이 알려지면서 여러 나라에서 사용을 금하고 있다. 우리나라 에서도 국내 역학조사 결과를 토대로 2000년 2월부터 사용하지 않고 있다. (나) 백신 종류 및 국내 유통 백신 현재 세계적으로 약독화 생백신이 사용되고 있다. 이 중 국내에는 미국의 Jeryl Lynn주(한국 MSD사), 스위스의 Rubini주(CJ사), 벨기에의 RIT 4385주(GlaxoSmithKline사)가 MMR 백신의 형태로 수입되었으나 홍역 일제예방접종 사업(2001년) 이후 평가에서 Rubini주의 효과에 대한 의문이 제기되어 현재 Rubini주는 사용하지 않고 있다. 현재 국내에서 접종되고 있는 MMR 백신(홍역, 유행성이하선염, 풍진 혼합 백신)의 현황은 10장 홍역의 표 10-2와 같다. (다) 면역원성 및 효과 1965년 Philadelphia에서 Jeryl Lynn주를 가지고 시행한 허가 전 면역원성 연구(prelicensure immunogenicity study)에 의하면 항체 음성인 소아에게 접종한 후 상기 주를 이용해 예방접종을 한 후 365명 중 355명에서 중화항체가 생성되어 98.1%(355/365명)의 항체 양전률을 보였으며, 이후의 허가 전 면역원성 연구에서도 비슷한 결과를 보였다. 허가 전 면역원성 연구를 종합하면 총 6,283명의 항체 음성인 아동에서 Jeryl Lynn주 예방접종 투여 후 96.9%에서 중화항체가 생성되었다. Jeryl Lynn주가 미국에서 허가를 받은 후 시행한 연구에서 백신 접종 후 4주까지 86.6%의 소아에게서 항체가 양전되었으며 접종 5주 후에는 93.3%의 소아에게서 항체 양전률을 보였다. 1973년부터 1989년 사이에 미국에서 시행된 허가 후 연구들에서는 유행성이하선염 단독 백신 혹은 MMR 백신이 75~91%의 예방 효과를 보였다(표 11-2). 영국에서 시행한 백신 2회 접종에 대한 백신 효과 연구에서는 88%의 예방 효과를 보였다. 성인을 대상으로 한 연구에서는 소아의 경우에 비해 항체 양전률이 낮았다. 허가 전 면역원성 연구를 종합하면 총 163명(남자 132명, 여자 31명)의 항체 음성인 피접종자에서 Jeryl Lynn주 예방접종 후 92.6%의 항체 양전률을 보였다. 미국에서 Jeryl Lynn주 유행성이하선염 백신의 허가 전 백신 효과에 대한 2개의 연구가 있었다. 상기 2개의 연구에서 1회의 Jeryl Lynn주 유행성이하선염 예방접종 후 20개월 간 관찰한 결과 95~96%의 예방효과가 있었다. 백신 접종으로 인한 면역반응의 효능은 25년 이상 지속되는 것으로 보이며, 대부분의 접종자는 평생면역을 얻는 것으로 여겨졌으나 최근 홍역, 유행성이하선염, 풍진에 대한 항체 지속력에 대한 연구에서 유행성이하선염이 홍역과 풍진에 비해서 낮다는 결과가 있었다. 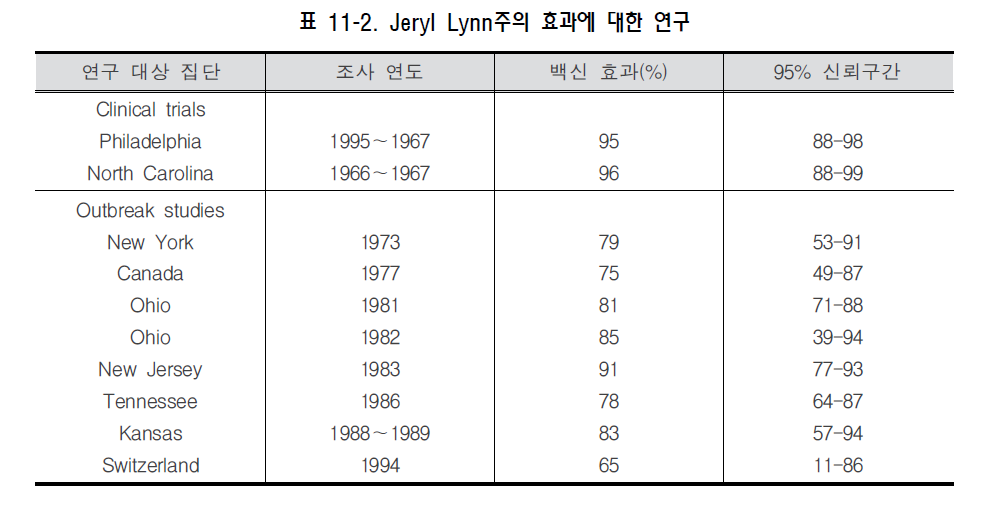 2) 실시기준 및 방법 (가) 접종대상 ◦ 소아 - 생후 12~15개월, 만 4~6세 소아에게 홍역, 풍진과 함께 MMR 백신으로 접종 - 1세 이전에 유행성이하선염이 포함된 백신을 접종받은 영아도 12~15개월과 만 4~6세에 MMR 백신을 접종받아야 함 - 유행성이하선염이 유행할 경우 만 4세 이전이라도 2차 접종을 1차 접종과 4주 이상의 간격으로 접종할 수 있음 ◦ 성인 - MMR 백신 접종 기록이 없으면서 홍역, 유행성이하선염 및 풍진에 걸린 적이 없거나, 이에 대한 항체가 확인되지 않았다면 MMR 백신을 적어도 1회 접종 - 특히 대학생, 직업교육원생, 의료종사자 및 해외여행자는 1차 접종과 4주 이상의 간격으로 2회 접종 (나) 접종시기 및 방법 ◦ 접종시기 : 생후 12~15개월, 만 4~6세에 2회 접종 ◦ 접종용량 : 0.5 mL ◦ 접종방법 : 상완 외측면에 피하주사 (다) 특수 상황에서의 접종 홍역과는 달리 유행성이하선염에 노출된 후 접종을 하더라도 예방효과는 없다. 그러나 차후에 노출될 가능성에 대한 예방 효과를 위하여 예방접종을 시행하는 것도 무방하며, 잠복기 동안 접종을 한다고 해서 특별히 위험이 증가하는 것은 아니다. 3) 동시접종 유행성이하선염 백신(MMR 백신)은 DTaP, 주사용 불활성화 폴리오(IPV) 백신, b형 헤모필루스 인플루엔자(Hib) 백신, B형간염 백신과 동시에 접종해도 무방하다. 수두 백신과 동시에 접종할 경우에는 서로 다른 부위에 접종하여야 한다. 4) 금기사항 및 주의사항 이전에 백신 성분에 대해 혹은 풍진 백신 접종 후 심한 알레르기 반응(아나필락시스)을 보인 경우에 일반적으로 MMR 백신 접종은 하지 않는다. 과거에는 계란 섭취 후 아나필락시스 반응을 보였던 경력이 있는 사람은 홍역 또는 유행성이하선염 백신주가 계태아 섬유모세포(chick embryo fibroblast)에서 배양되기 때문에 이 성분을 포함한 백신을 접종받은 후 심각한 이상반응을 보일 위험이 증가한다고 생각했었다. 그러나 홍역 또는 유행성이하선염 성분을 포함한 백신에 대한 아나필락시스 반응은 대부분 계란 항원이 아닌 백신에 포함된 다른 성분(예를 들어 젤라틴)에 대한 과민반응으로 인한 것으로 생각되고 있다. 계란 알레르기가 있는 사람이 백신을 접종한 후 아나필락시스와 같은 심각한 이상반응을 보일 위험은 극히 낮으며, 백신 접종 전 백신으로 피부반응 검사를 하더라도 백신에 대한 알레르기 반응의 발현 여부를 예측할 수 없기 때문에 계란 알레르기가 있는 소아에게 피부반응 검사나 특별한 프로토콜을 사용하지 않고 MMR 예방접종을 시행할 수 있다. MMR 백신에는 penicillin 제제가 함유되어 있지 않기 때문에 페니실린 알레르기의 병력이 있다고 해서 MMR 백신 접종의 금기가 되지 않는다. 임신부에서는 유행성이하선염 백신을 접종하지 않는다. 실제로 보고는 없으나 모든 생바이러스 백신에 적용되는 태아 감염 발생의 이론적 위험에 근거하여, MMR 백신 접종 후 4주간 임신을 피해야 한다. 백혈병, 림프종, 악성종양, 면역결핍질환 혹은 면역 억제 치료로 인해 면역결핍 혹은 면역 억제 상태의 환자에게는 접종하여서는 안된다. 그러나 저용량(2 mg/kg/일 미만), 격일, 국소, 흡입 스테로이드제를 투여받는 경우는 유행성이하선염 백신 접종의 금기가 아니다. 면역 억제 치료를 중단하고 일정 기간이 지난 후(스테로이드 치료는 1개월, 화학요법은 3개월)에는 백신 접종이 가능하다. HIV 감염인을 포함한 면역억제자의 접종에 대한 추가 세부사항은 제10장 홍역을 참조 한다. 중등도 혹은 중증의 급성 질환을 앓고 있는 경우에는 질환에서 회복될 때까지 접종하여서는 안된다. 경증 질환(예: 중이염, 경증의 상기도 감염), 항생제 치료 중, 다른 질환에의 노출 혹은 질환에서 회복된 후에는 유행성이하선염 백신의 금기가 아니다. 항체 함유 혈액 제제(예: 면역글로불린, 전혈 또는 농축 적혈구, 정맥 면역글로불린)를 투여 받은 경우에는 유행성이하선염 백신의 면역원성을 방해할 수 있다. 백신 접종은 항체 함유 혈액 제제의 투여 2주 전이나 투여 후 적어도 3개월 후로 연기해야 한다. 경우에 따라 접종 전에 더 오랜 기간 동안 연기하는 것이 필요할 수 있다. 자세한 내용은 제2장 예방접종의 일반원칙과 부록 1-5를 참조한다. 당뇨의 가족력은 유행성이하선염 백신 접종의 금기가 아니다. 5) 예방접종 후 이상반응 유행성이하선염 백신은 매우 안전하다. MMR 백신 접종 후 보고된 대부분의 이상반응(예: 발열, 발진, 관절증상)은 대개 홍역이나 풍진 백신 성분에 의한 것이다. 대규모 임상시험에서 보고된 이상반응은 없었으며, 이후 이하선염과 발열이 드물게 보고되고 있다. 또한 드물게 고환염(모두 의심) 증세를 보이는 사례도 보고된 바 있다. 유행성이하선염 접종 후 2개월 이내에 중추신경계 이상 증세(청력 손실을 포함)는 드물게 보고되었다. 중추신경계 반응의 발생률은 Jeryl Lynn주 유행성이하선염 백신 80만 회 접종 중 1건으로 계산된다. 1993년 Institute of Medicine은 Jeryl Lynn주 유행성이하선염 백신과 무균성 수막염, 뇌염, 감각신경성 난청, 고환염의 인과 관계를 인정하거나 부인할 증거가 불충분하다고 결론을 내렸다. 발진, 가려움, 자반을 포함한 알레르기 반응은 일시적으로 백신 접종과 관련하여 나타났지만 일시적이고 일반적으로 경증이었다. 6) 백신 보관 및 관리 백신은 접종 전 희석액과 혼합하기 전까지는 차광된 상태로 2~8℃로 보관한다. 직접 또는 간접 일광에 노출시키면 불활성화되기 때문에 접종할 때 이외는 일광에 노출시켜서는 안 된다. 희석액은 얼려서는 안 되며, 냉장상태나 실온에 보관하면 된다. 이미 희석액과 혼합된 백신은 2~8℃에서 보관하되 8시간 이내에 접종하여야 한다(백신별 약품설명서 참조). 참 고 문 헌 1. 안효섭 편. 홍창의 소아과학. 제 9판. 대한교과서, 2007:453-4. 2. 대한소아과학회. 예방접종지침서. 제6판. 홍역․유행성이하선염․풍진 백신, 서울, 대한소아과학회, 2008:101-24. 3. 보건복지가족부, 질병관리본부, 대한의사협회. 2009 법정 전염병 진단․신고 기준, 2000 4. 보건복지가족부, 질병관리본부, 대한의사협회. 2011 법정감염병 진단․신고 기준, 2010. 5. 질병관리본부. 2010 전염병감시연보, 2011 6. Davidkin I, Jokinen S, Broman M, Leinikki P, Peltola H. Persistence of measles, mumps, and rubella antibodies in an MMR-vaccinated cohort: a 20-year follow-up. J Infect Dis. 2008;197:950-6. 7. Mason WH. Mumps. In: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, eds. Nelson Textbook of Pediatrics. 18th ed. Philadelphia, USA: Saunders Co, 2007:1341-4. 8. Plotkin SA, Rubin SA. Mumps vaccine. In : Plotkin SA, Orenstein WA, Offit PA, editors. Vaccines. 5th ed. Philadelphia, USA: Saunders Co, 2008:435-65. 9. American Academy of Pediatrics. Mumps. In: Pickering LK, Baker CJ, Kimberlin DW, Long SS, eds. Red Book: 2009 Report of the American Committee on Infectious Diseases. 28th ed. Elk Grove Village, USA: American Academy of Pediatrics; 2009:468-72. 10. Centers for Disease Control and Prevention. Mumps. In: Epidemiology and prevention of vaccine-preventable diseases. Atkinson W, Wolfe C, Hamborsky J, eds. 12th ed. Washington DC. USA: Public Health Foundation, 2011;205-213. 11. 질병관리본부 감염병 감시 보고시스템, Accessed at; http://dis.cdc.go.kr/ |
|||
